医学界新聞プラス
[第2回]帯状疱疹と単純ヘルペス,伝染性膿痂疹,皮膚カンジダ症
『がん患者の皮膚障害アトラス』より
連載 宇原久
2024.02.16
がん患者の皮膚障害アトラス
分子標的薬,免疫チェックポイント阻害薬の登場により,がん薬物療法は大きく進歩した一方で,患者に見られる皮膚障害は複雑になってきています。さらに担がん状態では薬剤と直接関連しないさまざまな皮膚障害もあらわれます。書籍『がん患者の皮膚障害アトラス』は全ての医療者のために,がん患者に起こりうるすべての皮膚障害を「症候・症状」「薬剤関連」の切り口から網羅しました。
「医学界新聞プラス」では本書のうち,「多形紅斑」,「帯状疱疹と単純ヘルペス,伝染性膿痂疹,皮膚カンジダ症」,「移植片対宿主病による皮膚障害」,「EGFR阻害薬・抗EGFR抗体薬による皮膚障害」の項目をピックアップし,4回に分けて紹介します。
1 帯状疱疹と単純ヘルペス
危険度:★☆☆~★★★
頻度:★★☆
皮膚科コンサルトのタイミング:水疱、血疱、びらん潰瘍がみられたらすぐに
Point!
1. 水疱、潰瘍、全身の発赤は重症感染症の可能性があり、皮膚科へのコンサルトが望ましい。
免疫抑制状態での水痘帯状疱疹ウイルス
水痘帯状疱疹ウイルスは担がん状態や術後などの免疫抑制状態で再活性化する代表的な感染症である。免疫抑制状態では本来局所的な疾患である帯状疱疹がウイルス血症を起こして水痘様になったり、脳炎に発展したりすることがある。また、ウイルス血症は排菌量も多いため周囲への感染の危険性が高まる。特に血液疾患や抗がん薬治療中で血球減少が起こっている患者への感染、あるいは予防接種を受けていない患者への感染が問題となる。免疫正常者の帯状疱疹の場合は、標準予防策のみでよいが、免疫抑制状態での帯状疱疹と水痘様になった帯状疱疹に関しては、陰圧個室管理が推奨されている(米国疾病管理予防センター)。それぞれの院内感染対策チームに管理について確認する必要がある。表1、2に免疫抑制状態で問題となる感染症とその手がかりとなる所見、ならびに帯状疱疹での危険なサインをまとめた。臨床的には皮膚科医でも診断が難しい症例があり、疑ったら、自科で迅速抗原検査を行うか、皮膚科へコンサルトする。
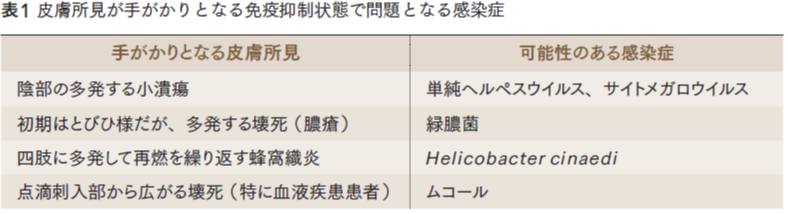

| 免疫抑制状態での水痘帯状疱疹(危険度:★★★)
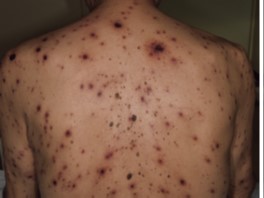
抗がん薬治療中の血球減少時に生じた水痘帯状疱疹ウイルスの再活性化である。神経分節に限局する通常の帯状疱疹とは異なり、全身に汎発性に生じ水痘様を呈している(1)。ウイルス血症を起こしていると考えられ、空気感染のリスクがあるため、陰圧個室管理にて治療を行った。
また、紅斑の上に小水疱が多発する典型的な帯状疱疹とは異なり、免疫抑制状態では2のように発赤など炎症所見を伴わずに大きめの水疱のみが出現する臨床像をとりうる。この場合は痛みも少ないことが多い。
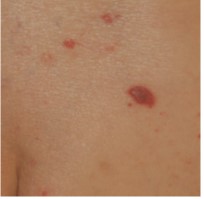
■単純ヘルペス(危険度:★☆☆)
本症例は免疫抑制状態下にあるが再発性のヘルペスとしては特に重症型ではない。一般に単純ヘルペスは、再発時に痛みや重苦しい感じなどの苦痛を伴う。年に何度も再発する場合は抗ウイルス薬を毎日内服する必要があるが、年に数回以下であれば皮疹発症前の痛みや違和感が出たときに抗ウイルス薬を1日のみ内服して発症を抑えることで罹病期間を短縮することができる。これはpatient initiated therapy(PIT)といい、あらかじめ処方された薬剤を初期症状に基づき患者判断で服用開始する治療方法である。海外では1day treatmentと呼ばれており、本邦でもこうした予防的な処方が保険適用となっている。
[処方例:アメナメビルとして1回1,200mgを1回経口投与する]
2 伝染性膿痂疹
危険度:★★☆
頻度:★★☆
皮膚科コンサルトのタイミング:皮疹がみられたらすぐ
Point! 1. 治療前に必ず培養検査を提出する。
伝染性膿痂疹とは
伝染性膿痂疹(いわゆる“とびひ”)は、乳幼児に多く、黄色ブドウ球菌や溶連菌が原因となる。免疫抑制状態では、湿疹などの感染源となる皮疹がない成人にも生じ得る。紅斑や水疱、膿疱を呈するため多くの炎症性疾患が鑑別となる(接触皮膚炎、虫刺症、体部白癬、自己免疫性水疱症、水痘帯状疱疹など)。また、熱傷のように皮膚がむけるブドウ球菌性熱傷様皮膚症候群に進展する場合もある。この場合は、Stevens-Johnson症候群や中毒性表皮壊死症などの重症薬疹や落葉状天疱瘡との鑑別が必要になる。抗菌薬の内服および外用による治療反応は良好であるが、治療前に必ず皮疹より培養検査を提出しておく。担がん状態で入院歴のある患者では、MRSA保菌者の可能性がある。また耐性化を予防するため漫然とした抗菌薬含有外用薬の継続使用も避けるべきである。なお、CD30抗体(Hodgkinリンパ腫に対するブレンツキシマブベドチンなど)の副作用として発症することがある。
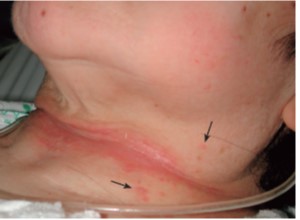
|免疫抑制状態での黄色ブドウ球菌皮膚感染症


血液疾患に対する抗がん薬治療中に生じた伝染性膿痂疹である(1, 2)。アトピー性皮膚炎などの既往はなかった。一見、湿疹にもみえるが、皮膚感染症であり、ステロイド外用のみでは増悪する可能性がある。よく観察すると膿疱が混じっており、鱗屑が多いのが特徴である。皮疹の細菌培養よりMRSAが検出され、内服治療を行った。
3 皮膚カンジダ症
危険度:★☆☆
頻度:★★☆
皮膚科コンサルトのタイミング:皮疹がみられたらすぐ
Point!
1. 確定診断のためには、「皮膚粘膜に病変があること」と「直接鏡検にてCandida属真菌の存在を確認する」の2点がそろっていなくてはならない。
皮膚カンジダ症とは
Candida属真菌は健常者の口腔、皮膚、腟、糞便から分離されるヒトの常在菌である。本来は病原性は強くないが、免疫抑制状態や、局所の高温多湿環境に乗じて病原性を表す。代表的な日和見感染症である。皮膚カンジダ症は、小さな発赤と数個の小水疱や小膿疱から発症し、次第に拡大してびらんを呈する。膿疱と膜様鱗屑が診断の手がかりとなる。腋窩や乳房下、陰股部、臀裂部など皮膚同士が密着して局所的な湿潤環境下の観察部に好発する。一方で、寝たきりの患者では背部に生じやすい。診断は直接鏡検にて、Candida属真菌の菌糸を捉えることが必須である。Candida属真菌は常在菌であるので、皮膚や粘膜の真菌培養でCandida属が分離されたといって直ちに病原菌とは断定できない。カンジダ症の確定診断のためには、皮膚粘膜に病変があることと直接鏡検で真菌の存在を確認することの2点が必須である。
|通常の皮膚カンジダ症の特徴
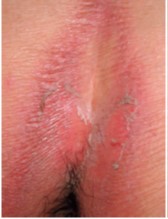
|免疫抑制状態下の皮膚カンジダ症
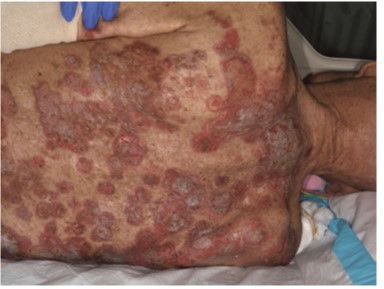
長期臥床状態の末期がん患者に生じた広範囲の皮膚カンジダ症である。抗菌薬投与中であった。全身状態が不良なため、背部に対して洗浄による清潔を保つことが難しかったことと、夏季であったため多汗による背部の湿潤環境が続いたこと、長期抗菌薬使用、患者の抵抗力低下などに起因したものと考えた。鏡検にて多量の仮性菌糸と発芽胞子を認め、抗真菌薬の内服と外用治療を行った。
がん患者の皮膚障害アトラス
がん患者に起こる皮膚障害のすべてがここに。テキスト400頁超、症例写真555枚。
<内容紹介>臨床での実用性とアトラスの網羅性。両方を兼ね備えた、がん関連皮膚障害の決定版。1章では皮膚障害に対する考えかたと向き合いかたを解説し、「症候・症状編」の2章から6章、「薬剤編」の7章から10章の2つに分け、がん患者に起こる皮膚障害のほとんどをカバー。診療科を限定せず、がん診療に関わるすべてのひと(医療者・患者・家族)に向けた一冊です。
目次はこちらから
タグキーワード
いま話題の記事
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
連載 2010.09.06
-
寄稿 2016.03.07
-
連載 2016.07.04
最新の記事
-
医学界新聞プラス
[第2回]食道胃接合部にみられる病変 (4)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.05.03
-
医学界新聞プラス
[第2回]心不全薬の使い方と使い分けをざっくり教えてください
『医学界新聞プラス 循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.05.03
-
医学界新聞プラス
[第2回]経皮的エタノール注入療法(PEIT):肝
『IVRマニュアル 第3版』より2024.05.03
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。





