事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング
連載 平原 康寿,池田 龍二,柳田 俊彦 (監修)
2021.01.25 週刊医学界新聞(看護号):第3405号より
全ての治療薬は,その効果や副作用を判定するために投与後にモニタリング(アセスメント)を必要とします。通常,モニタリングには症状や検査値が使用されますが,一部の治療薬では薬物血中濃度モニタリング(Therapeutic Drug Monitoring:TDM)が用いられます。TDMは,治療効果や副作用に関する因子を観察しながらそれぞれの患者に個別化した用法・用量を設定するために重要であり,臨床所見と併せて投与設計を立てます。
TDMの対象となる薬の中に,MRSA(メチシリン耐性黄色ブドウ球菌)の治療薬として古くから頻用されるバンコマイシンがあります。今回は,その処方例を通して,TDMの重要性について具体的に見ていきましょう。
55歳男性。消化器内科で加療中にCVポート部の感染を疑う所見がみられ,CVポートの入れ替えと同時に血液培養が提出された。MRSA感染症と診断され,バンコマイシンの投与を開始。投与4日目のTDMでは治療基準値内であったが,投与8日目のTDMでは基準値を約2倍上回る結果となった。
この事例のポイントは,「なぜ投与8日目のTDMで治療基準値の2倍まで増加したのか」という点です。結論から述べると,TDMのための採血をしたタイミングが適切でなかったことが原因でした。では,適切なTDM実施のタイミングとはいつなのでしょうか。基礎からおさらいをしていきます。
押さえておきたい基礎知識
「TDM」についてどのようなイメージがあるでしょうか? 「採血した検体を用いて行われる検査の1つ」のような漠然としたイメージがあるかもしれません。まずは,なぜTDMが必要なのかを見ていきましょう。
例えば,患者の個人差(体重,年齢,生理機能など)を考慮しないで一律に薬物治療を行ったとします。通常の薬剤であれば効果や副作用に個人差は少なく,投与継続ができます。しかし,バンコマイシンをはじめとする,TDMが推奨される薬剤(表)では治療効果を示す有効域と呼ばれる薬物濃度の範囲が特に狭いため,患者個々に投与設計をする必要があります。TDMを用いた用法・用量の設定により,有効な薬物効果を得ること,また腎機能障害などの有害な副作用発現を回避可能となり,適切な薬物治療を実施できるのです。TDMの実施に当たり重要なのは「採血のタイミング」です。以下,採血のタイミングについて,2つのポイントに絞って解説します(図)。

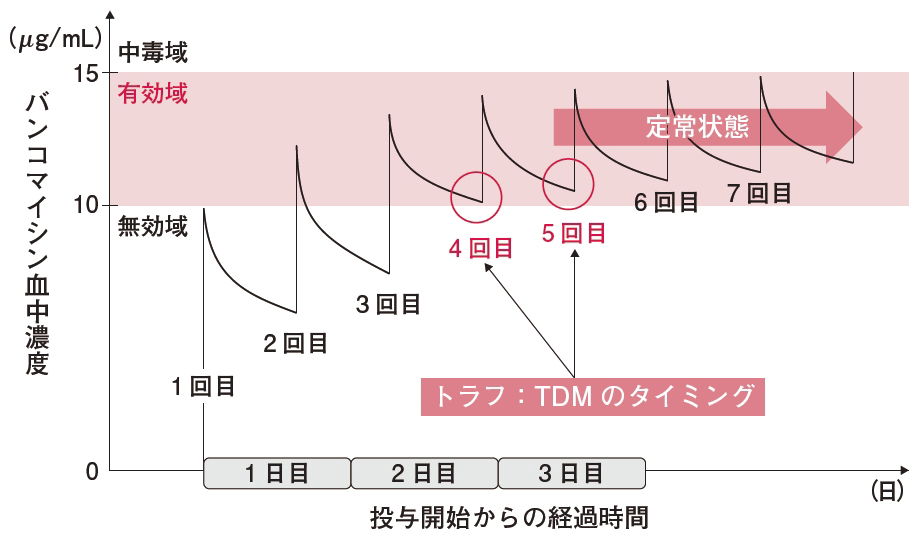
血中薬物濃度が低値の場合は無効に,また高値であれば腎障害などの中毒反応が起こりやすくなるために,有効域内に収めるよう適切なタイミングでのTDMが求められる。それゆえ血中薬物濃度の変化が一番緩やかでブレの少ないトラフ値での採血が行われなければならない。本例で使用したバンコマイシンの有効域は10~15 μg/mLの範囲。採血のタイミングは投与4~5回目の直前が推奨される。
1つ目は,薬物濃度が定常状態(投与量と排泄量が同じになる状態)になってから採血を実施することです。定常状態に至るまでには薬物の半減期の4~5倍の時間が掛かるといわれています。バンコマイ...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。
いま話題の記事
-
医学界新聞プラス
[第1回]自分だけの聴診器選びと,音を逃さない当て方のキホン
Dr.いっしーの聴診レッスン連載 2026.04.03
-
連載 2026.03.30
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
医学界新聞プラス
[第1回]抗菌薬を理解するためのスタートライン
『知識がつながる抗菌薬――まるわかり感染症診療』より連載 2026.04.02
最新の記事
-
対談・座談会 2026.04.14
-
寄稿 2026.04.14
-
対談・座談会 2026.04.14
-
「看護」とは何をする仕事なのか
中田 明子氏(専修大学人間科学部社会学科 専任講師)に聞くインタビュー 2026.04.14
-
寄稿 2026.04.14
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
