- HOME
- 医学界新聞プラス
- 医学界新聞プラス記事一覧
- 2026年
- 医学界新聞プラス [第1回]抗菌薬を理解するためのスタートライン
医学界新聞プラス
[第1回]抗菌薬を理解するためのスタートライン
『知識がつながる抗菌薬――まるわかり感染症診療』より
連載 伊東 完
2026.04.02
知識がつながる抗菌薬――まるわかり感染症診療
処方で迷わないための考え方が身につく!『知識がつながる抗菌薬――まるわかり感染症診療』は、「バイキン屋。」として活躍する著者が,「病原体」「感染臓器」「宿主因子」の3つの視点から抗菌薬と感染症をわかりやすく解説した一冊です。
知識を網羅するにとどまらず,その背景から理解することで,感染症診療の基礎知識はもちろん,応用可能な考え方が自然と身につくよう工夫されています。臨床でのリアルな疑問に答えるQ&Aや,細かな情報が詰まった400もの注釈を読み進めるうちに「そういうことだったのか!」という深い納得感が得られるはずです。
「ジェネラリストNAVI」で連載された「抗菌薬ものがたり──エピソードで学ぶ感染症診療の歩きかた」から生まれた本書で,抗菌薬選択の“なんとなく処方”から卒業しませんか。
「医学界新聞プラス」では,本書より<1章 抗菌薬と病原体><2章 感染臓器>から一部をピックアップし,4週にわたりご紹介します。
まずはβラクタム系だけを勉強するべし

「自科の常識は,他科の非常識」,私が感染症科医としてのキャリアをはじめた当初,恩師にこう諭されました。感染症科医にとっての常識というと,例えば,黄色ブドウ球菌や大腸菌などのありふれた細菌や,抗菌薬のスペクトラムなどの知識が真っ先に思い浮かびますが,私が東京大学医学部附属病院感染症内科に入局して最初に与えられたミッションが,まさしくこういった知識を学生さんや研修医の先生方に伝えることでした。幸いにしてレクチャーは好評でしたが,レクチャーを行っている間,彼らはそろって口にしました。「本を通読してはみたけど,最後はどの抗菌薬も同じように見えて使い方がよくわからない」と。
青木眞先生が書かれた『レジデントのための感染症診療マニュアル』(医学書院,2000)以降,感染症に関しては網羅的かつ平易な書籍が増えてきています。ところが面白いことに,知識へのアクセスがよくなっても抗菌薬をうまく使いこなせている医師はいまだ少ないように見受けられるのです。
いかなる学問においても膨大な知識を習得するためには,共通点と相違点を整理することが不可欠です。ただし,抗菌薬に関しては細菌の薬剤耐性化が進んでいるせいもあって,細かい知識を無理に覚えようとすると,各薬剤の共通点・相違点が見えにくくなるという問題点があります。したがって,抗菌薬を学ぶ際には,初めに大雑把な知識の骨格を作り,そこに少しずつ各論的な知識を臨床経験とともに肉付けしていくというスタンスがよいと思います。筆者自身,複数の書籍・論文を読み,そこに臨床経験をブレンドしながら知識を練り上げてきました。
ところで,この世にはさまざまな抗菌薬がありますが,そのなかでよく使うのはペニシリン系,セフェム系,カルバペネム系などのいわゆるβラクタム系抗菌薬です。もちろん,それ以外の抗菌薬を使うこともありますが,そういった抗菌薬を使うのはβラクタム系が何らかの理由で使えない場合(例:アレルギー)が大半です。したがって,実臨床に即した勉強法としては,以下のやり方がよいでしょう。
● βラクタム系のスペクトラムは,歴史などの背景知識を踏まえてイメージをつかむ★1
● βラクタム系以外は,βラクタム系と対応させて覚える
例えば,セフトリアキソンというセフェム系抗菌薬があります。そのスペクトラムは,大雑把には腸球菌を除くグラム陽性球菌と緑膿菌を除くグラム陰性桿菌になるわけですが(まだ覚えていただかなくて構いません),これはキノロン系抗菌薬であるレボフロキサシンのスペクトラムとだいぶ似ています。したがって,セフトリアキソンがアレルギーなどの理由で使えない場合は,単純にレボフロキサシンを使えばよいという話になるわけです。なお,レボフロキサシンには大腸菌の感受性率が低下傾向であったり,結核菌を中途半端にカバーしたりするという問題点がありますが,これは各論的な話なので後から覚えればよいでしょう。
細菌はグラム陽性球菌・グラム陰性桿菌・嫌気性菌の3グループだけをまず覚えるべし

抗菌薬の使い方を習得するにあたって,覚えるべき細菌の種類が多すぎることも厄介な問題です。しかし,実臨床で日々遭遇する細菌に限定すれば,必要な知識は決して多くはありません。例えば,髄膜炎菌は非常に有名ですし,感染対策上知っていたほうがよい細菌ではありますが,日本では滅多に遭遇しません。それよりは,大腸菌やブドウ球菌など,毎日のように遭遇する細菌に集中して知識を整理したほうが効率的です。
抗菌薬のスペクトラムを習得するには,細菌をグラム陽性球菌,グラム陰性桿菌,嫌気性菌の3グループに分類する方法をお勧めします。他にグラム陰性球菌やグラム陽性桿菌などもありますが,比較的マイナーな細菌については各論的知識として,後から肉付けすれば十分です。
◉––––グラム陽性球菌(GPC)
まずGPCですが,クラスター状(集塊状)のものとチェーン状(鎖状)のものとに大別されます。クラスター状のものは,黄色ブドウ球菌や表皮ブドウ球菌などで,グラム染色で見ると正円形です。チェーン状のものは,肺炎球菌,レンサ球菌,腸球菌などで,こちらは楕円形です。これらのGPCは,表皮や口腔内,気道内など,イメージとしては新鮮な空気に触れている場所に定着していることが多く(レンサ球菌の一部や腸球菌は,腸管内にも常在します),皮膚軟部組織感染症や気道感染症の代表的な原因菌になります。
◉––––グラム陰性桿菌(GNR)
次にGNRですが,こちらは腸内細菌目細菌(ブドウ糖発酵菌)とブドウ糖非発酵菌に大別されます★2。腸内細菌目の代表的な細菌としては大腸菌やクレブシエラが挙げられ,腹腔内感染症や尿路感染症の原因菌として有名です。ブドウ糖非発酵菌の代表格は緑膿菌で,人工呼吸器関連肺炎などの院内感染症を起こすことで知られています。緑膿菌は酸素がないと生育できない点が特徴的で,血液培養では好気用ボトルのほうが発育しやすいです。ちなみにグラム染色で見ると,大腸菌のほうが緑膿菌よりも太くて短いです。それを踏まえ,大腸菌を腸詰め状(ウインナー状),緑膿菌をチョリソー状と形容する感染症科医もいます。
◉––––嫌気性菌(偏性嫌気性菌)(GNR)
最後に嫌気性菌ですが,本書では「偏性嫌気性菌」,つまり,酸素があると生育できない細菌という意味合いでこの言葉を使います。例えば大腸菌も広い意味では嫌気性菌に含まれるのですが,酸素があっても生育できる「通性嫌気性菌」なので,本書ではあえて含めません。また,本書では嫌気性菌を横隔膜の上に住んでいるか,下に住んでいるかで区別します。具体的には,横隔膜から上の嫌気性菌にはアクチノミセスやフソバクテリウムなどが,横隔膜から下の嫌気性菌にはバクテロイデスやプレボテラなどが含まれますが,これらの細菌名も無理に覚える必要はありません。とりあえず,横隔膜で区切ることだけ知っておいていただければ十分で,余力があればバクテロイデスを頭の片隅にとどめていただくのがよいでしょう。
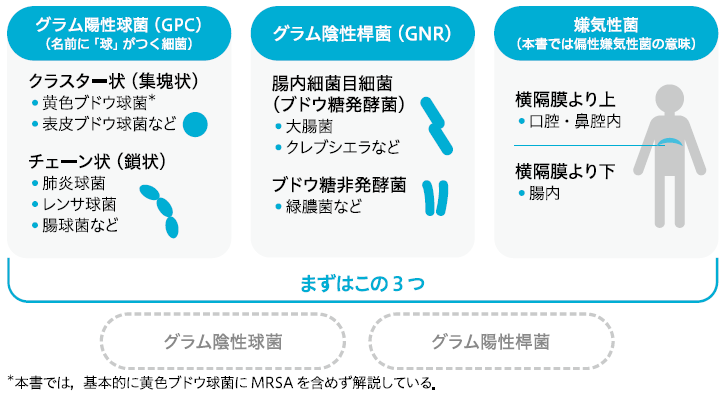

以上をまとめると,図1になります。本書では,この3種類を中心とした抗菌薬の使い方を説明していきます。
以降はβラクタム系抗菌薬を,ペニシリンG(PCG)からレビューしていきます。なお,ブドウ球菌については断りがなければメチシリン感受性株を指しているものとし,つまりはメチシリン耐性黄色ブドウ球菌(MRSA)などを含めないものとしていただければ幸いです。話の展開の都合上,最初は静注抗菌薬を中心に解説していきます。
★1 歴史は「時勢」とわずかな「偶然」とが組み合わさって成立するものですが,ここでの「時勢」という言葉は「必要性」あるいは「必然性」とも言い換えることができます。抗菌薬だけを学んで得られるのは,あくまで乾いた知識だけです。しかし,歴史を学べば1つひとつの抗菌薬に意味づけができるようになり,知識を躍動感溢れるものとして吸収することができるようになります。周辺知識と格闘しながら,無味乾燥な言葉の羅列を解釈して,1つの大きな物語へとまとめ上げていくこと,これこそが学問に至福を感じるひとときではないでしょうか。
★2 かつてはブドウ糖発酵菌を「腸内細菌科」と呼んでいたのですが,細菌ゲノム解析の進歩によってそれまで腸内細菌科に分類されていた一部の細菌(プロテウスなど)が腸内細菌科から外れるようになったため,ここではあえて「腸内細菌目」と記載しています。
原田壮平:薬剤耐性腸内細菌目細菌の基礎と疫学Update.日本臨床微生物学会雑誌 31(4):1-10,2021
知識がつながる抗菌薬――まるわかり感染症診療
抗菌薬で迷わないための「考え方」を身につけよう。“なんとなく処方”からの卒業!
抗菌薬選択における“なんとなく処方”からの卒業! 「バイキン屋。」としても活躍する著者が「病原体」「感染臓器」「宿主因子」の三方向から、抗菌薬と感染症をわかりやすく解説します。1冊を通して読むことで、感染症診療の基礎知識だけでなく、応用可能な考え方も身につきます。臨床での疑問を取り上げたQ&A、細かな情報が詰まった400もの注釈も必見です。
目次はこちらから
タグキーワード
いま話題の記事
-
あせらないためのER呼吸管理トレーニング
[ミッション7] マスク換気デバイスと友達になろう!連載 2026.05.12
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
対談・座談会 2026.05.12
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
-
実際どうなの? 糖尿病診療のココが知りたい
[第1回] 血糖悪化,どう考えて,どう動く?連載 2026.05.12
最新の記事
-
対談・座談会 2026.05.12
-
生涯を通じて女性のQOLを維持・向上する
産婦人科4本目の柱「女性医学」対談・座談会 2026.05.12
-
Sweet Memories
揺れながら進む,あなたの一歩に意味がある寄稿 2026.05.12
-
デジタル撮像とAIが切り拓く,細胞診の新たな地平
新田 尚氏(株式会社CYBO 代表取締役社長)に聞くインタビュー 2026.05.12
-
そのとき,研修医と指導医は何を考えているのか
麻酔科における「時間の流れ」と「思考の進め方」寄稿 2026.05.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。