- 医学
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission
連載 徳竹雅之
2024.03.11 週刊医学界新聞(レジデント号):第3557号より
高カリウム(以下,K)血症は救急医療の現場で比較的よく遭遇する電解質異常ですが,時に命を左右する緊急事態になり得ます。しかし,高K血症の治療戦略は施設や担当医によって大きく異なることが知られています。例えば,米国の14施設のERにて203人の高K血症患者を対象にした研究では,実に43通りもの治療が実施されました1)。研修医の皆さんも,担当する上級医によって言っていることが違う!と感じがちな領域だと思います。ガイドラインや重要な研究に沿って高K血症治療における最新のアプローチを解説します。ポイントは,「今何を目標に治療しているか」を明確にすることです。4つのMissionに分けて治療を確認します(図)。
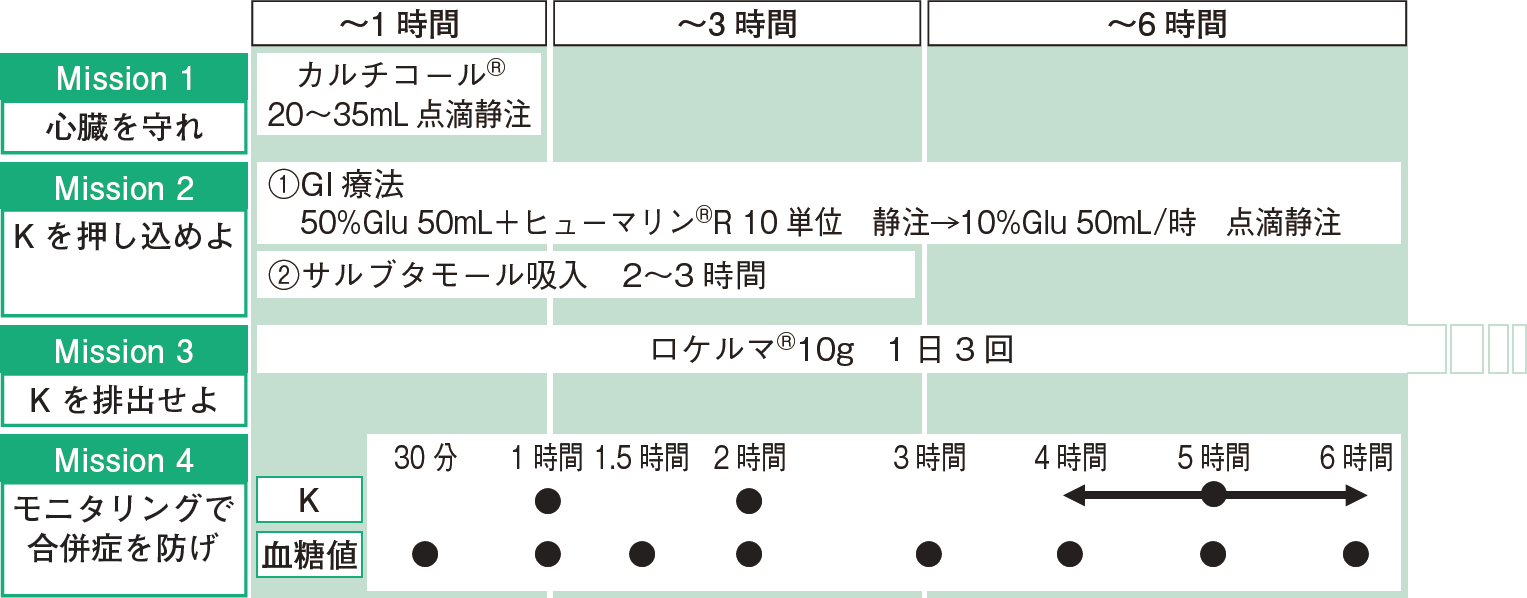
◆Mission1:心臓を守れ! 不整脈を回避せよ
目標:重篤な不整脈や心停止を防ぐ
● グルコン酸カルシウム(カルチコール®注射液8.5%)20~35 mLを10分程度かけて点滴静注
高K血症の合併症は何といっても不整脈! これを防ぐ目的で,テント状T波を含む心電図変化を有する患者にはカルシウム静注が推奨されています2)。特徴的な所見としてP波消失・QRS延長・徐脈などがありますが,テント状T波は約30%と最も多くの症例で認められる所見であり3),一般的な認知度も高いです。実際のところは,テント状T波単独であれば致命的な不整脈発生につながる可能性は低いとされています。しかし,致命的な不整脈出現までの時間には症例間で差があり,治療の遅れが出た場合には致命的になり得ます。ある報告では,心電図検査から致命的な有害事象発生までの時間の中央値は47分であったとされており4),30分以内には対応が必要なくらいのスピード感が要求されます。
一般的にはカルチコール®(海外の研究で使用している規格と異なり本邦では8.5%製剤です)10 mL程度を投与することが多いのではないかと思いますが,これでは多くの場合には不十分とされています。高K血症患者に対して10%グルコン酸カルシウムを10 mLずつ投与した場合,心電図変化を抑制するのに全例で2回以上の追加投与を要し,97%は3回投与を要しました5)。つまり,少量頻回もしくは10mL程度の単回投与では不整脈を抑制するに不十分であることがわかります。忙しいERではモニター監視しているだけで不整脈の変化を追えないこともあると思います。そのため,より高い心臓保護効果を得るために,カルシウムは体格に合わせて単回大量投与をしておくことが重要です。急速静注により血圧低下や不整脈,ほてりなどを誘発することがありますので投与速度に少し気を遣うとよいでしょう。
カルシウム自体にはKを下げる効果はありません! 心臓が保護されている間(わずか30~60分程度!)にK濃度を下げる次なるMissionを迅速に進めましょう。
◆Mission 2:カリウムを押し込めよ
目標:血中(細胞外)Kを細胞内に押し込めることによる,一時的なK濃度低下
①50%ブドウ糖液50 mL+ヒューマリン® R10単位を静注→10%ブドウ糖液を50 mL/時で5時間点滴静注
②同時併行で,サルブタモール10 mg(ベネトリン®吸入液0.5% 2 mL)吸入
GI(グルコース・インスリン)療法が有名ですが,サルブタモール吸入を併用することの利点が強調されています。併用によりK低下効果が大きくなり,GI療法の低血糖リスクも減少させます6)。いずれもKを細胞内に移動させることで血中濃度を低下させる作用があります。
GI療法におけるインスリン投与量は,5単位に比較して10単位投与の有効性が高いです。さらに,高K血症の重症度が高いほどその有効性が高ま...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。
いま話題の記事
-
「看護」とは何をする仕事なのか
中田 明子氏(専修大学人間科学部社会学科 専任講師)に聞くインタビュー 2026.04.14
-
寄稿 2026.04.14
-
対談・座談会 2026.04.14
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
最新の記事
-
対談・座談会 2026.04.14
-
寄稿 2026.04.14
-
対談・座談会 2026.04.14
-
「看護」とは何をする仕事なのか
中田 明子氏(専修大学人間科学部社会学科 専任講師)に聞くインタビュー 2026.04.14
-
寄稿 2026.04.14
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。

