医学界新聞プラス
[第4回]病原微生物の世の中の渡り歩きかた
『ウォームアップ微生物学』より
連載 中込治
2022.04.01
ウォームアップ微生物学
微生物学を勉強しようと思って教科書を手に取ってみたら,ずらりと並んだ専門用語やそのボリュームに圧倒された経験はありませんか? そんなあなたに,微生物学を本格的に学習する前段階,いわば準備体操として活用してほしい書籍が『ウォームアップ微生物学』です。微生物の伝播や病気を起こす仕組みを,身近な例を挙げながらプロの視点でわかりやすく解説しています。本書を最後まで読み終えてからもう一度教科書を手に取ると,病原微生物とヒトとのせめぎあいのイメージが浮かび上がり,理解が深まること間違いなし。
「医学界新聞プラス」では本書のうち“準備運動の準備運動”とも言える微生物学の基礎知識を前半2回で,宿主に病気をもたらす過程や伝播経路といった病原微生物の生き方を後半2回でそれぞれ紹介します。
今回お話しすること
たいていの病原微生物は感染・増殖・排泄のサイクルを繰り返しながら宿主から宿主へと渡り歩いて生きています。微生物にとって宿主から飛び出した外の世界は自身の生存にとってリスクの高い過酷な環境です。今回は,病原微生物がひとりの宿主から次の宿主へと伝播していくいろいろなパターン(伝播経路)についてお話しします。伝播経路を知ることは広く感染症対策には欠かせませんので,感染症学や衛生学・公衆衛生学でも大切なテーマです。とくに病院内での感染(医療関連感染)対策には,標準予防策に加え接触感染,飛沫感染,空気感染という伝播経路別の感染対策がとられます。このなかで空気感染については,ていねいにお話しします。病原微生物がいろいろな伝播経路を使って感染する背景には,その病原微生物の生存にかかわる固有の事情の存在が浮かびあがってきます。
ヒトに寄生することを基本戦略とする病原微生物にとって,宿主から離れた外の世界は実に厳しいものです。外界に出た微生物のほとんどは死に絶え,わずかに生き残ったものだけが,幸運に恵まれれば,新たなヒトに感染し,生きながらえることができます。その割合は,万に1つもありません。新型コロナウイルス感染症(COVID-19)の病原体であるSARSコロナウイルス2型(SARS-CoV-2)も例外ではありません。どうしてこんなに簡単に世界中に広がってしまったのかと頭をかかえるのは,あくまでも私たち人間の立場からの嘆きです。せきやくしゃみとともに出る飛沫の中に入って世の中に飛び出したコロナウイルスのほとんどすべては,次のヒトに出会うこともなく死に絶えてしまっています。
このように生き残れる確率が非常に小さいので,ウイルス,細菌,原虫のどれをとっても,排泄される個体数は膨大です。たとえば,乳幼児の急性胃腸炎の原因であるロタウイルスは病気のピーク時には,下痢便1 gあたり1,000億ものウイルス粒子が排泄されます。ぜん虫はヒトの体内では増殖しませんが,排泄されるぜん虫卵の数はやはり膨大です。
暑い夏の日には脱水にならないようにこまめな水分補給が必要です。でも,脱水に弱いのは私たちヒトだけではありません。多くの微生物も同じです。せきやくしゃみとともに飛沫になって宿主の外に放り出されれば,どんどん水分が失われ乾燥していきます。また,微生物も暑さや紫外線には弱いのです。そこで,微生物のなかでも乾燥に弱い細菌のなかには,ひたすら分裂・増殖するという細菌としての本来の特徴を捨て,それと引き換えに外界との間に壁を築き,交流を断ち,生きているとも死んでいるともわからないように,じっと動かない形態をとるものがいます。その特殊な形態を専門用語で芽胞といいます。代表的なのは,破傷風菌や炭疽菌です。生活条件が悪くなると,分裂・増殖するのをやめ,外の世界の暑さと乾燥に強い芽胞という特殊な形態をとります。芽胞に変身して,じっと感染できる機会の到来を待ちます。

クリプトスポリジウムという病原微生物は,原虫の仲間ですが,水様性下痢症の原因としておそれられています。体外に排泄されるときは,寄生虫学の専門用語でオーシストという形態になっています。オーシストは英語(の音訳)です。日本語の専門用語は卵囊子です。日本語だからわかりやすいわけでもありませんし,囊(英語ではシスト)などという漢字は簡単に書けませんから,オーシストのほうがいいと思います。
さて,クリプトスポリジウムのオーシストは熱や乾燥には弱いのですが,消毒薬には非常に強い抵抗性を示し,浄水場の塩素消毒によっても,また,その他の殺菌薬によっても容易に死滅しません。排泄されるオーシストの数は膨大です。下痢症のピーク時には1日に10億個という大量のオーシストが排泄されます。
今まで報告されたクリプトスポリジウム症の最大の集団発生は,米国ミネソタ州のミルウォーキー市で1993年に起こりました。市の上水道を使っている市民160万人中,実に40万3千人が感染しました。わが国では,1996年に埼玉県越生町の町営水道の利用者の7割に相当する9,000人にクリプトスポリジウム症が発生しました。
新たな宿主への伝播に必要な微生物の数,つまり感染効率は微生物ごとにずいぶん違います。クリプトスポリジウムのオーシストは数個,ノロウイルスやロタウイルスなどの下痢症ウイルスや赤痢菌はだいたい10~100個の感染性粒子(あるいは細胞)があれば容易に感染します。これに対し,コレラ菌やサルモネラはその1万倍の100万個くらい摂取しないと発症しないといわれています。
このあたりで,宿主から飛び出した(排泄された)微生物の世の中の渡り歩きかた,つまり,病原微生物が最初に感染していた宿主から次の宿主に移るときどんな方法を使うのか整理しておきましょう。ここでの主役は微生物のはずなのですが,病気をうつされる「次の宿主」となるヒトの立場から分類します。病原微生物学でも感染症学でも,ヒトがかかる病気をあつかいますので,「次の宿主」はかならずヒトです。
一方,最初の宿主は「ヒト」である場合と「(ヒト以外の)動物」である場合とがあります。ヒトの感染症というと多くが前者のパターンと思うかもしれません。しかし,病気の種類でみると半分以上が,最初の宿主がヒト以外の脊椎動物です。こういう動物から感染する病気を人獣共通感染症といいます。厚生労働省では,すなわちわが国の法律(感染症法)では,動物由来感染症という用語を使っています。英語ではzoonosisと書きますので,音訳してズーノーシスという言いかたをすることもあります。語源はギリシャ語の「zoon=動物」と,「病気の状態」であることを表わす語尾 -osisです。
しかし,次々と出現する新興感染症の本質を見きわめて対処しようとすれば,医学ばかりではなく広くヒト,動物,そして気候変動をはじめとする環境にかかわるサイエンスのいろいろな分野を,境界を越えて結びつけた取り組みが必要です。これがワンヘルス(one health)というアプローチです。
直接伝播
病原微生物がヒトからヒトへと伝播するしかたには,直接伝播と媒介物や媒介動物の助けを借りて伝播する間接伝播とがあります。直接伝播は,感染源となるヒトから病原体が次の宿主の侵入門戸に直接運ばれるしかたです。この直接伝播には,握手やキス,性交,咬み傷など,感染源と接触することによって起こる接触伝播があります。また,感染源が発するくしゃみ,せき,あるいは会話などによって生じる飛沫(しぶき)をあびて感染することがあります。これを飛沫伝播といいますが,飛沫感染ということも少なくありません。飛沫は直径5μmより大きなしぶきで,1~2秒という短時間で床や地面に到達し,伝播距離も約2 m以内と短距離です。つまり,感染源となるヒトが手をまっすぐに伸ばして届く範囲にいるときに,病原体が伝播します。言い換えると,感染源となる相手が「手の届く目の前にいるとき」にかぎって病原体が伝播するので,直接伝播といいます。
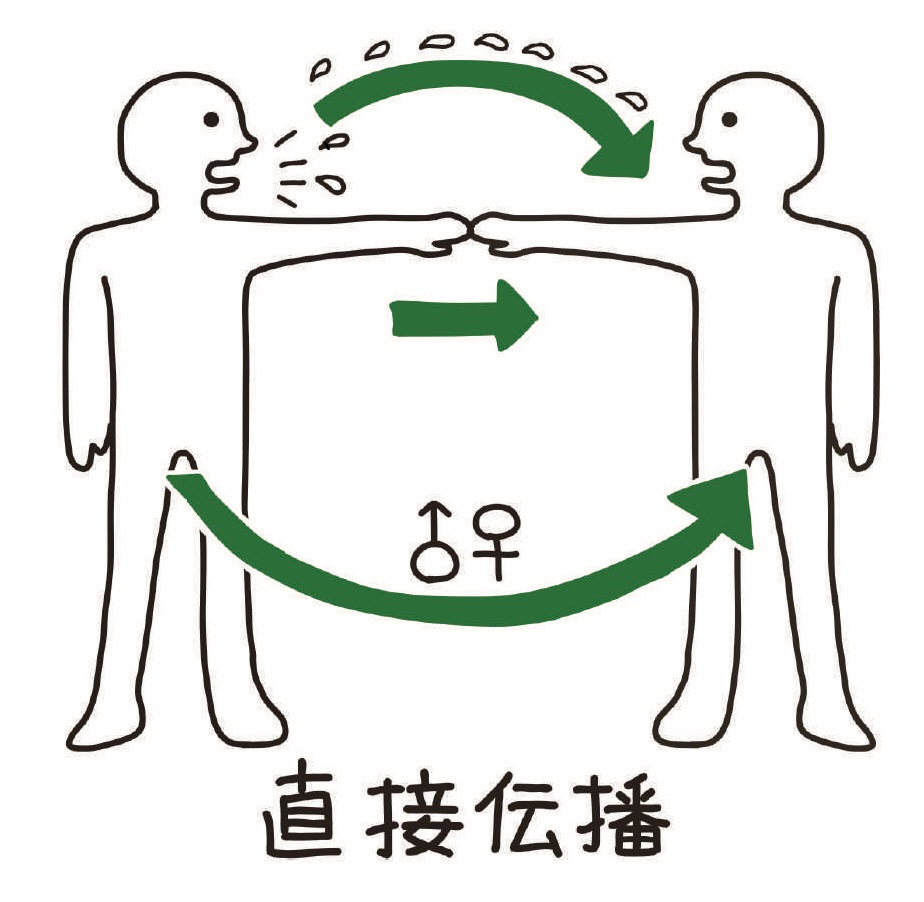
COVID-19がパンデミックを起こして以来,社会生活のなかで人と人の間隔を2 mとりましょうというソーシャル・ディスタンシングによる感染予防策が推奨されてきました。これは,COVID-19が,せき,あるいは会話などによって生じた飛沫による直接伝播で感染することを念頭においたものです。
間接伝播
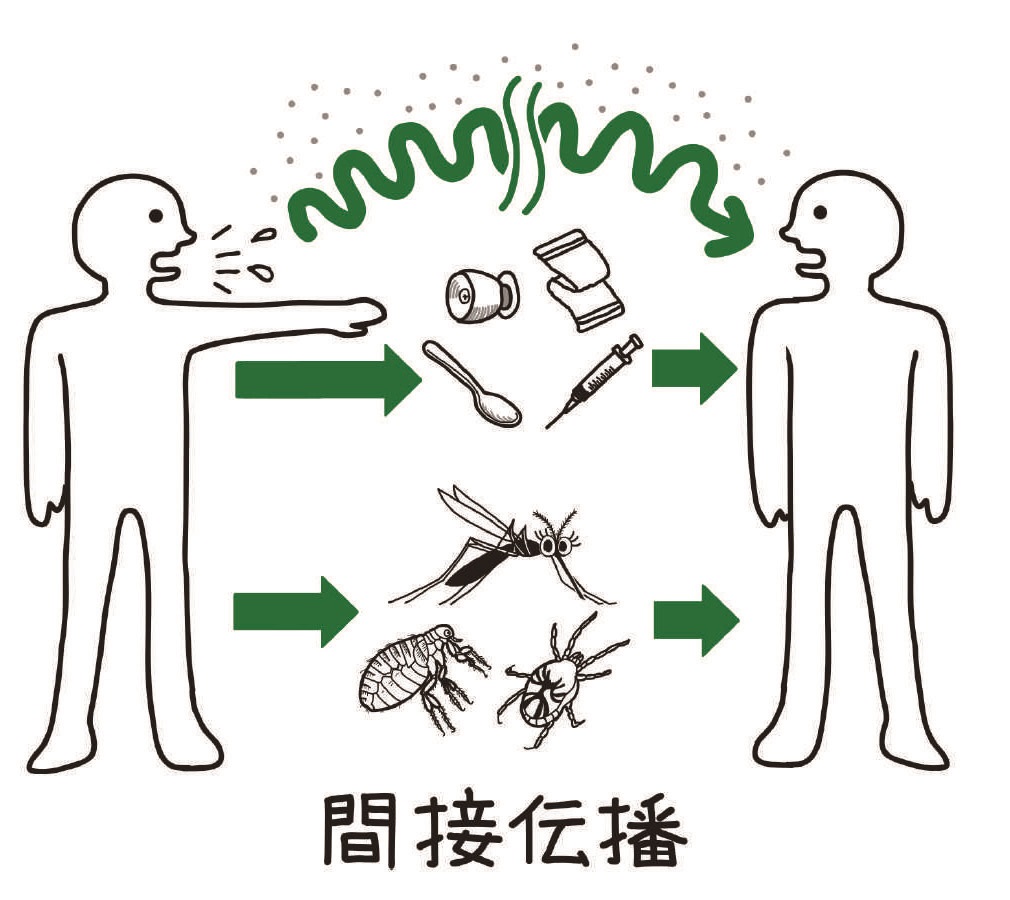
感染源となる相手が目の前にいなくても,病原体が「なにかを媒介にして」伝播するのが間接伝播です。
間接伝播は,病原体を媒介する「なにか」つまり実体が,①生き物ではない「モノ」か,②昆虫などの「生き物」か,③「空気」か,のどれであるかによって,①媒介物伝播,②媒介動物伝播,③空気感染(空気媒介性伝播)の3つに分けられます。
媒介物伝播
病原体を媒介する実体が,器物(食器,注射針,手ぬぐいなど),水,食べ物,血液などである場合を媒介物伝播といいます。呼吸器感染症の患者さんの気道から飛び出す飛沫であっても,これが食器に飛び散り,この飛沫で汚染された食器を介して感染が伝播すれば,媒介物伝播になります。
腸チフスのメアリのようなチフス菌の無症候性保菌者が調理した食品を食べたヒトが腸チフスを発症する場合は,チフス菌のヒトからヒトへの媒介物伝播でしょうか。そのとおりです。こういう食品媒介性感染症の場合,口から入る病原微生物は大量になるので,感染しやすくなります。同じように,ノロウイルス胃腸炎にかかっているコックが調理した料理を食べた客が発症したら,これはノロウイルスのヒトからヒトへの伝播です。しかし,こういう食品媒介性感染症は「食中毒」として「食品衛生」の問題となり,媒介物感染という「感染症」とは別扱いをされます。なお,食中毒は,原因が微生物であっても伝播のしかたは「ヒトからヒトへ」ばかりでなく,「動物からヒトへ」(カンピロバクター腸炎など)あるいは「環境からヒトへ」(セレウス菌中毒,ボツリヌス菌中毒など)と,いろいろあります。
媒介動物伝播
病原体を媒介する実体が昆虫,ダニ,ノミなどの節足動物である場合を媒介動物伝播といいます。媒介物伝播と言葉は似ていますが,大きな違いがあります。媒介動物伝播では感染を媒介する節足動物の体内で病原微生物が増殖します。これは節足動物がその病原体のもう1つの宿主にほかならないことを意味します。ですから,感染症の伝播のしかたという観点からみると,媒介動物伝播では感染性をもった病原微生物の数が増幅されるというきわだった特徴があります。一方,媒介物伝播では病原微生物の数が増幅されることはありません。ただし,細菌性食中毒のなかには,ヒトからヒトへの食品を介した伝播とみてとれるものがあります。この場合,汚染食品を次のヒトが食べるまでの間に,食品の中で細菌が増殖することがあります。
空気感染(空気媒介性伝播)
媒介する実体の種類によって3つに分けられる間接伝播の3番目が,空気媒介性伝播です。英語ではairborne transmissionといいます。しかし,わが国では空気感染という言いかたのほうが好んで使われています。そこでこの本でも,伝播のしかたという点からは名称の一貫性を欠きますが,空気感染ということにします。空気感染は,病原微生物が空気に乗って漂い,目の前にいないヒトにも感染するという空気を媒介物とする間接伝播の1つです。せきやくしゃみとともに放出された病原微生物が空気に乗って漂うためには,およそ直径5μm未満の微粒子として存在する必要があります。それ以上の大きさの飛沫ですと,1~2秒で地面に落下してしまいます。直径5μm未満の微粒子では,水分はすぐに蒸発してしまいます。もちろん,5μmというのはあくまでも目安です。決して絶対的な基準ではありません。
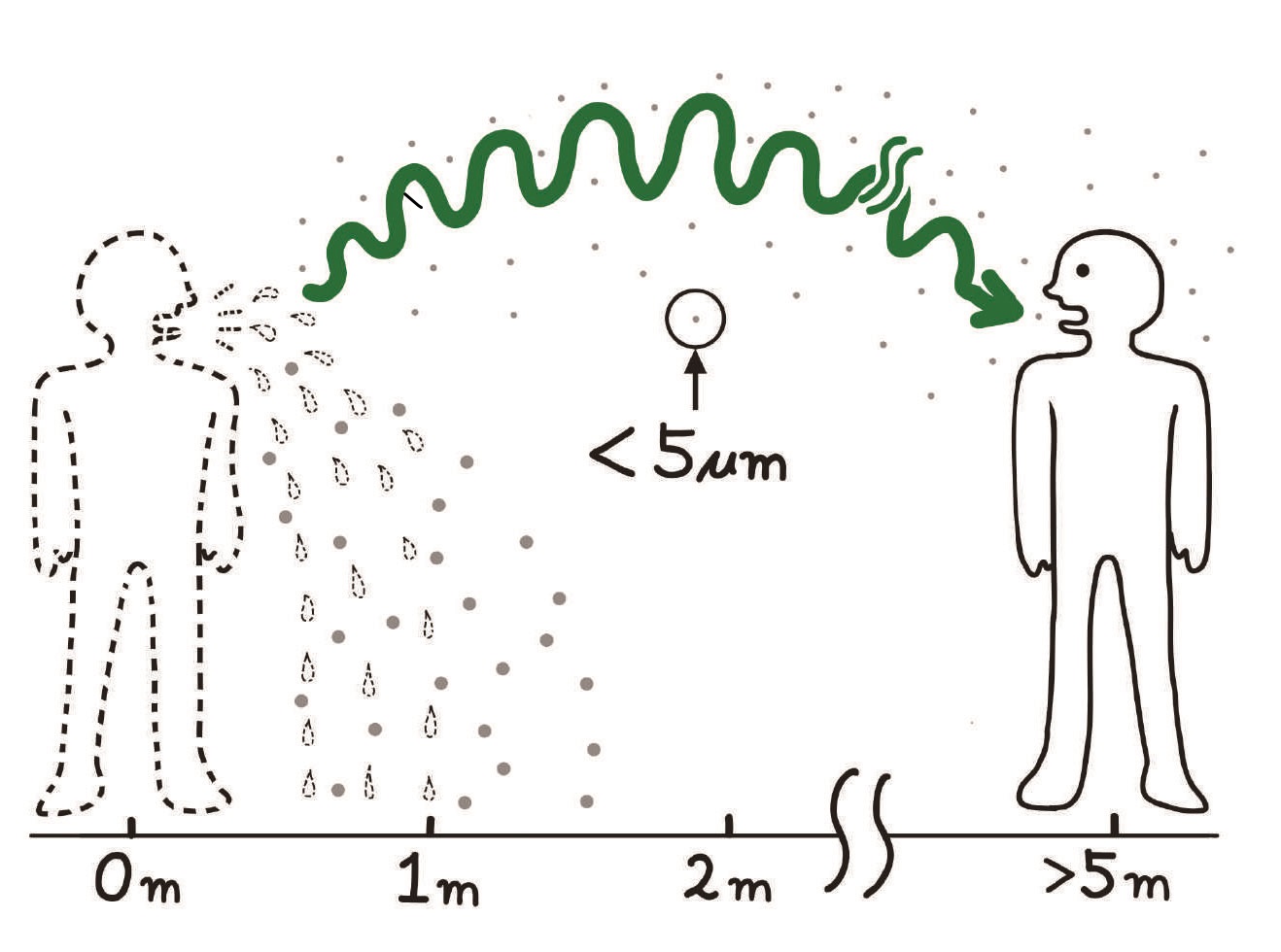
この直径5μm未満の微粒子は,水分を失い長時間にわたって空間に漂うことができるので飛沫核と名づけられ,水分を含む微粒子である飛沫とは区別されています。飛沫によって感染するのを飛沫感染というように,飛沫核によって感染するものを飛沫核感染といいます。ここで注意しなければならないのは,飛沫感染も飛沫核感染も呼吸器感染症にかぎった話です。ですから,空気感染が呼吸器感染症にかぎって使われるとき,飛沫核感染と同義語になります。
まぎらわしい用語ですが,便利なのでよく使われる用語にエアロゾルがあります。感染症の伝播の話のなかでは,エアロゾルは病原微生物を含んだ微粒子のことです。しかし,その使われかたをみるとさまざまです。エアロゾルを飛沫核と同義語としてあつかっている学者がいる一方で,飛沫も含め水分を含んでいようといまいと微粒子をすべてエアロゾルといっている学者がいます。
ところで,飛沫核は小さな飛沫から水分が蒸発して失われた微粒子なので,できあがったものを見ただけでは微小なダスト(ほこり)と区別がつきません。そのため,ウイルスを含んだ吐物や尿あるいは皮膚にできたウイルスを含んだ水疱が乾燥したものなど,気道分泌物とは無関係なダストが空気を媒介として伝播する場合も空気感染といいますので,注意が必要です。
空気感染の特徴と医療関連感染の予防対策
空気感染の大きな特徴は,感染源となる患者から時間的・空間的に離れたところにいるヒトにも感染できる点です。空気感染する微生物から身を守る方法は簡単ではありません。その一方で,どの感染症に対しても空気感染を予防するような対策をとる必要もありません。仮にそういうことをすると医療の効率を落としますし,医療資源の無駄になります。
医療関連感染(院内感染)の予防には原則があります。第一に,感染症の有無にかかわらずすべての患者が感染源となる可能性を考えて,ケアに際して一律に標準予防策(スタンダード・プリコーション)とよばれる手順を踏むことです。第二に,感染症の伝播経路別に決められた予防策をとること,すなわち①接触感染予防策,②飛沫感染予防策,③空気感染予防策をとることです。空気感染の予防には,標準予防策に加えて,医療者はN95マスクという特別なマスクを装着し,外部に対して陰圧にした病室で患者を管理します。
空気感染予防策が必要な病原微生物
医療の現場で,空気感染予防策が必要な感染症は結核,麻疹(はしか),水痘(みずぼうそう)の3つとされています。しかし,空気感染を起こす病原微生物は結核,麻疹,水痘の3つにかぎられるわけではありません。飛沫感染や接触感染が伝播経路であるインフルエンザ,SARS,COVID-19でも,空気感染によってヒトからヒトへの伝播が起こったとしか考えられない事例が報告されています。
病原微生物が空気感染により伝播できる条件
ほとんどの呼吸器感染症では患者がせきをすれば,せきとともにさまざまな粒子径の気道分泌物が飛び散りますので,飛沫核もできるでしょう。しかし,飛沫核の中に微生物が存在すれば,どんな微生物でも空気感染が起こるわけではありません。
空気感染を起こすためには,第一に,乾燥に強くなければなりません。飛沫核では水分が蒸発してしまって乾燥しているからです。ほとんどの細菌は乾燥に弱いので失格です。ちなみに乾燥食品が長持ちするのは,この乾燥に弱いという細菌の性質を利用したものです。第二に,1個またはごく少数の個体で感染を成立させる能力が必須です。飛沫核は非常に小さいので,その中に同時に存在できる微生物の数はわずかです。また,空中を拡散する間に飛沫核の濃度はまたたく間に減少してしまいます。第三に,飛沫核の中に入って到達した先で,宿主の防御をかわし,また,組織の環境に即応して生き延びる能力があることです。
たとえば,ライノウイルスは大量のウイルスが下気道に到達しますが,肺胞の環境温度,つまり37℃では増殖できません。ライノウイルスは,増殖の至適温度が33℃なので,もっぱら鼻粘膜の上皮細胞で増殖します。ライノウイルスはコロナウイルスとともにかぜ(普通感冒)の二大原因の1つです。
肺胞への到達が必須である結核菌
結核菌はみずからの菌体の外側を強固なワックスで固めていますので,乾燥には抜群の強さがあります。しかし,気道には繊毛上皮細胞があります。結核菌には動くのに必要な装置がありませんし,気道粘膜上皮細胞表面の繊毛の動きを止める毒素ももっていません。そうかといって繊毛にしっかり吸着して上皮細胞に潜り込む手段ももちあわせていません。ですから結核菌は繊毛につかまると,ベルトコンベアにのせられてしまったように,次から次へと咽頭に向かって運ばれ,最後には痰となって外に出されてしまいます。したがって,気管支の奥深くにある肺胞まで到達できない飛沫では感染が起こりません。
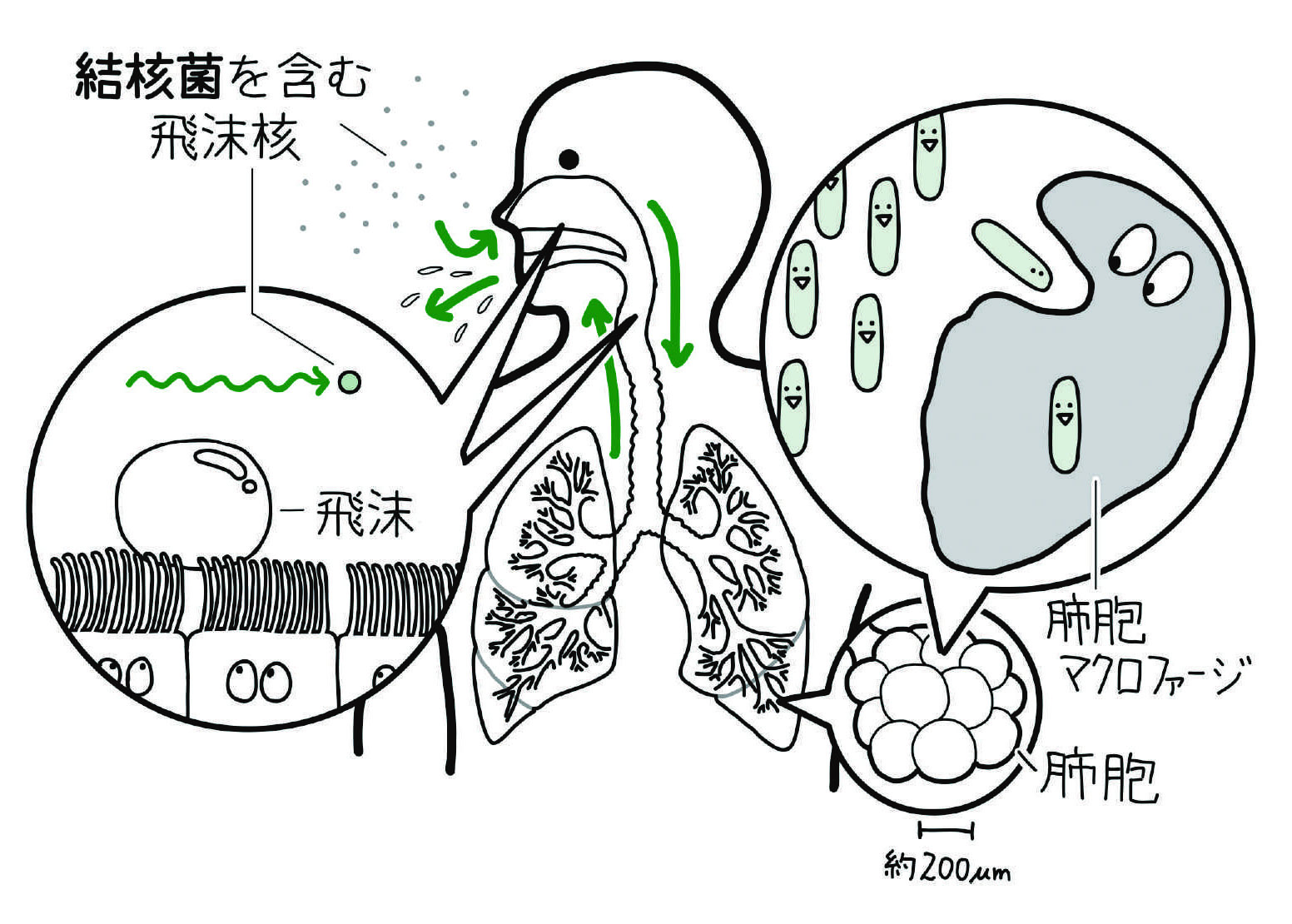
一方,飛沫核は直径5μm未満の微小な粒子ですので,気道壁にふれさえしなければ,飛沫核の中の結核菌は気道の奥の奥,終末細気管支を越え,直径が200μmほどの肺胞にまで到達できます。肺胞に到達すると,宿主の防御の担い手である肺胞マクロファージが待ちかまえています。ところが,結核菌はマクロファージの中で消化されずに増殖する能力をもっていますので,感染を起こすことができるのです。
結核菌の場合,飛沫核として肺胞に到達することが感染成立にとって必須の条件です。結核菌は肺結核の患者さんがせきをしたときに発生する飛沫核によってのみ感染します。無症状の感染者からは感染しません。
麻疹ウイルスのしたたかな侵入と脱出戦略
麻疹は病院の待合室などでみていると飛沫感染が起こりえないような距離でも感染するようです。麻疹ウイルスは呼吸器を侵入門戸とし,呼吸器から排泄され次の宿主へと伝播します。この点だけをみるとインフルエンザウイルスやライノウイルスと変わりません。しかし,鼻腔から侵入した麻疹ウイルスは気道の粘膜上皮細胞では増殖しません。これは呼吸器ウイルスとしては意外ですが,そこを深読みすると麻疹ウイルスのしたたかな戦略がみえてきます。
麻疹ウイルスのレセプターはSLAM(CD150)という分子です。リンパ球や樹状細胞などの免疫担当細胞の細胞膜上に発現しています。ところがSLAMは気道の粘膜上皮細胞には発現していません。ですから麻疹ウイルスは気道の粘膜上皮細胞には感染できません。鼻腔から侵入した麻疹ウイルスは,扁桃や気道のリンパ組織にあるSLAMを発現しているリンパ球や樹状細胞に感染します。扁桃のリンパ組織に感染するのであれば,麻疹ウイルスを含む飛沫核が肺胞にまで到達する必要はないともいえます。しかし,肺胞に存在するマクロファージにはSLAMがたくさん発現しています。となると,飛沫核にひそんで,肺胞に到達するのも「あり」です。麻疹ウイルスが免疫担当細胞に強く取りつき,破壊することが,麻疹で起こる強い免疫抑制の原因です。
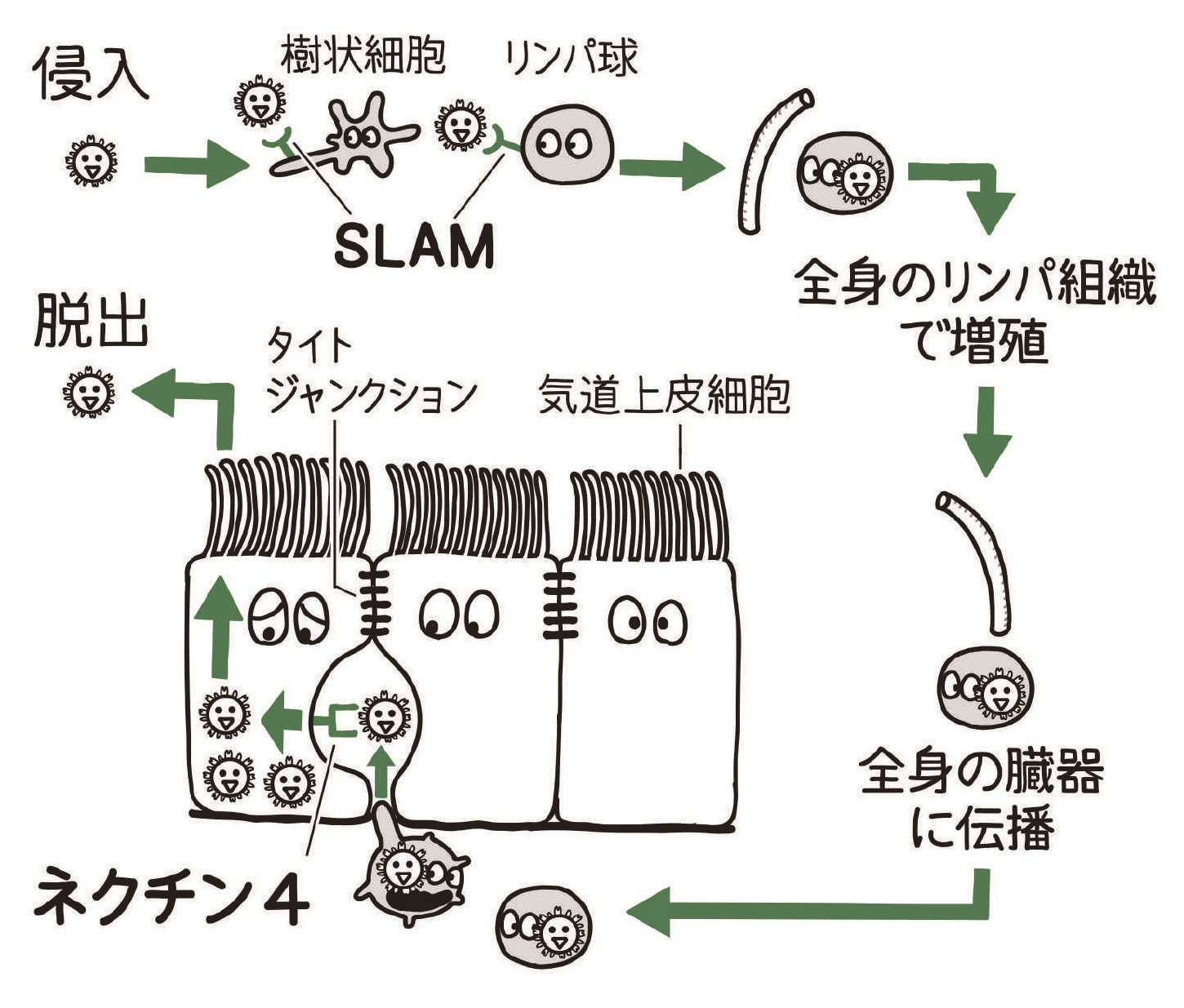
さて,リンパ系から血流中に入った麻疹ウイルス(第一次ウイルス血症)は全身のリンパ組織で増殖し,ふたたび血流に乗って全身の臓器にまきちらされます(第二次ウイルス血症)。肺を含めて全身の臓器で増殖するためには上皮細胞で増殖できなければなりません。肺を例にとると,上皮細胞が毛細血管に接する側を側底面といい,繊毛が生えている上皮細胞の管腔側とは反対面になります。横に並びあう上皮細胞と上皮細胞の間はすきまがないようにタイトジャンクションという構造によってしっかり閉じられています。その下側が側底面です。ここに麻疹ウイルスのもう1つのレセプターであるネクチン4という分子が発現しているのです。気道(管腔側)からくる麻疹ウイルスは,タイトジャンクションにさえぎられるのでネクチン4には吸着できません。一方,血流に乗ってくる麻疹ウイルスはネクチン4をレセプターとして上皮細胞に感染できます。上皮細胞に感染・増殖した麻疹ウイルスは,管腔側(つまり気道の内腔)だけに放出されます。実に合理的なしくみでしょう。こうして麻疹ウイルスは気道上皮細胞からの分泌物に包まれ,せきやくしゃみとともにエアロゾルとなって,次の宿主を目指して脱出します。
水痘の感染源は皮膚にできる水疱
水痘にかかったときに皮膚にできる水疱には,ウイルスがたくさん含まれています。水痘—帯状疱疹ウイルスは,破れて乾燥した水疱に由来する微粒子が空気を媒介として伝播し,次の宿主の咽頭粘膜に到達して感染を開始します。これが水痘—帯状疱疹ウイルスの空気感染の実態です。ウイルスを含んだ皮膚のクズがダスト(ほこり)となって飛散する空気感染です。このダストの由来は気道分泌物ではありませんので,飛沫核感染ではありません。ちなみに弱毒生ワクチンを接種された子どもでは,ウイルスを含んだ水疱ができないのでワクチンの中のウイルスは伝播しません。以前は,患者の気道分泌物に由来する飛沫核によって伝播が起こると考えられていましたが,これを支持する証拠は乏しいようです。それに,水痘の患者さんはせきをしません。
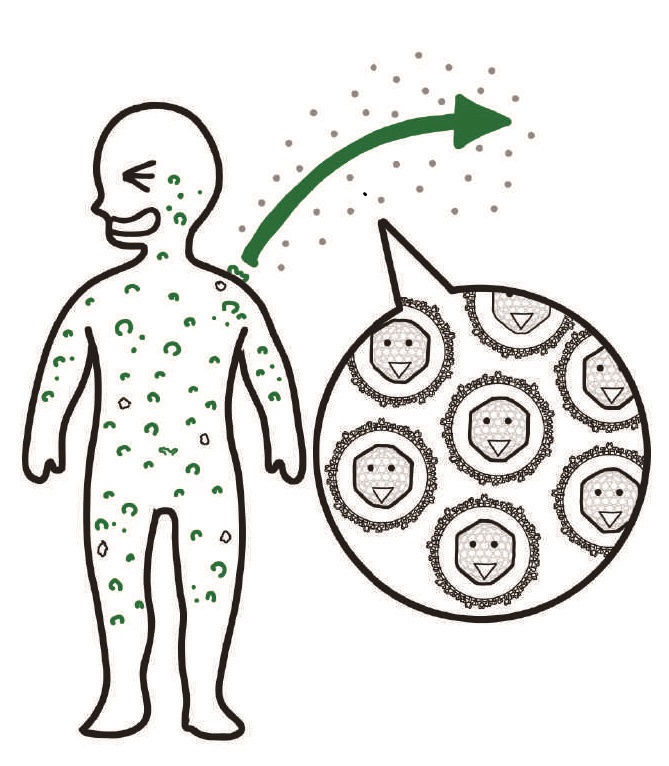
水痘—帯状疱疹ウイルスは,鼻咽頭の粘膜,あるいは扁桃に到達すれば感染を開始できるので,ダストによる空気感染であってもウイルスが肺胞に到達する必要はありません。その一方,水痘の皮疹はとてもかゆいので,搔いて破れた水疱からにじみ出てきたウイルスを含む液体に次の宿主がふれることによって接触伝播も起こります。
医療の現場では「空気感染」という言葉は限定的に使われている
「空気感染する感染症」という場合,医療の現場においては,空気感染予防策をとらなければならない感染症に限定されて使われています。実際のところは,結核,麻疹,水痘の3つが空気感染予防策をとらなければならない感染症です。結核と麻疹は呼吸器感染症ですが,水痘は破れて乾燥したウイルスを含んだ水疱に由来するダストが空気を媒介として伝播しますので,侵入門戸は気道ですが結核や麻疹のような呼吸器感染症とは異なります。ただ長いこと気道から排泄される飛沫核での感染で伝播すると考えられてきましたので,結核や麻疹とともに,水痘を飛沫核感染する感染症としている本もあります。
「空気感染」という言葉は,飛沫核感染との同義語となる呼吸器感染症以外にも使われることがあります。1つは,病原微生物が含まれている感染者の排泄物(糞便,尿,体液,吐物)が環境中に排泄され,これが乾燥して細かな微粒子であるダスト(ほこり)となって,次の宿主の呼吸器から感染する場合です。病原微生物が含まれている動物の排泄物がダストとなって感染することもあります。この種の空気感染は,医療における空気感染予防策の対象になっていません。
もう1つは,医療行為によって,いわば人工的に病原微生物を含んだ微粒子が発生する場合です。気管支肺胞洗浄,気管チューブからの喀痰の吸引,ネブライザーの使用,気管内挿管などです。この場合,医療関連感染を防止するため空気感染予防策をとります。
ダストによる空気感染の一例をあげましょう。2003年に重症急性呼吸器症候群(SARS)の集団発生が香港のアモイガーデンという高層マンションで起こりました。マンションの中層階の1室でSARS患者がトイレ(バスルーム)を使いました(SARSコロナウイルスは下痢便中にも排泄されます)。バスルームの換気扇を回したところ,たまたま排水管トラップが乾燥していたためSARSコロナウイルスで汚染されたダストが発生し,バスルームから階段スペース,さらに上層階へと拡散して,空気感染による多数の二次感染者が出ました。
エアロゾルが肺胞に到達して感染するレジオネラ
病原体を含んだ微粒子(エアロゾル)が空気に乗って漂い,これを吸入した次の宿主の肺胞に達して感染しても,空気感染するといわない感染症があります。それは,レジオネラという細菌が起こす肺炎です。典型的な肺炎レンサ球菌による大葉性肺炎とは病像が異なるので,非定型性肺炎といいます。ちなみに,非定型性肺炎の原因はレジオネラのほかに肺炎マイコプラズマ,肺炎クラミジアによるものがあります。
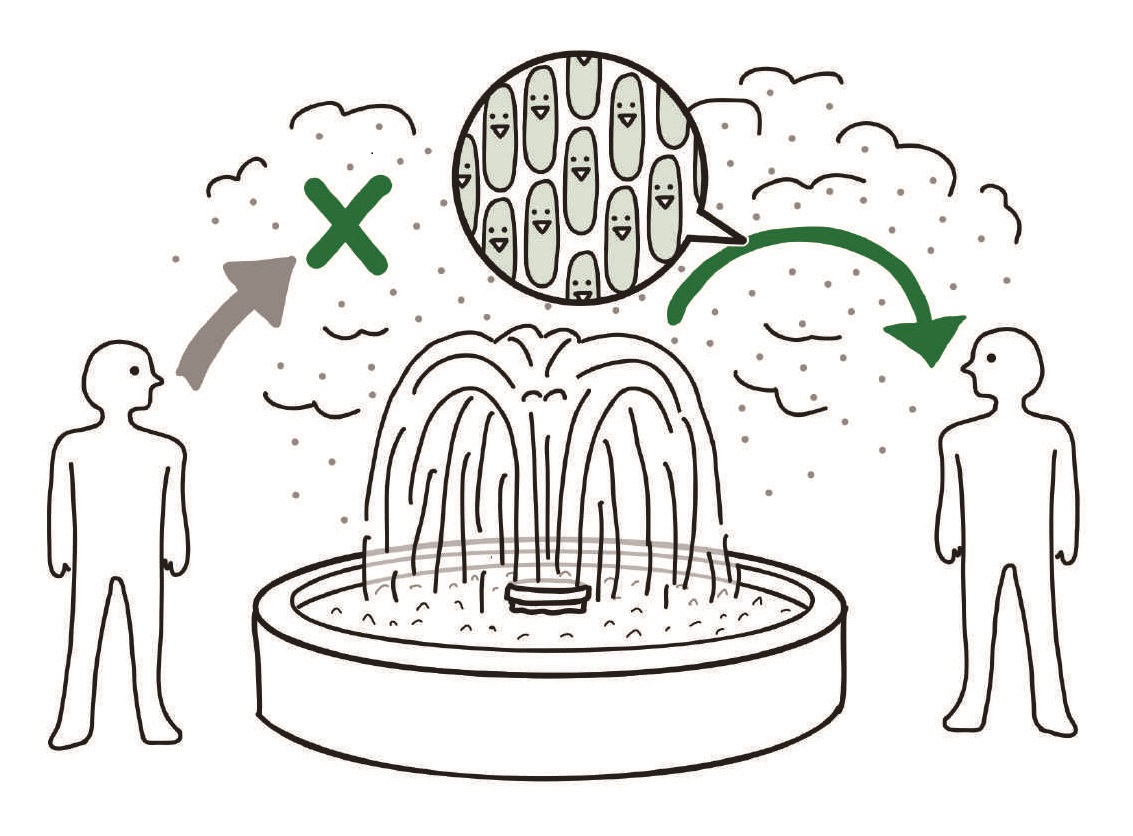
レジオネラは空調設備に用いる冷却塔の冷却水や温泉,あるいは家庭の循環式浴槽(いわゆる24時間風呂)など,大量の水をためて利用する人工的環境水の中にいます。レジオネラはこのような環境水に生育するアメーバに捕食され,その細胞質内で増殖し,たくさん増えると破裂して外に放出されます。アメーバから放出された大量のレジオネラは,このような水をはねあげるときに発生する微小粒子にも含まれます。そういうレジオネラをもった微小粒子をヒトが吸入したとき,5μm未満の微小粒子は肺胞に到達します。レジオネラはそこに待機しているマクロファージに貪食され,感染がはじまります。レジオネラは,貪食されてもファゴリソソームでの消化に抵抗力があるため,マクロファージの中で増殖します。その結果レジオネラ肺炎を発症します。
しかし,レジオネラ症の伝播のしかたは,空気感染ではなく水による媒介物感染に分類されています。空気感染予防策が必要な結核,麻疹,水痘と異なり,レジオネラ肺炎の患者は感染源とはなりません。レジオネラはヒトからヒトへと伝播しません。ですから,患者自身を陰圧にした病室で管理しても院内感染防止上の意味はありません。
今回のお話のキーコンセプト
- ● 病原微生物にとって宿主の外は過酷な環境です。また,次の宿主に感染できるチャンスはごくわずかです。ですから,できるだけ多数の子孫を排泄することが基本戦略です。さらに,過酷な環境に耐えられる形態をとる細菌や原虫がいます。
- ● 病原微生物の伝播のしかたには,ヒトからヒトへと伝播するしかたと,ヒト以外の脊椎動物からヒトへと伝播するしかたがあります。後者は人獣共通感染症(動物由来感染症)とよばれています。
- ● ヒトからヒトへと伝播する病原微生物には,感染源となるヒトとの接触や呼吸器から出る飛沫にひそんで次の宿主の侵入門戸に直接到達する直接伝播と,器物や節足動物の媒介によって間接的に到達する間接伝播の手段をとるものがあります。
- ● 食品を媒介物とした感染症は,「食中毒」として「食品衛生」の問題となります。原因が微生物である食中毒の場合,伝播のしかたは「ヒトからヒトへ」「動物からヒトへ」「環境からヒトへ」といろいろあります。
- ● 間接伝播の1つに空気媒介性伝播があります。これは,病原体がごく微小な粒子として空気に乗って漂い,遠隔のヒトにも感染するものです。わが国ではふつう空気感染といっています。
- ● 医療施設内ではすべての患者に対して一律に行う標準予防策をベースとして,接触感染予防策,飛沫感染予防策,空気感染予防策という伝播経路別の感染予防策を行います。
- ● 医療施設内で空気感染予防策を必要とする感染症には,結核,麻疹,水痘の3つがあります。
- ● 病原微生物が空気感染するためには,乾燥に強いこと,少数の個体で感染できること,侵入先で宿主の防御機構をかわせることなどの特別な能力が必要です。
- ● 空気感染をめぐっては,その感染症がどのような背景のなかであつかわれているのか見きわめなければなりません。
ウォームアップ微生物学
本格的に微生物学を学ぶ前に,
まずは全体像と大事なトコロのイメージをつかもう!
<内容紹介>医療系の学生にとって病原微生物学の勉強って必須だけれど,覚えることがたくさんあって大変そう…。そこで,本格的に微生物学を学ぶ前にまずはアタマの準備運動をしましょう。本書で一足先に微生物学の全体像と一番大事なトコロのイメージをつかんでおけば,きっと大学の講義や分厚い教科書にもすんなり入っていけますよ。医学生やコメディカル学生はもちろん,病原微生物についてきちんと知りたい一般読者の方にもおすすめです!
目次はこちらから
タグキーワード
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
-
医学界新聞プラス
[第1回]平坦な病変 (1)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.04.26
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
医学界新聞プラス
[第1回]バルーン閉塞下逆行性経静脈的塞栓術(BRTO)
『IVRマニュアル 第3版』より2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。

