- HOME
- 医学界新聞プラス
- 医学界新聞プラス記事一覧
- 2024年
- 医学界新聞プラス [第4回]腰部脊柱管狭窄症_術後リハビリテーション
医学界新聞プラス
[第4回]腰部脊柱管狭窄症_術後リハビリテーション
『保存から術後まで 脊椎疾患のリハビリテーション[Web動画付]』より
連載 古谷 英孝
2024.10.14
保存から術後まで 脊椎疾患のリハビリテーション
高齢化社会に伴い,理学療法士が脊椎疾患を担当するケースは今後益々増えるだろう。書籍『保存から術後まで 脊椎疾患のリハビリテーション[Web動画付]』は,脊椎疾患に対して経験の浅い理学療法士をはじめ,臨床実習に臨む学生,また指導的立場にある理学療法士が,安全かつ効率よく,目に見える結果を出せるような脊椎疾患リハビリテーション実施(保存と術後)についてゴールドスタンダードを示しています。また,大事な評価方法,徒手療法,運動療法は実技動画を多数収載。視覚的にもより深く理解できる一冊です。
「医学界新聞プラス」では本書のうち腰部脊柱管狭窄症の項目を,「疾患の基礎」,「治療の概要」,「保存的リハビリテーション」,「術後リハビリテーション」の4回に分けてご紹介します。
※医学界新聞プラスでは動画の視聴はできません。本書よりご覧ください。
4 術後リハビリテーション
術後の理学療法は,腰痛や下肢痛,ADL 能力,QOL の改善に有効である 31, 32).本項では,腰部脊柱管狭窄症術後のリハビリテーションの進めかたについて解説する.
術前評価と術前教育
術前評価,術前教育では患者はどのようなことに期待して手術を選択しているかを把握しておく.手術に対する期待を表6に示す 33).

1.術前評価
術前の評価は,保存療法と同様の評価項目を用いる.術前と術後を比較し,術後成績の効果判定に役立てる.
2.術前教育
術前の体幹筋トレーニングや有酸素運動は術後早期の術後成績に有効である 34).手術前には,パンフレットなどを使用し,術後の回復過程,セルフエクササイズ指導,動作指導を行う.また,腰椎固定術が施行される症例には,骨癒合不全を発生させないように,過度な腰椎の運動を控えるように指導する.
急性期(術後早期〜退院時)
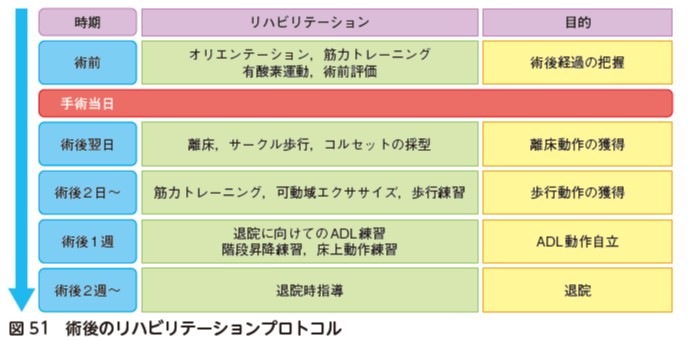
術後翌日より,プロトコルに準じてリハビリテーションを行う.図51に術後のリハビリテーションプロトコルの一例を示す.
1.情報収集
手術情報
術式や手術範囲,術中所見,神経損傷や硬膜損傷などの術中合併症の有無,術中の出血量をカルテから確認する.
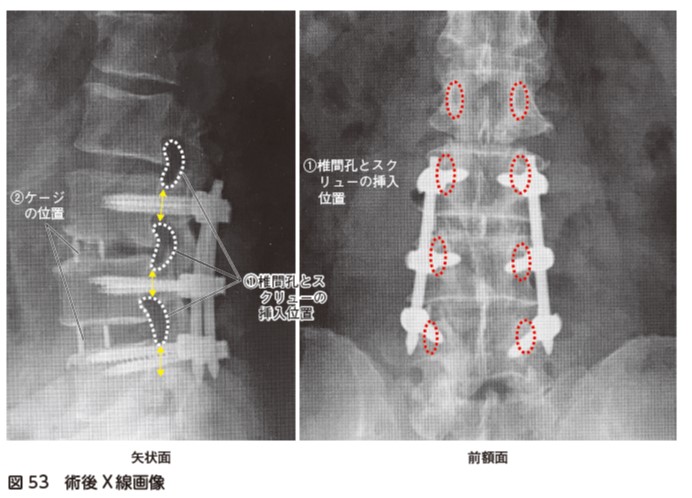
術後X線画像
術後のX 線画像から,スクリューの向きやケージの位置,腰椎のアライメントを矢状面と前額面画像より確認する.理想のスクリューとケージの位置を図52に示す.
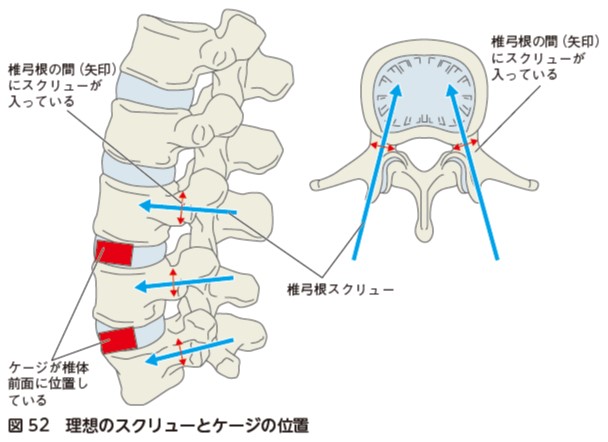
矢状面では,椎弓根(黄色矢印の範囲)にスクリューが真っすぐ入っているかを確認する.また,椎間孔にスクリューが入っていないかを確認する.椎間孔にスクリューが入っている場合は,新たな神経根障害の可能性を疑う.
前額面でも,椎弓根(赤点線円)にスクリューが入っているかを確認する.スクリューの投影が正中より内側に位置しすぎていないか,上に向きすぎていないかを確認する.正中より内側に位置しているスクリューは脊柱管内の損傷,上に向きすぎているスクリューは椎間関節の損傷を疑う.
②ケージの位置
ケージは腰椎の生理的前弯を作るために,椎体間の前方部分に挿入される.矢状面画像により椎体の中央や後方に位置していないかを確認する.また,骨粗鬆症を呈する症例ではケージを入れることで椎体が骨折することもあるため,椎体に骨折線が入っていないか,ケージが椎体に沈み込んでいないかを確認する.
③腰椎のアライメント
腰椎の生理的前弯を矢状面画像で確認する.生理的前弯の不足や過度な前弯は,骨癒合不全や隣接椎間障害を起こす可能性がある.
術後血液データ
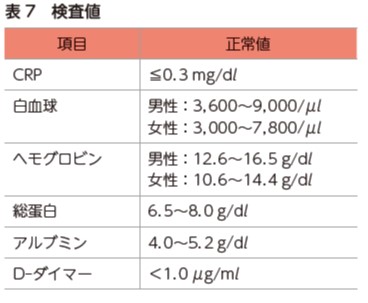
1)炎症値
手術侵襲により,炎症値が上昇する.炎症値は,C 反応蛋白(CRP),白血球を確認する(表7).術後早期では炎症反応により多くのエネルギーが必要とされ,不足分は筋蛋白の分解によりエネルギーが算出される(異化期).CRP 値が0.3 mg/dl 以上が異化期の目安とされるため,異化期ではレジスタンストレーニングは実施せず,日常生活動作練習などの運動に留める.
2)貧血
出血量が多く貧血状態のときは,ヘモグロビンが低値を示す.基準値との比較のみでなく,術前からの変化も確認する.
3)栄養値
栄養状態は,アルブミンや総蛋白を確認する.低栄養状態では高負荷の運動は適さないため,日常生活動作練習などの運動に留める.
4)D-ダイマー
血栓(血液の塊)中のフィブリンという物質が溶解された際に生じる物質の1 つである.深部静脈血栓症や肺塞栓症を疑う際に,血液中のこの物質の量を測定する.腰椎術後患者は,深部静脈血栓症や肺塞栓症が発生しやすいため,必ず確認をする.D-ダイマーが2.5 μg/ml 以上の場合は,下肢静脈エコー検査が行われる.
2.評価・測定(術後翌日,患者を目の前にして行うこと)
術後翌日,離床に必要な評価・測定を中心に実施する.必要なバイタルサインに加えて,術後合併症についても評価を行う.以下に,術後翌日に患者を目の前にして行う評価・測定について記述する.
疼痛・痺れ
手術侵襲による創部痛や術前と比較した術後の疼痛や下肢の痺れの程度を確認する.
術後麻痺の確認
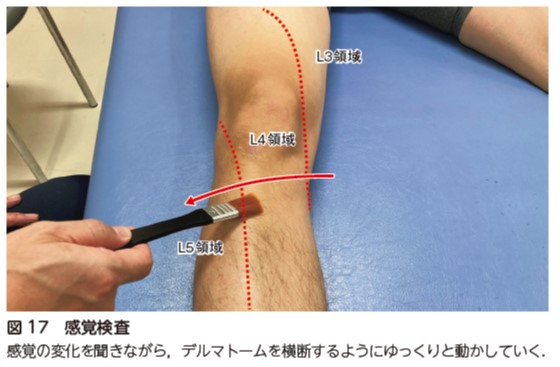
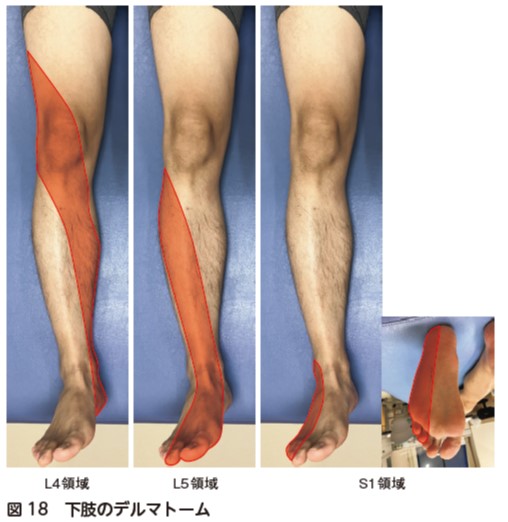
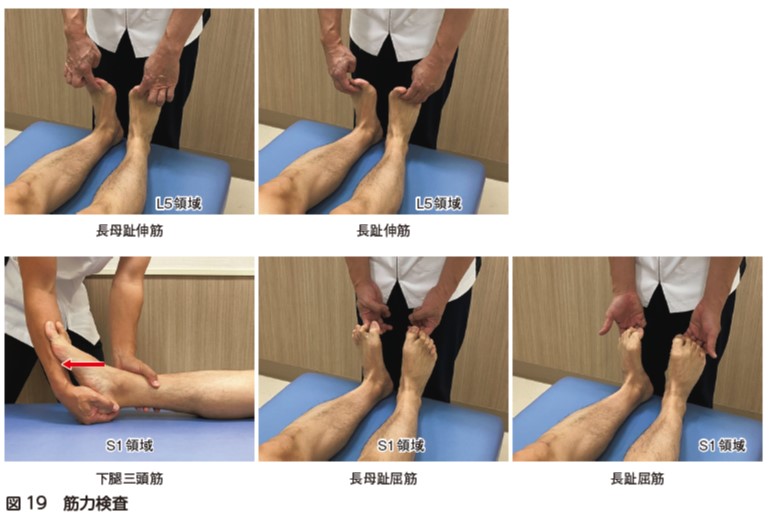
術後に脊髄硬膜外血腫や手術操作などによる術後麻痺がないかの確認を行う.術前より麻痺の増悪がないかを疼痛や痺れの評価,感覚検査(図17,18),筋力評価(図19)を用いて確認する.
術創部の確認
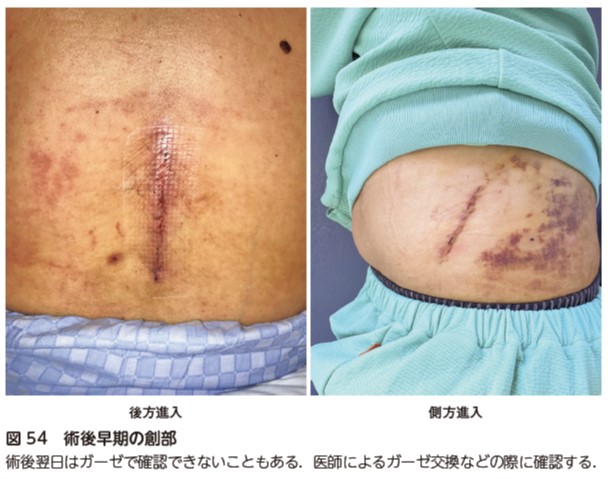
術創部の疼痛,発赤,熱感を評価して術後感染が起こっていないかを,血液データも含めて確認する(図54).
尿の確認
術後早期は,尿道から管を挿入して,膀胱にたまった尿を排出させる尿道カテーテル(尿道バルーン)が設置されている(図55).排出された尿の量と色を確認する.濃縮尿だと脱水の可能性がある.
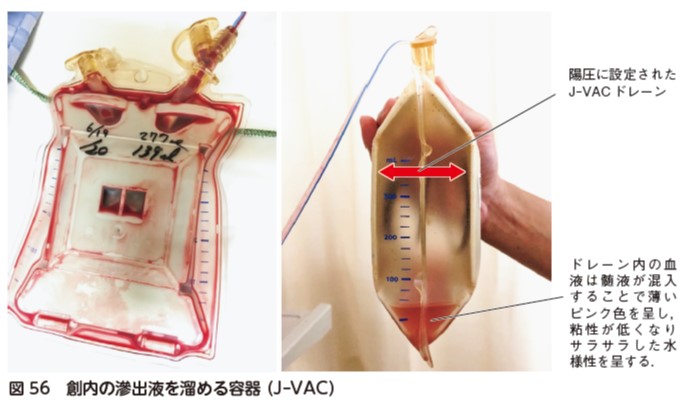
髄液漏の確認
術中操作にて硬膜が損傷し,脊髄を包んでいる膜に孔が開き,髄液が漏れることがある.症状として頭痛,吐き気,悪心といった症状が出現する.髄液漏が起こると術後ドレナージを行っているドレーン内が髄液様になり,排液量が増加する.通常,滲出液を確実に排液するためにドレーン内は陰圧になっているが,髄液漏があるとドレーン内を陽圧にする.髄液漏がある症例は,医師に相談のもと離床を進める.
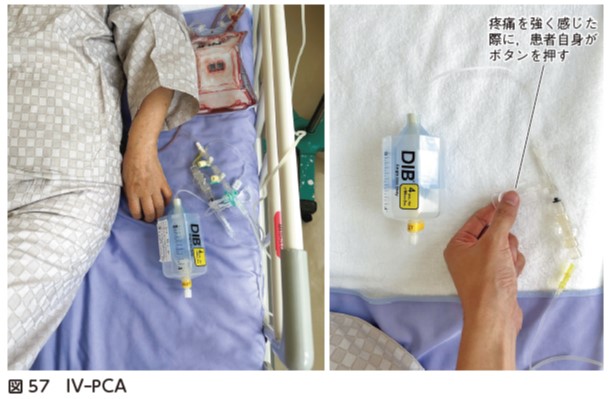
点滴・経静脈的自己調節鎮痛法の確認
術後には点滴により抗菌薬投与と輸液が行われる.抗菌薬は術後2 日間行われる.また,術後は,経静脈的自己調節鎮痛法(intravenous patient-controlled analgesia;IV-PCA)が使用されているかを確認する.IV-PCA を使用している症例は,気分不快を訴えやすいので注意する.
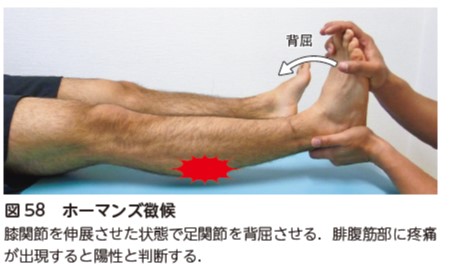
深部静脈血栓
腰椎術後症例の約30%に発生する 37).血液検査であるD-ダイマーや超音波診断装置にて診断が行われる.理学療法評価として,ホーマンズ徴候を確認する(図58).
側方進入による大腰筋の筋力低下の確認
側方進入症例,特に大腰筋を直接切開して進入するXLIF ® では大腰筋の筋力低下が出現しやすい.術後翌日より,股関節屈曲筋力の左右差を評価し,筋力低下が出現していないかを確認する.股関節の屈曲筋力は,ハンドヘルドダイナモメーターなどを用いて数値化しておくと,介入効果や回復過程の判定に用いることができる.
3.リハビリテーションアプローチ
急性期の合併症には感染,神経障害,髄液の漏れ,血栓などがあることから,情報収集を行いながら進めていく.
腰椎固定術後症例は,移植した骨が骨癒合を起こすまでは,過度な腰椎の可動性を伴うような動きは避ける.除圧術後症例は,腰椎固定術後症例のような動作制限は行わない.
ADLの獲得
1)離床
腰椎固定術後症例は,離床の際に腰椎の過度な回旋が起こらないように,丸太のように寝返り,体幹の屈曲・回旋・側屈を伴わないように起き上がる(図59,動画 1-10).

2)立ち上がり
立ち上がり動作の第1 相(体幹の前方移動〜殿部離床まで)においても,体幹の屈曲を伴わないように,股関節の屈曲を伴う動作を指導する(図60,動画 1-11).
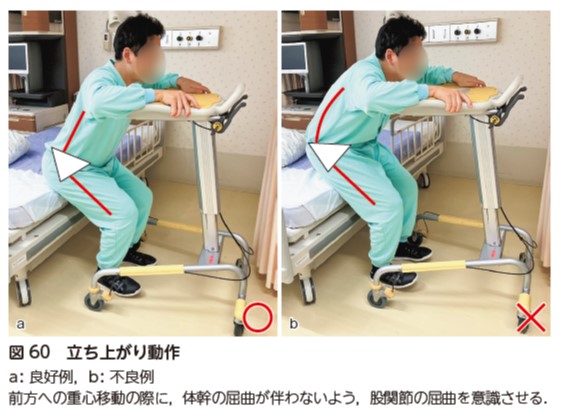
起立性低血圧は転倒の危険性も伴うため,めまい,ふらつき,冷や汗,目の前が見えにくい,意識が遠のくなどの症状もモニタリングしながら行う.起立性低血圧が出現した場合は,直ちに背臥位にして,下肢を挙上させる.
3)歩行
歩行は,サークル歩行,杖歩行,独歩と段階的に進めていく(図61,動画 1-12).腰椎固定術後症例は,硬性コルセットを着用下で歩行練習を行う.サークル歩行では,上肢でサークルを把持した状態で,足踏みをして膝折れや体幹の過度な崩れがないかを確認する.膝折れや過度な体幹の崩れがなければ,サークル歩行を実施する.
サークル歩行が自立し,尿バルーン,J-VAC,点滴が外れたら,杖歩行,独歩獲得を目指す.

4)入院生活での周囲動作
腰椎固定術後症例の入院中は,体幹を屈曲させなくても履けるような靴が望ましい.紐などの靴は履く際に体幹の可動性を伴うため,避けるように指導する.また,周囲の物を取る際は,体幹の回旋は控えるように指導する.
5)階段昇降・床上動作
術後1〜2 週にかけて,階段昇降動作や床上動作の獲得を目指す.階段昇降や床上動作の獲得は退院許可の目安とする.
術後疼痛に対するアプローチ
1)ポジショニング
TLIF のような,腰背部から進入し,創部痛が強い症例は,側臥位をとらせ腰背部の筋をリラックスさせたポジショニングをとる.膝の間に枕を挟むと,より腰背部の筋をリラックスさせることができる.
XLIF ® やOLIF のような腹部を切開して側方から進入した症例は,大腿前面および鼠径部の疼痛を伴う症例が少なくない 26).この疼痛は,手術による大腰筋への侵襲が原因であることが考えられている 42).そのため術直後より,膝窩に高めのクッションを入れて股関節を屈曲位にしたポジショニングをすることで,大腰筋を伸張させないようにして疼痛の軽減を図る(図63).

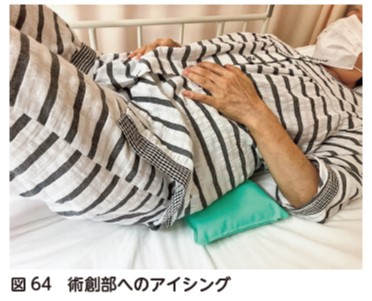
2)アイシング
術後に術創周囲の皮膚感覚(知覚)が回復してきたら,積極的なアイシングを実施して鎮痛化を図る(図64).術後2 週間は術創部の熱感・腫脹が強いため,積極的に行う.退院後も継続して,アイシングができるように指導する.
3)軟部組織モビライゼーション
手術侵襲による疼痛により,周囲の筋は筋緊張が亢進して疼痛が出現しやすくなる.筋緊張が出現している筋に対して軟部組織モビライゼーションを行う.軟部組織モビライゼーションは,疼痛を改善させる目的に加えて,瘢痕形成や隣接する組織の癒着を防止する目的で行う.
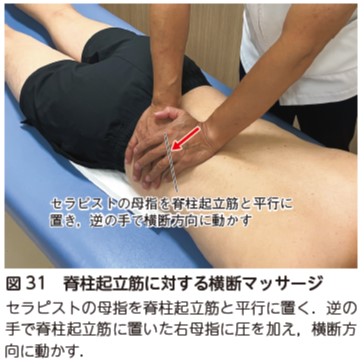
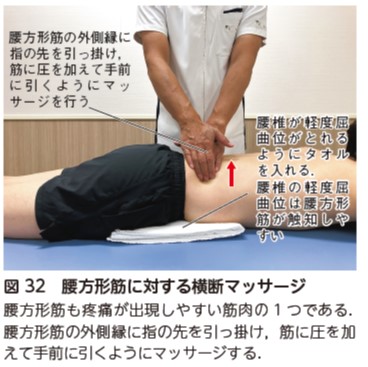
TLIF,後方除圧術などの後方進入では,脊柱起立筋,腰方形筋の筋緊張が亢進しやすい.脊柱起立筋や腰方形筋に対する横断マッサージを行う(図31,32).
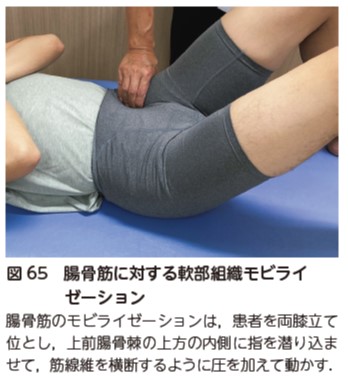
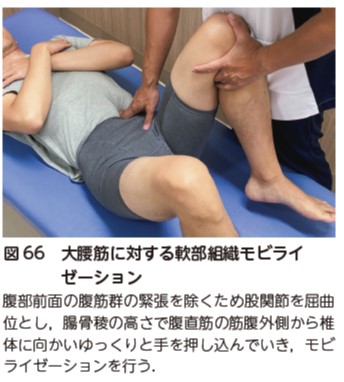
XLIF ® やOLIF の側方進入では,術後早期には,大腰筋付近の軟部組織(腸骨筋などの股関節屈筋)に対する横断マッサージを実施する(図65).XLIF ® 後症例の大腰筋に対する軟部組織モビライゼーションは,創部痛が軽減した時期より実施する(図66).
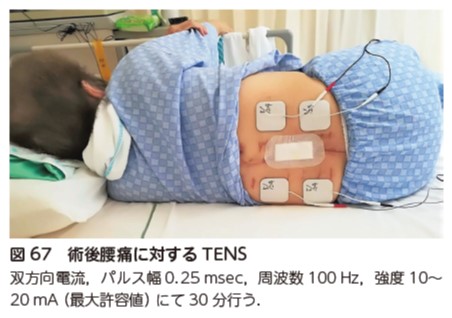
4)電気療法
術後の腰痛には,経皮的電気刺激療法(transcutaneous electrical nerve stimulation;TENS)やパルス波を用いる 43, 44)(図67).
術後残存する神経根障害に対するアプローチ
術後に神経根障害による痺れや筋力低下が残存した症状に対して,神経モビライゼーションのスライダー法(図22)や神経の走行に応じた横断マッサージや梨状筋のストレッチングを行う(図47).
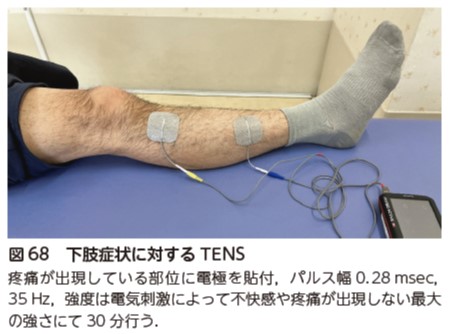
また,残存した疼痛や痺れに対してTENS を行う.疼痛が出現している部位に電極を貼付して,パルス幅0.28 msec,35 Hz,強度は電気刺激によって不快感や疼痛が出現しない最大の強さにて 1 日 1 回 30分間行う 45)(図68).
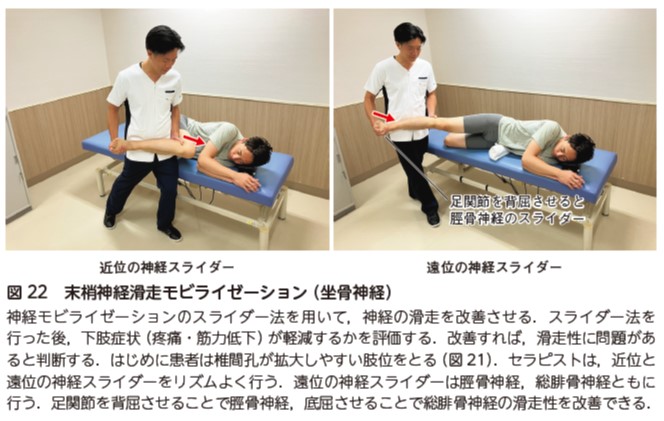
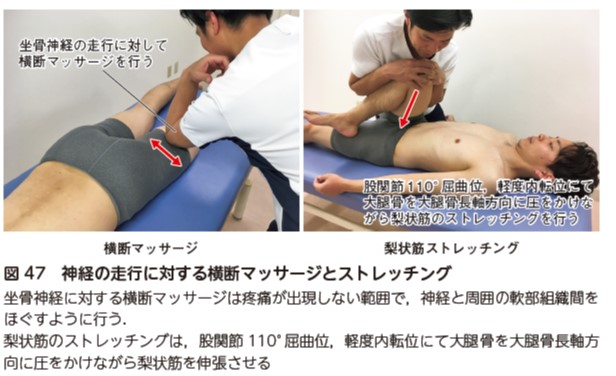
可動域制限に対するアプローチ
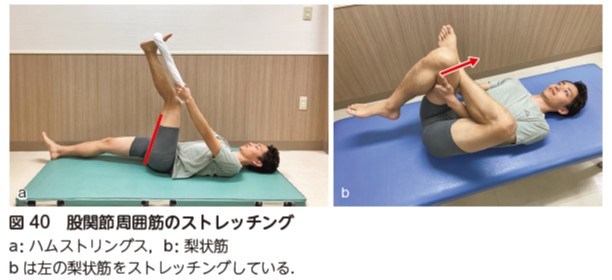
腰椎固定術後症例において,腰椎の隣接関節である股関節や胸椎の可動域制限は,腰椎への過度なストレスの原因となる.そのため,術後早期より可能な範囲で,股関節中心にストレッチングを行い,股関節可動域や胸椎可動域の改善に努める.坐骨神経領域で疼痛を有している症例は,ハムストリングスや梨状筋の短縮を認めていることが多いため,ハムストリングスや梨状筋に対するストレッチングも行う(図40).
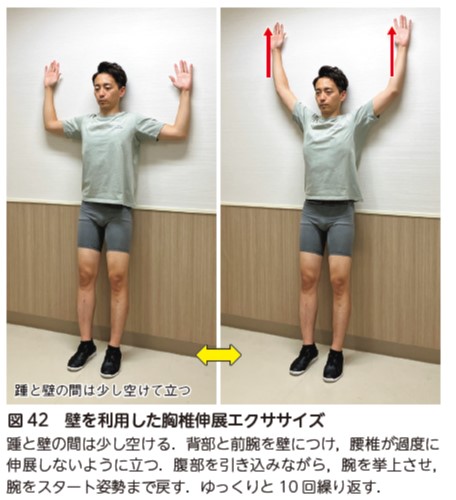
胸椎の可動域制限に対しては,胸椎に対する関節モビライゼーションや壁を利用した胸椎伸展エクササイズを行う(図42).
除圧術後症例においても,股関節の柔軟性の低下は,腰椎へのストレスの原因となるため,積極的に柔軟性を改善させていく.
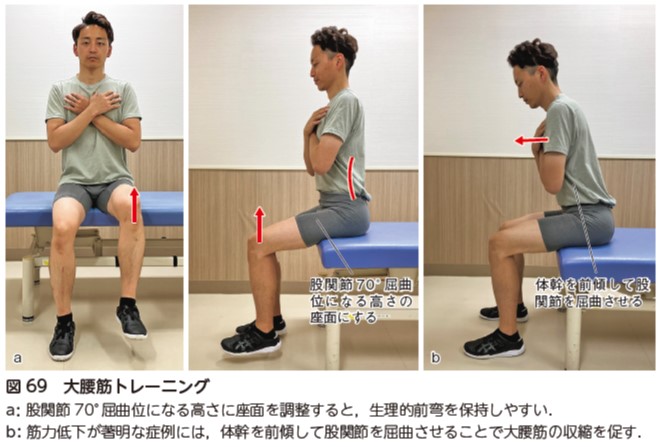
側方進入による大腰筋筋力低下に対するアプローチ
側方進入による術後,特に大腰筋を直接切開して進入するXLIF ® では大腰筋の筋力低下が出現しやすい.術後に生じた大腰筋の筋力低下は転倒やADL 障害を発生させる可能性があるため,術後早期より大腰筋のトレーニングを実施する.大腰筋(腸腰筋)は歩行スピードや歩幅に影響する筋であるため,歩容についても確認する.高齢者のすり足歩行は転倒の原因となるため,特に歩行中の股関節屈曲可動性不足がすり足歩行になっていないかを確認する.大腰筋の筋力低下は,術後6 か月以内には改善することが報告されている 46).
大腰筋は股関節の屈曲,外旋,外転作用以外に,腰椎前弯位では腰椎の伸展作用,腰椎後弯位では腰椎の屈曲作用といった,肢位により筋の習慣的機能の逆転を有する筋である.腰椎固定術後症例の腰椎後弯姿勢は,術後のADL 障害や術後に起こり得る隣接椎間障害発生の要因となる 47, 48).そのため,腰椎の生理的前弯を意識した姿勢での大腰筋トレーニングを行う.座位で股関節屈曲運動を行う際は,股関節70° 屈曲位になる高さに座面を調整すると,生理的前弯を保持しやすい.また,股関節屈筋の筋力低下が著明な症例には,座位にて体幹を前傾し股関節を屈曲させることで大腰筋の収縮を促す(図69).
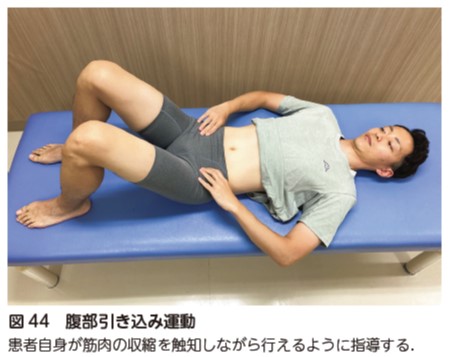
体幹筋に対するアプローチ
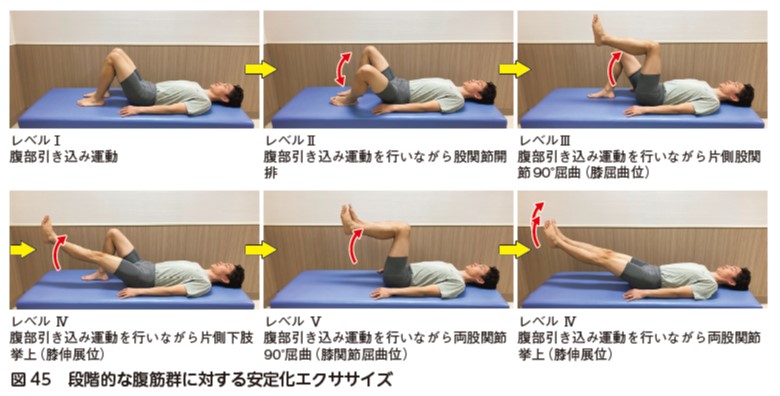
腰椎術後には手術侵襲の影響で体幹筋力が低下する.体幹筋力の改善は,疼痛,ADL の改善に影響するため 49),術後早期より積極的に腹横筋のトレーニングから開始し,段階的に負荷を増加させていく(図44,45).
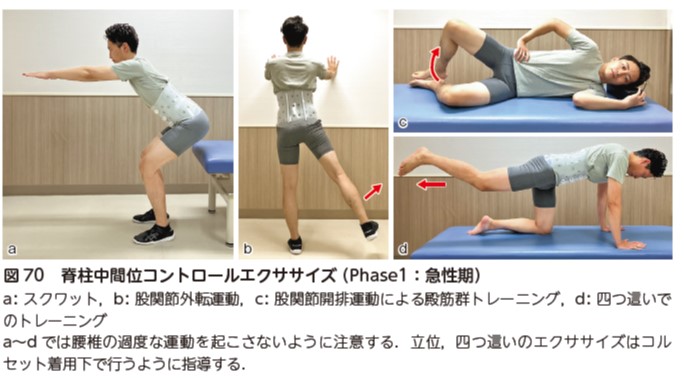
腰椎固定術後症例は,骨癒合不全を起こさないように,過度な腰椎の動きを起こさない運動である脊柱中間位コントロールエクササイズ(neutral spine control exercises)を実施する.脊柱中間位コントロールエクササイズは体幹の可動性を伴うことなく体幹筋の筋活動を促せるエクササイズである 50)(図70,動画 1-16,17).
除圧術後症例には,腰椎の可動性制限は特に設けず,疼痛の程度に応じた運動を実施する.
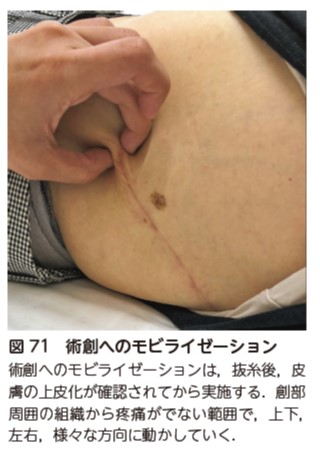
側方進入症例の腹横筋に対するアプローチ
側方進入では外腹斜筋,内腹斜筋,腹横筋の各層を切開するため,後方進入の症例と比較して,腹横筋の機能不全が起こりやすい.また,下腹部手術を行った術創は,癒着性瘢痕形成を起こしやすく 51, 52),癒着性瘢痕形成は軟部組織の柔軟性を低下させ,腹横筋の収縮に影響を及ぼす.そのため,側方進入症例の腹横筋トレーニングでは,事前に術創部の柔軟性改善を目的とした術創へのモビライゼーションを行い 53),腹横筋の収縮を促しやすくさせる(図71).
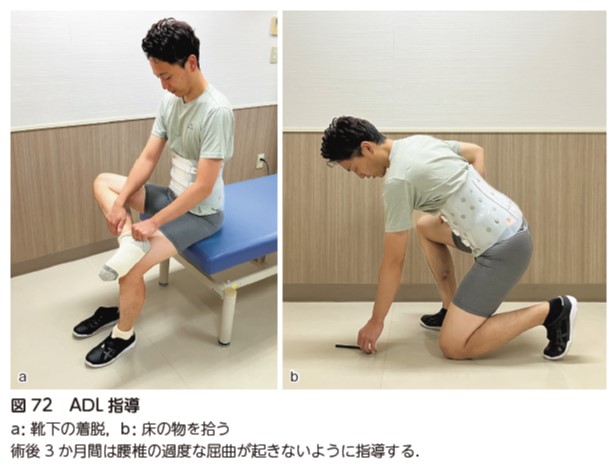
ADL 指導
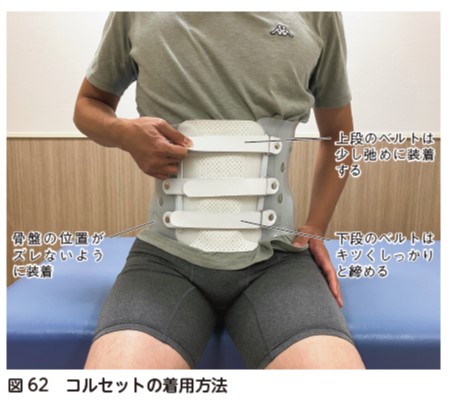
腰椎固定術後症例には,腰椎の動きを制限するために,硬性コルセットを3 か月間着用するように指導する.靴下や靴の着脱動作は,座位にて下肢を組みながら行うと動作が行いやすい.また,動作中は腰椎屈曲(骨盤後傾)が生じないように,座面の高さを高めに調整する.体幹の屈曲で床の物を拾う動作は,脊椎への負荷が高い動作であるため,膝を着き,なるべく物に近づきながら拾うように指導する(図72).
除圧術後症例は,必要に応じてダーメンコルセットを着用する.ADL に特に制限は設けず,疼痛の程度に合わせた動作を行うように指導する.
外来フォローアップ(回復期)
1.評価・測定
股関節可動域,体幹筋機能,アライメント,歩行能力,バランス能力,身体活動量,ADL 能力を中心に評価を行う(保存療法の評価項目を参照).
身体活動量の評価
術後には,疼痛やADL 能力が改善するが,身体活動量は同年代の健常者と比較すると低く,長期成績においても改善しにくいといわれている 29).身体活動量の低下は,QOL の低下,生活習慣病罹患率の増大,死亡率の増大につながるため,活動量計などを用いた評価を行い,目標値の設定に役立てる.
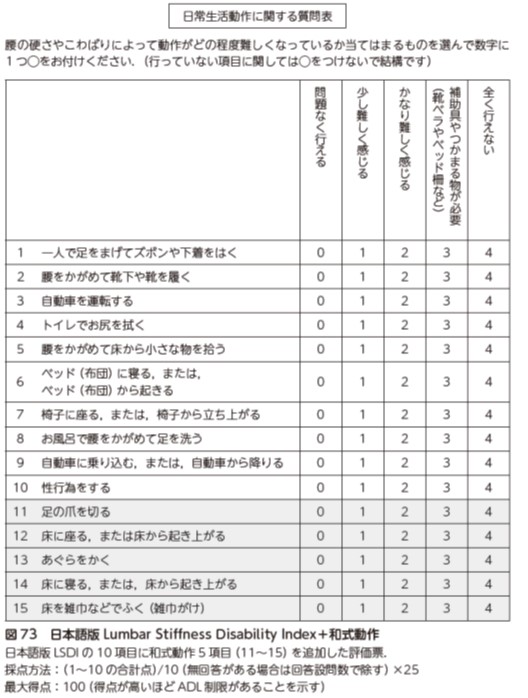
腰椎不撓性によるADL制限の評価
腰椎固定術後には,腰椎を固定することで腰椎の不撓性(柔軟性の低下)が出現し,靴下を履く,床の物を拾うなどの腰をかがめるADL が制限される.特に3 椎間以上の固定を伴う固定術で制限が生じやすい 54).腰椎不撓性によるADL 制限の評価には日本語版Lumbar Stiffness Disability Index(LSDI)を用いる 55).LSDI は和式動作が反映されていないため,筆者の施設ではLSDI に加えて,和式動作5 項目を加えた質問票を使用している(図73).点数化する際は,和式動作以外の1〜10 の項目の結果を用いる.
2.リハビリテーションアプローチ
外来フォローアップでは,筋力トレーニング(脊柱中間位コントロールエクササイズ),バランストレーニング,有酸素運動(身体活動量改善)を中心としたリハビリテーションを実施する.また,医師と相談しながら,仕事復帰やスポーツ復帰を目指す.
体幹筋に対するアプローチ
腰椎固定術後症例は,術後3 か月までは,脊柱中間位コントロールエクササイズを実施し,段階的に負荷量を増加させていく(図74,動画 1-18~21).
外来フォローアップ期間においても,除圧術後症例には,腰椎の可動性制限は特に設けず,疼痛の程度に応じた運動を実施する.

身体活動量に対するアプローチ
生活習慣病の予防や健康寿命の延長の観点から積極的な身体活動量の向上が求められる.活動量計や歩数計を用いて,毎日の活動量(歩数など)を測り,日記などに記載し,セルフモニタリングすることで活動量を増加させることができる 56).
腰椎不撓性によるADL制限に対するアプローチ
腰椎不撓性によるADL 制限には,股関節屈曲の可動性を獲得することにより体幹の屈曲制限を代償させ,動作を獲得させていく.靴下やズボンの着脱,足の爪を切るなど,足元の動作には股関節屈曲に加えて外旋可動域が必要となる.股関節の可動性に加えて,困難な動作に対する動作練習も行っていく.術後3 か月以降は体幹の屈曲運動を行っていく(図75).
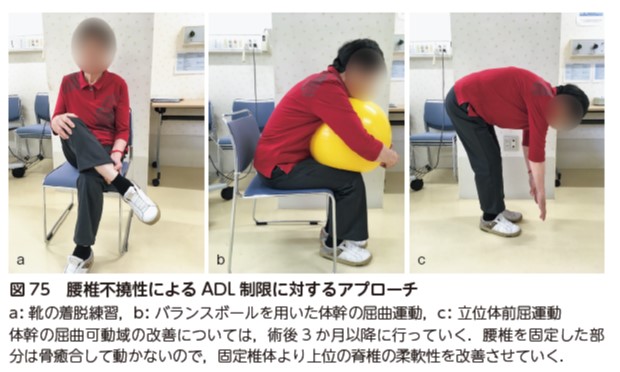
ADL指導
自動車の運転,仕事復帰,スポーツ活動の開始は,医師の許可のもと開始する.
1)自動車の運転,自転車
腰椎固定術後症例では,コルセットが外れる3 か月を目安に,自動車の運転や自転車の運転を開始する.
除圧術後症例では,3〜6 週を目安に自動車の運転や自転車の運転を開始する.
2)仕事復帰
腰椎固定術後症例の仕事復帰は,デスクワークなどの軽労働であれば術後6 週頃より,重労働であれば術後3〜6 か月頃より医師と相談しながら復帰を目指す.仕事の復帰率は軽労働と比較して重労働で低い 57).
除圧術後症例の仕事復帰は,軽労働であれば術後2 週頃より,重労働であれば術後6 週頃より復帰を目指す.
3)スポーツ復帰
腰椎固定術後の余暇活動,スポーツ復帰は,術後3 か月頃よりスポーツの種類に合わせて,医師と相談しながら復帰を目指す.腰椎固定術後のゴルフは術後6 か月頃からの復帰が多く 58),術後1 年頃には術前と同じレベルまで復帰が可能である 59).ゴルフ動作のような体幹の回旋を伴うスポーツ動作は,十分に股関節の可動性を伴った動作ができるように指導する.
除圧術後の余暇活動,スポーツ復帰は術後4 週頃からスポーツの種目に合わせて開始する.
術後リハビリテーションの留意点
1.骨癒合不全
腰椎固定術後に起こる骨癒合不全を発生させないために,術後3 か月間は,腰椎の可動性(特に屈曲,回旋)を伴う運動療法やADL は避けるように注意する.
2.隣接椎間障害(ASD)
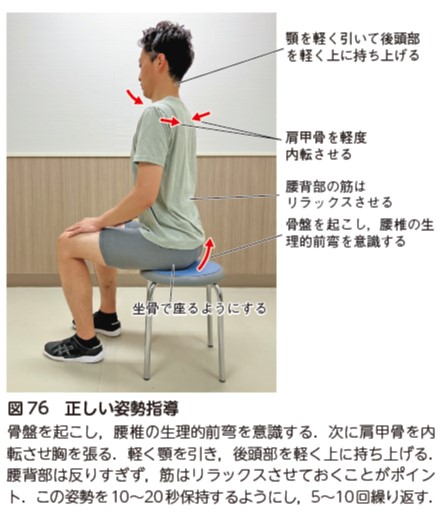
腰椎固定術後に発生するASD は,アライメント不良も要因の1 つとして考えられている 60, 61).術後の骨盤後傾,脊椎の後弯姿勢,スウェイバック姿勢には特に注意し,アライメント修正を行う.
骨盤後傾,脊椎の後弯姿勢の改善には,体幹の伸展筋トレーニングを行うとともに,正しい姿勢を指導する(図76).
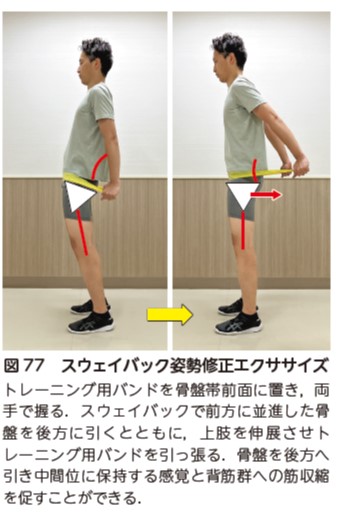
スウェイバック姿勢には,トレーニング用バンドを使用したスウェイバック修正エクササイズを実施する(図77,動画 1-22)
文献
26) Epstein NE:Review of risks and complications of extreme lateral interbody fusion(XLIF). Surg Neurol Int 10:237, 2019
29) Smuck M, et al:Objective measurement of function following lumbar spinal stenosis decompression reveals improved functional capacity with stagnant real-life physical activity. Spine J 18:15-21, 2018
31) McGregor AH, et al:Rehabilitation following surgery for lumbar spinal stenosis. A Cochrane review. Spine 39:1044-1054, 2014
32) Greenwood J, et al:Rehabilitation Following Lumbar Fusion Surgery:A Systematic Review and Meta-Analysis. Spine 41:E28-36, 2016
33) Mancuso CA, et al:Development and testing of an expectations survey for patients undergoing lumbar spine surgery. J Bone Joint Surg Am 95:1793-1800, 2013
34) Nielsen PR, et al:Prehabilitation and early rehabilitation after spinal surgery:randomized clinical trial. Clin Rehabil 24:137-148, 2010
35) Oba H, et al:A prospective study of recovery from leg numbness following decompression surgery for lumbar spinal stenosis. J Orthop Sci 22:670-675, 2017
36) Mancuso CA, et al:Fulfillment of patients’ expectations of lumbar and cervical spine surgery. Spine J 16:1167-1174, 2016
37) Yamasaki K, et al:Prevalence and risk factors of deep vein thrombosis in patients undergoing lumbar spine surgery. J Orthop Sci 22:1021-1025, 2107
38) Bevevino AJ, et al:Systematic review and meta-analysis of minimally invasive transforaminal lumbar interbody fusion rates performed without posterolateral fusion. J Clin Neurosci 21:1686-1690, 2014
39) Wu RH, et al:Minimal access versus open transforaminal lumbar interbody fusion:meta-analysis of fusion rates. Spine 35:2273-2281, 2010
40) Hackenberg L, et al:Transforaminal lumbar interbody fusion:a safe technique with satisfactory three to five year results. Eur Spine J 14:551-558, 2005
41) Lauber S, et al:Clinical and radiologic 2-4-year results of transforaminal lumbar interbody fusion in degenerative and isthmic spondylolisthesis grades 1 and 2. Spine 31:1693-1698, 2006
42) Cummock MD, et al:An analysis of postoperative thigh symptoms after minimally invasive transpsoas lumbar interbody fusion. J Neurosurg Spine 15:11-18, 2011
43) Unterrainer AF, et al:Postoperative and preincisional electrical nerve stimulation TENS reduce postoperative opioid requirement after major spinal surgery. J Neurosurg Anesthesiol 22:1-5, 2010
44) Sorrell RG, et al:Evaluation of pulsed electromagnetic field therapy for the treatment of chronic postoperative pain following lumbar surgery:a pilot, double-blind, randomized, sham-controlled clinical trial. J Pain Res 11:1209-1222, 2018
45) Wang L, et al:Clinical effects of electrical stimulation therapy on lumbar disc herniation-induced sciatica and its influence on peripheral ROS level. J Musculoskelet Neuronal Interact 18:393-398, 2018
46) Sembrano JN, et al:Two-year comparative outcomes of MIS lateral and MIS transforaminal interbody fusion in the treatment of degenerative spondylolisthesis:part Ⅰ:clinical findings. Spine 41:S123-132, 2016
47) Blondel B, et al:Impact of magnitude and percentage of global sagittal plane correction on health related quality of life at 2-years follow-up. Neurosurgery 71:341-348, 2012
48) Phan K, et al:Relationship between sagittal balance and adjacent segment disease in surgical treatment of degenerative lumbar spine disease:meta-analysis and implications for choice of fusion technique. Eur Spine J 27:1981-1991, 2018
49) Tarnanen S, et al:The early changes in trunk muscle strength and disability following lumbar spine fusion. Disabil Rehabil 35:134-139, 2013
50) Sami P, et al:Neutral spine control exercises ㏌ rehabilitation after lumbar spine fusion. J Strength Cond Res 28:2018-2025, 2014
51) Parker MC, et al:Postoperative adhesions:ten-year follow-up of 12,584 patients undergoing lower abdominal surgery. Dis Colon Rectum 44:822-829, 2001
52) Molegraaf MJ, et al:Twelve-year outcomes of laparoscopic adhesiolysis in patients with chronic abdominal pain:a randomized clinical trial. Surgery 161:415-421, 2017
53) Deflorin C, et al:Physical Management of Scar Tissue:A Systematic Review and Meta-Analysis. J Altern Complement Med 26:854-865, 2020
54) Kimura H, et al:Effects of Lumbar Stiffness After Lumbar Fusion Surgery on Activities of Daily Living. Spine 41:719-727, 2016
55) Furuya H, et al:Construct validity and reliability of the Japanese Version of the Lumbar Stiffness Disability Index. Spine 46:333-337, 2021
56) Bravata DM, et al:Using pedometers to increase physical activity and improve health:a systematic review. JAMA 298:2296-2304, 2007
57) Takahashi T, et al:Surgical outcome and postoperative work status of lumbar discogenic pain following transforaminal interbody fusion. Neurol Med Chir(Tokyo) 51:101-107, 2011
58) Abla AA, et al:Return to golf after spine surgery. J Neurosurg Spine 14:23-30, 2011
59) Shifflett GD, et al:Return to Golf After Lumbar Fusion. Sports Health 9:280-284, 2017
60) Kumar MN, et al:Correlation between sagittal plane changes and adjacent segment degeneration following lumbar spine fusion. Eur Spine J 10:314-319, 2001
61) Phan K, et al:Relationship between sagittal balance and adjacent segment disease in surgical treatment of degenerative lumbar spine disease:meta-analysis and implications for choice of fusion technique. Eur Spine J 27:1981-1991, 2018
タグキーワード
いま話題の記事
-
「看護」とは何をする仕事なのか
中田 明子氏(専修大学人間科学部社会学科 専任講師)に聞くインタビュー 2026.04.14
-
寄稿 2026.04.14
-
対談・座談会 2026.04.14
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
最新の記事
-
対談・座談会 2026.04.14
-
寄稿 2026.04.14
-
対談・座談会 2026.04.14
-
「看護」とは何をする仕事なのか
中田 明子氏(専修大学人間科学部社会学科 専任講師)に聞くインタビュー 2026.04.14
-
寄稿 2026.04.14
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。


![非特異的腰痛の運動療法[Web動画付] 第2版](https://www.igaku-shoin.co.jp/application/files/6317/0063/1820/111516.jpg)
