フランス医療制度のいま
[第3回] フランスの薬剤流通事情
連載 奥田 七峰子
2020.03.30
フランス医療制度のいま
[第3回(最終回)]フランスの薬剤流通事情
奥田 七峰子(日本医師会総合政策研究機構フランス駐在研究員/医療通訳)
(前回よりつづく)
語弊を恐れずに端的に仏医療をまとめるとするならば,「手の抜き方がうまく,徹底すべきところは押さえる」であろう。その合理的な優先順位の決定に哲学がある。全3回の連載を通して私が最もお伝えしたかった点が,この合理性と哲学である。第1回(第3361号)の全国共有型電子カルテ,第2回(第3363号)SAMU式トリアージュによる救急医療と続き,最終回となる今回は薬剤制度についてレポートする。
顔写真とマイナンバーの入ったIC健康保険証のヴィタル・カード(連載第1回参照)を提示し,患者は薬局で処方箋の薬剤を購入する。
全国どの薬局も,仏薬剤師会主導で開発された電子お薬カルテがオンラインでつながれており,患者の薬歴が確認できる。これによって患者がどの薬剤をどの薬局で入手したのかわかるので,重複処方や多剤処方もここで可視化される。飲み合わせ禁忌についてもこの電子カルテ画面がアラートを発する。日本ほどではないにせよ仏国も他の先進国同様高齢化が進んでおり,多剤併用は簡単に解決される問題ではない。それでも,この全国共通の一括システムにより患者の薬歴を包括的に管理できる点は,大きく評価できるシステムであろう。
重篤な疾患には公的な支援を
仏国の薬剤制度を語る上で,①調剤なしの薬局,②流通マージンの公定,③薬効別薬価制度・保険制度,④厳格なジェネリック規定の4点が特徴として挙げられる。保険薬であれば医師の処方箋が必要であり,非保険薬には必要ない点は,日本と同様である。
◆調剤なしの薬局
調剤しない仏国の薬局では,医薬品が箱で処方される。1箱当たりの分量は,標準的投与量になっており,注射であれば,注射液が既に充填された形状で1箱に入っている。
メーカー工場出荷から卸売業者,薬局までバーコードで在庫管理するCIPシステムにより流れが可視化されており,トレーサビリティの観点からも箱出しのほうが安全であろう。特にリコールやロット回収の際には,その優位性が顕著である。
◆流通マージンの公定
仏国では,薬局と卸売業者へのマージンが公定されている。薬局での調剤はなく(極めて例外的な特別調剤を除き)全て箱売りであるため,薬局の収入は基本的には1箱当たりの薬価に対するマージンのみである。
特筆すべきは,薬価が450ユーロを超えると卸売業者への,1515ユーロを超えると薬局へのマージンが0%になる点である(図)。通常これら高額薬剤は有効期限が短い等,温度・湿度などの管理が非常に難しい製品で,卸売業者・薬局の作業も複雑になるはずだ。一方でこれらの製品こそ患者の生命を左右するくらいに重要なものであることが多い。そうした重篤な疾患への薬剤でマージンを得る(=もうける)ことは人道的でない,という仏国の医療哲学が見られる制度である。筆者の経験として,これについての不満はオフレコの本音トークでも聞いたことがない。
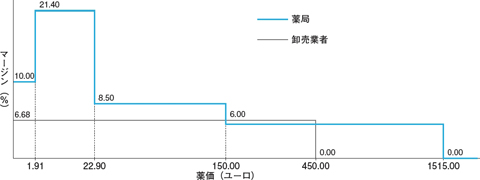 |
| 図 仏国における薬局と卸売業者の公定マージン(クリックで拡大) |
◆薬効別薬価制度・保険制度
仏国では,薬剤の重要性,対象疾患の重大さによって保険カバー率が異なる。端的に言えば,風邪薬と抗がん薬ではその重要性が異なるという考え方である。この「重要性」を科学的にアセスメントする材料としては,対象疾患,対象患者数,既存の治療との比較,公衆衛生保健貢献度によって上市認可・保険収載・薬価収載が決定される。2019年4月に開かれた日本の財務省財政制度分科会で発言された「仏国式の薬剤制度導入」1)の主要部分は,このことを指しているのであろう。
一方,高額であっても,抗がん薬,移植後の免疫抑制薬,糖尿病におけるインスリン等の生命を左右する絶対的不可欠治療薬であれば100%のカバー率となり,自己負担はゼロとなる。当該製品が重要であると考えられる場合には65%,それよりも重要度が低いとなれば30%のカバー率となる。OTC医薬品については保険ゼロ,すなわち100%自己負担であることは,日本と同様である。2020年時点では,ホメオパシー(同毒療法と呼ばれる自然派治療。仏,独には根強い支持者を持つ。非科学的であると指摘され,保険取り消し論が今までにも何度か議論されてきた)や薬剤師が特別に調剤・製剤した軟膏や点眼薬等は15%のカバー率であるが,2021年にはホメオパシーは保険から完全に取り消され,カバー率ゼロとなることが発表されている。
飴と鞭のジェネリック政策
◆厳格なジェネリック規定
慢性疾患の定期的な薬剤であれば,最長6か月間のリフィル処方箋が可能である。
医師が一般名・商品名いずれかで処方したとしても,ジェネリックが存在するものであれば,薬剤師は与えられた代替処方権で,ジェネリック品に替えて渡すことができる。
注記すべきは,仏国のジェネリックは,ジェネリック・レパートリーと呼ばれる台帳に収載されなければジェネリックとは認められないことだ。そのための条件は独国や日本に比べ非常に厳しく,主要成分が同じだけでは不十分である。形状・賦形剤・添加剤もコントロールされ,1箱当たりの錠剤数が同じであればジェネリック薬価はどのメーカーも全て同価格で公定される。
特許満了後に自社製品のジェネリックを先発品メーカー自ら製造・販売するオーソライズド・ジェネリックは,ジェネリックに懐疑的な人からも信頼されやすい傾向にある。例えば,ノバルティス社の子会社サンド社に見られるように,グループ連結で黒字を出し,ジェネリック部門が先発部門の研究開発費をファイナンスできる例もあるほどの体力を持つ部門に成長している。
政府のジェネリック・プロモーションが徹底され,ほぼ自動的に薬局でジェネリックを渡されることに仏国人も慣れてきた。それでもなおジェネリックを拒否する患者には,保険償還上の経済的なペナルティがある。あるいは,医師が処方箋に「本品のジェネリック代替不可」と手書きをすることは可能ではあるが,正当な理由もなくこの「代替不可」を連発する医師は,保険指導の対象になり得る。
処罰よりも報酬に効果があるのは子育てだけではないようで,P4P(Pay for Performance:質に対する報酬制度)の成功報酬型インセンティブで,ジェネリック処方率の高い医師には報酬が支払われる。処方者である医師へのこの飴と鞭,患者への保険償還と自己負担の経済的ペナルティ,そして何よりもジェネリック製品の定義厳格化により,仏国のジェネリック政策は成功を収めた。2017年では代替率88%にまで達している(仏全国疾病保険金庫2018年調査)。
*
仏医療にも当然,長所・短所がある。日本と比べて特にユニークな制度を紹介することを試みた。興味深いことに,仏医療が不得意なところが日本の得意なところ,という非常に好対照な関係にある。
限りある財源でどこに重点を置くか考えたとき日仏には大きな違いがあることを,その保険制度設計上感じずにはいられない。例えば仏国には公的介護保険制度はなく,介護に対する国からの補助はAPA(Allocation Personnalisée d’Autonomie)と呼ばれる福祉的手当の扱いであり,高齢者介護への政府からのバックアップは手厚いとは言えない。
日本でも仏国でもあるときを境にガラリと医療が変わるときがある。筆者がパリの国際総合病院で医療通訳を始めた頃は,がんを告知されていない日本人患者さんがたくさんおり,画像診断結果の翻訳もはっきりと記された単語に戸惑ったものである。今日では,告知しないケースは,日仏ともまずないのではなかろうか。こうした劇的な変化を肌で感じられる機会はそれほど多くはないのだが,殊,最近の医療デジタル・トランスフォーメーションに大きな変化を感じる昨今,これからも引き続き仏国の医療を報告させていただきたい。
(つづく)
参考文献
1)財務省.財政制度分科会(平成31年度4月23日開催)議事録.2019.
おくだ・なおこ氏
日本医師会総合政策研究機構フランス駐在研究員。1992~2004年American Hospital of Parisにて医療通訳として勤務。https://www.naokookuda.fr,https://www.facebook.com/naoko.okuda.54にて仏国の医療制度について発信中。MAIL:naoko.okuda◎gmail.com(メールを送る際,◎は@に置き換えてください)
この記事の連載
フランス医療制度のいま(終了)
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
-
医学界新聞プラス
[第1回]平坦な病変 (1)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.04.26
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
医学界新聞プラス
[第1回]バルーン閉塞下逆行性経静脈的塞栓術(BRTO)
『IVRマニュアル 第3版』より2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
