- 医学
ピットフォールにハマらないER診療の勘どころ
[第18回] 高血糖緊急症――DKA(糖尿病性ケトアシドーシス)治療編
連載 徳竹雅之
2023.11.13 週刊医学界新聞(レジデント号):第3541号より
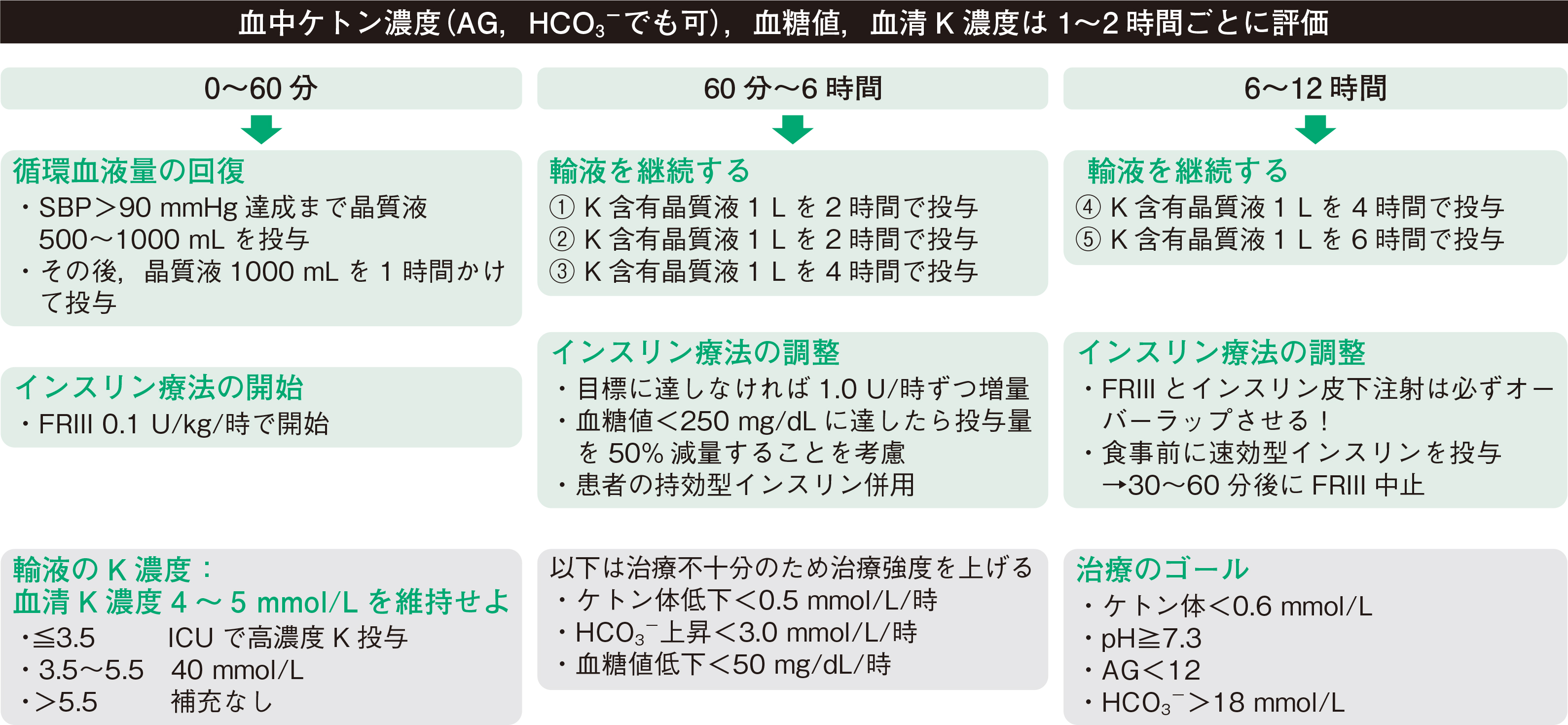
今回は高血糖緊急症のうち,DKAのマネジメントを解説します。HHS(高浸透圧高血糖症候群)とは似て非なるもので診断の定義が異なるので,当然治療ゴールも異なります。前号に引き続き,時間軸に沿ったアクションプランを基に見ていきましょう(図)1)。
治療ゴール:ケトアシドーシスの解消
治療のゴールを見据え,どうやってたどりつくかを考えて実践するのが臨床です。まずは治療ゴールの確認です(表)。HHSでは高浸透圧・高血糖を治療することでしたが,DKAではケトアシドーシスを解消することが目標です。ケトーシスの指標として血中ケトンやアニオンギャップ(AG),アシドーシスの指標としてpHを使用するのがスタンダードです。HCO3->18 mmol/Lが指標に使われることがありますが,個人的にはあまり用いていません。DKA治療に用いられる輸液は晶質液が中心ですが,これにより二次性に高Cl血症が引き起こされ,AG非開大代謝性アシドーシスとなることがあります。生理食塩水(以下,生食)による高Cl性代謝性アシドーシスが有名ですが,リンゲル液でも大量に投与することで引き起こされます〔K補正目的の塩化カリウム(KCL)付加でさらに高Cl血症を助長することも〕。つまり,HCO3-は輸液によっても低下するため,これを治療の指標にしてしまうと「全然アシドーシスが良くならない!」というpitfallにはまることがあります。単一の指標に縛られずに治療目標を達成できているか判断するようにしてください。
時間軸に沿った治療法
さて,前回同様にチェック項目とやることを限定してしまいましょう。チェックすべきは①血中ケトン濃度(AGやHCO3-でも可),②血糖値,③血清K濃度の3つで,動かすパラメータは①輸液,②インスリン,③Kの3つです(ここはHHSと同じですね!)。
0~60分:初手は輸液だけど,インスリンとK補充も急げ!
HHSではこの時間帯には晶質液を投与するだけでよかったのですが,DKAではやることがたくさんあります。ケトアシドーシスに対する最も重要な初期診療は,適切な輸液とそれに引き続くインスリン投与です。インスリン投与によりKは必ず低下する運命なので,その補正も忘れるべからず! また,誘発因子となり得る感染症(COVID-19を含む),急性心筋梗塞をはじめ,SGLT2阻害薬や妊娠がきっかけになることもあるので,病歴聴取や検査を必ず行うようにしましょう(3532号第16回参照)。
①輸液:DKAにおいても「初手:輸液」には変わりありません。輸液により循環血漿量を回復させておくことが重要です。その理由は2つ。1つは,ストレスホルモン放出が抑制されることで,インスリン抵抗性が改善し,ケトン体排泄も促進されるからです。もう1つは,この後の治療に必須となるインスリンを投与すると血管内脱水が引き起こされることがあるため,それに備える意味合いもあります。インスリンは血管内の糖と水とKを一緒に細胞内に押し込む役割を果たしています。そのため,血管内脱水がある状態でインスリンが静注されてしまうと一気に血管内容量が低下して難治性のショックを起こすことがあります。高血糖緊急症に対して急いでインスリンを打ちたくなる気持ちはよくわかりますが,「初手:輸液」は肝に銘じてください。晶質液輸液をしながら,本記事をチラ見して次の一手を確認するくらいの時間はあります。低血圧がある場合には,まず晶質液を500~1000 mL急速点滴静注し,その後1時間かけて1000 mLを投与するイメージです。
晶質液として生食とリンゲル液のどちらがいいのか論争がありますが,ことDKAではリンゲル液に軍配が上がりそうです。ERで行われた2試験の事後サブグループ解析によれば,リンゲル液では生食よりもケトアシドーシスの消失が早い可能性が示唆されています2)。生食はリンゲル液に比較して,大量投与によりAG非開大代謝性アシドーシスを引き起こしやすいので...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。
いま話題の記事
-
医学界新聞プラス
[第1回]自分だけの聴診器選びと,音を逃さない当て方のキホン
Dr.いっしーの聴診レッスン連載 2026.04.03
-
連載 2026.03.30
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
医学界新聞プラス
[第1回]抗菌薬を理解するためのスタートライン
『知識がつながる抗菌薬――まるわかり感染症診療』より連載 2026.04.02
最新の記事
-
対談・座談会 2026.04.14
-
寄稿 2026.04.14
-
対談・座談会 2026.04.14
-
「看護」とは何をする仕事なのか
中田 明子氏(専修大学人間科学部社会学科 専任講師)に聞くインタビュー 2026.04.14
-
寄稿 2026.04.14
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。