- 医学
ピットフォールにハマらない ER診療の勘どころ
[第1回] 語りかけるPEA 心肺蘇生で困ったときの次の一手
連載 徳竹 雅之
2022.06.13 週刊医学界新聞(レジデント号):第3473号より
なるべく遭遇したくはありませんが,救急外来で勤務している限り心停止患者の診療は避けられません。心停止ではその波形を確認し,それに応じたマネジメントをすることがガイドラインで決まっています〔『JRC蘇生ガイドライン2020』(医学書院)やAHA(米国心臓協会)による各種ガイドライン(2020年版)などを参照してください〕。特にPEA(無脈性電気活動)は,治療に際して適切な原因検索を行わなければ蘇生ができないため,少し対応が難しい波形と言えます。一般的には,6H6T(もしくは5H5T)を検索することが推奨されています(表1)1)。
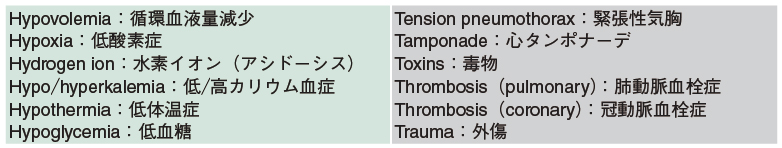
しかし,実際の現場ではこんなことを思い出してはいられません。思い出せないばかりか,そもそも悠長に鑑別している時間や人手がない場面もしばしばあります。基本的には病歴,血液検査,超音波検査などを駆使して診療しますが,筆者が頻用している簡単・迅速かつ具体的な鑑別ができるアルゴリズムがありますので,ご紹介します。また,「この患者さん,いつまで蘇生を続ければいいんだろう……」と困ることがあると思います。そこで,蘇生可能性の推定方法も解説します。
PEAは多くの情報を私たち医療従事者に語りかけてきます。その声に耳を傾けてみましょう。
PEA波形から想定する疾患とそのマネジメント
PEAに遭遇した時に私が使用しているのは,心電図波形とPOCUS(Point-of-care 超音波)の所見を併せて診断治療を考えるアルゴリズムです(図)。
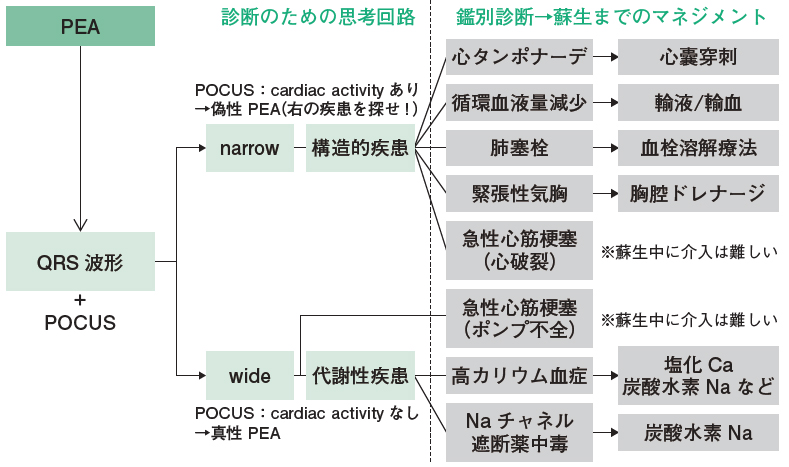
PEAの心電図波形を見て,QRS波形がnarrowかwideかである程度の鑑別が可能。原則的には,narrow QRSであれば構造的に問題がある疾患,wide QRSであれば代謝性疾患と関連がある。加えて,POCUSでcardiac activityが観察される場合は偽性PEAで構造的に問題がある疾患,観察されない場合は真性PEAで代謝性疾患と関連があると考え,鑑別を行う。
◆PEA波形:narrow QRS vs. wide QRS
PEAの心電図波形を見て,QRS波形がnarrowかwideかである程度の鑑別ができます。原則的には,narrow QRSであれば構造的に問題がある疾患,wide QRSであれば代謝性疾患と関連があるとされます2)。
narrow QRSの場合には,POCUSが大きな武器となります。大きく4つの疾患(心タンポナーデ/循環血液量減少/肺塞栓/緊張性気胸)が鑑別に挙がります。超音波検査によって一発で診断できる可能性が高いので,是非とも迅速に超音波を当ててみましょう。
一方で,wide QRSの場合には,高カリウム血症とNaチャネル遮断薬中毒が2大鑑別疾患です。それぞれ血液ガス検査や既往歴,救急搬入までの病歴から判断できることがあります。
いずれの波形においても,原因疾患が判明すれば,もしくは疑われる疾患があれば,それに応じた治療を行います。
◆POCUSでcardiac activityを確認する
PEAは心停止の波形の1つですが,POCUSで左室のcardiac activity(壁運動)が観察されることがあります。これを偽性PEAと呼び,心拍動はあるがパルスチェックで拍動を触れるほどの血圧がない場合,と定義されます。重度のショックととらえることも可能な病態で,構造的な問題がある疾患が原因となっている可能性が高いです。そのため,心電図波形はnarrow QRS...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。

徳竹 雅之(とくたけ・まさゆき)氏 健生病院救急集中治療部 ER
2013年秋田大医学部卒。健生病院臨床研修医,福井大病院救急部・総合診療部,聖隷浜松病院,福井大等を経て,18年より現職。21年より聖隷浜松病院で集中治療の修行中。日本救急医学会救急科専門医。「りんごの街の救急医」(https://appleqq.hatenablog.com/archive)を通して専門領域に関する情報発信も行う。TwitterID:@MasayukiToc
いま話題の記事
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
-
サルコペニアの予防・早期介入をめざして
AWGS2025が示す新基準と現場での実践アプローチ寄稿 2026.03.10
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
「看護」とは何をする仕事なのか
中田 明子氏(専修大学人間科学部社会学科 専任講師)に聞くインタビュー 2026.04.14
-
医学界新聞プラス
[第13回]外科の基本術式を押さえよう――腸吻合編
外科研修のトリセツ連載 2025.05.05
最新の記事
-
対談・座談会 2026.04.14
-
寄稿 2026.04.14
-
対談・座談会 2026.04.14
-
「看護」とは何をする仕事なのか
中田 明子氏(専修大学人間科学部社会学科 専任講師)に聞くインタビュー 2026.04.14
-
寄稿 2026.04.14
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。


