- 医学
臨床研究は何をどう明らかにしてきたか
寄稿 川村 孝
2025.10.14 医学界新聞:第3578号より
EBM(Evidence-Based Medicine)が提唱されて30年余が経過し,いまやAIによってエビデンスを探したりまとめたりする時代になった。しかし,医療の有効性の決め手となるエビデンス(おもに介入試験)はAIで作ることができない。それはやはり臨床や公衆衛生の現場で,人(例えば医師)が人(例えば患者)に対して特別な計画と配慮をした上で実施させてもらうものである。そこでは,研究の科学性と被験者の利益を両立させなくてはならない。観察研究であっても,そのために特別に情報収集させてもらったり,既存資料でも同意を得て(少なくともオプトアウトで)利用させてもらったりしなければならない。臨床研究は人の叡智と倫理観が問われる人間の仕業である。
本稿では,身近な例を挙げながら,どのような臨床研究がエビデンスを提供してきたかを概観する。
うがいで風邪が予防できるか――ランダム化比較試験
文献では,室町時代の国語辞典『下学集』に登場する「うがい」。風邪の予防策として日本全国で励行されてきたが,本当に意味があるのだろうか。それに結論を出したのが2005年に米国予防医学会誌に掲載された筆者らのランダム化対照試験(RCT)の論文1)だ。結果は,「水うがいをすればうがいをしない場合より風邪罹患が4割減るが,ポピドンヨード(イソジン®など)でうがいをしても有意には減らない」であった(図1)。
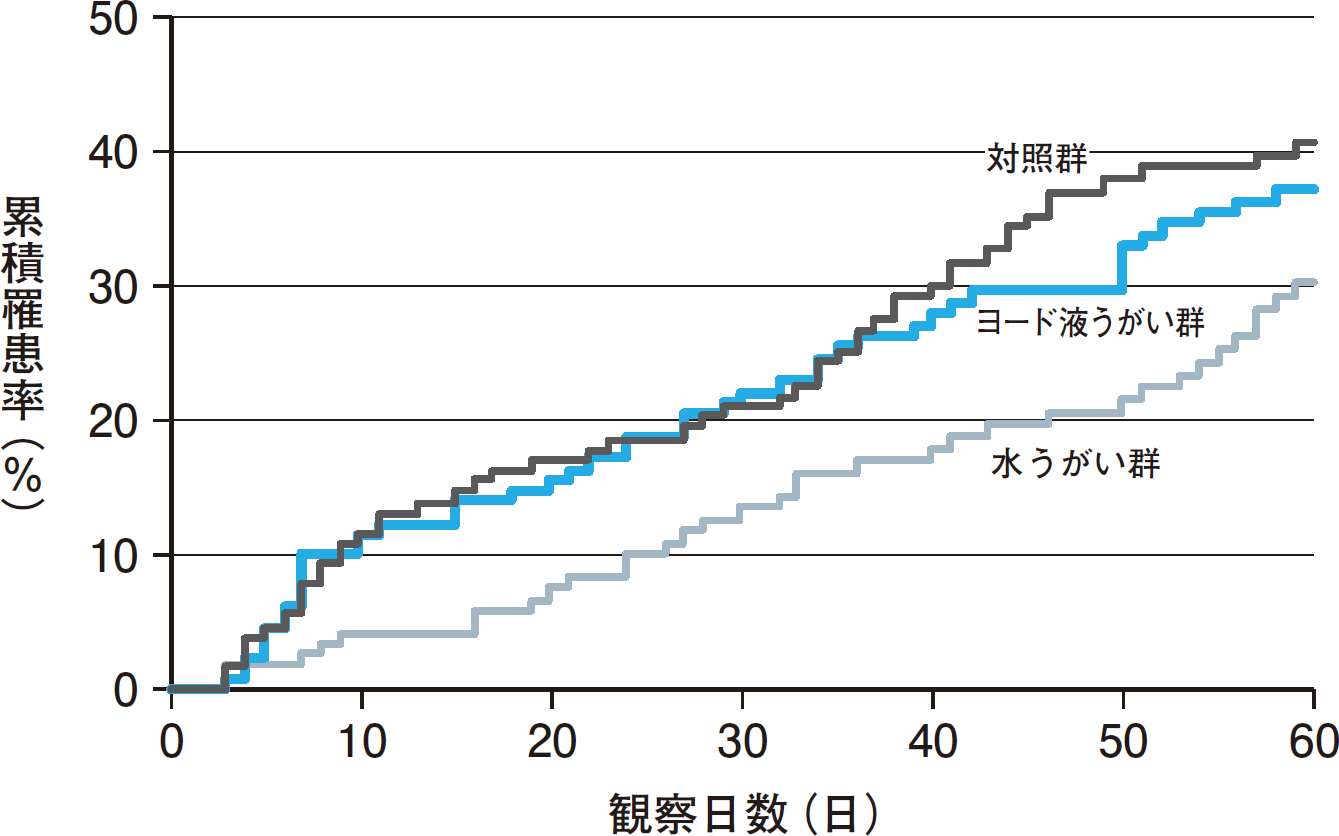
世界で初めてうがいの風邪予防効果を実証した研究である。研究の場は大学の保健管理センター,会社の医務室,地域の診療所など。多くの分担研究者にとって初めて経験するRCTであったが,しっかりしたプロトコールのもとで均質な介入試験が実現できた。
被験者の確保,プライマリ・ケア現場での迅速なランダム割付,うがい遂行と風邪罹患の正確な把握,介入期間中の対象者の脱落など,不安は多々あったが,いろいろな仕掛けを用意して乗り越えた。
研究の成果は全国ほぼ全ての新聞で報道された。米国CBSニュースにも取り上げられ,コクランのシステマティック・レビューにも引用されている。
透析が必要になるか――患者コホート研究+臨床予測モデル
自分が診ている患者がこの先どうなるかは,本人だけでなく主治医としても大いに気になるところである。この問いを解決するため,患者一人ひとりの転帰を予測する方程式(臨床予測モデル)を作ることができる。患者コホート研究をベースに作成することが多い。
IgA腎症は,かつては予後が良いと言われていたが,実際にはそうでもないことがわかってきた。そこで筆者らは,1990年代に厚生省の特定疾患治療研究事業として行われた全国疫学調査の二次調査(臨床像の調査)で登録された患者の一人ひとりについて,2,4,7,10年後に予後調査を行い,腎の転帰(生死,透析導入,血清クレアチニン値のみ)を受療医療機関に尋ねた。腎臓医にとって重要な課題かつ回答内容がシンプルということもあって,毎回9割前後の回答が得られた。
これらの調査をもとに,臨床現場で得られる検査値とその後10年以内の透析導入との関連について比例ハザード回帰分析を行った。そのハザード比のもととなるβ値をスコアに変換し,その合計値で透析導入確率を算定する予測モデルを作成した。予測モデルの性能は,カッ...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。

川村 孝(かわむら・たかし)氏 京都大学 名誉教授
名大医学部卒。名古屋,東京,静岡での病院勤務ののち健診・健康増進に従事。名大予防医学教室助教授を経て,京大保健管理センター所長 / 教授。現在は京大名誉教授,京都医療センター客員部長。専門は疫学,産業医学,総合内科学。『臨床研究の教科書(第3版)』(医学書院),『職場のメンタルヘルス・マネジメント』(ちくま新書)など著書多数。
いま話題の記事
-
医学界新聞プラス
[第1回]自分だけの聴診器選びと,音を逃さない当て方のキホン
Dr.いっしーの聴診レッスン連載 2026.04.03
-
連載 2026.03.30
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
医学界新聞プラス
[第1回]抗菌薬を理解するためのスタートライン
『知識がつながる抗菌薬――まるわかり感染症診療』より連載 2026.04.02
最新の記事
-
対談・座談会 2026.04.14
-
寄稿 2026.04.14
-
対談・座談会 2026.04.14
-
「看護」とは何をする仕事なのか
中田 明子氏(専修大学人間科学部社会学科 専任講師)に聞くインタビュー 2026.04.14
-
寄稿 2026.04.14
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。

