ポリファーマシー いかに介入するか,あるいは介入しないのか(徳田安春,矢吹拓,青島周一,北和也)
対談・座談会
2015.11.16
【座談会】ポリファーマシー
|
|
 |
|
|
自宅で転倒し大腿骨頚部骨折を受傷して入院した患者さんの持参薬を確認すると,複数の医療機関から処方された薬剤が10種類以上に及んだ。内服薬には,転倒リスクが高まる睡眠薬や複数種類の降圧薬が含まれていた――。日常診療でしばしば遭遇する事例ではないだろうか。
多剤併用および不適切処方に対する認識は急速に高まっており,ポリファーマシー(MEMO)に関する論文報告が増えてきている。本座談会では,かねてよりこの問題に取り組んできた医師・薬剤師らが,ポリファーマシーの実態と背景,効果的な介入策を探った。
徳田 日常診療において,ポリファーマシーの実態はどうでしょうか。病院総合内科医の立場で,矢吹先生からお話しください。
矢吹 ポリファーマシーが既にコモン・プロブレムであることは間違いありません。当院の内科入院患者を対象に調査したところ,処方薬剤数は平均5.2剤,65歳以上に限ると平均6.5剤でした。中には20剤を超える例もあります。単に薬剤数が多いだけではありません。不適切処方が原因とみられる救急搬送事例や入院中の有害事象も増えており,現状はかなり深刻であると認識しています。
徳田 青島先生は病院勤務の薬剤師として,どのような場面でポリファーマシーの問題に直面しますか。
青島 入院時に持参薬を確認して,薬剤部で整理するのですが,何種類もの錠剤がバラバラの状態で袋に入っていて,服薬の自己管理ができているかどうかさえわからない高齢者は多いですね。また,保険薬局に勤務していたころは,総合感冒薬や抗菌薬,去痰薬があたかも「風邪薬セット」のように処方されていることもありました。
文献としては,国内の在宅医療現場における実態が今夏に報告されています5)。薬剤師へのアンケートに基づく後ろ向き研究ですが,潜在的な不適切処方は48.4%に,不適切処方による有害事象は8.0%に認められたと報告されています。
矢吹 不適切処方だけなく,薬剤有害事象の発生状況まで調べた,国内では貴重なデータですね。有害事象との関連でリストアップされた抗コリン薬,ベンゾジアゼピン系薬剤,スルピリド,ジギタリス製剤などの薬剤については,特に注意が必要だということもわかりました。
医療者・製薬会社・患者の要因でみる「多剤併用の構造」
徳田 北先生は病院勤務を経て今年度から診療所勤務ですね。多剤併用や不適切処方に至る背景をどう考えますか。
北 病院勤務のころは,診療所での不適切処方が原因と思われる救急搬送事例を何度も経験してきました。これに対して,病院側から診療所に処方の再考を促すのはなかなか難しいのが現実です。そうなると,こうした有害事象が処方医の耳にはなかなか入らない。
矢吹 多剤併用がさまざまな健康リスクになるという認識がない限り,有害事象が起こったとしてもそれが薬剤によるものであることに気付かないことは多いですよね。
北 そうですね。薬剤の副作用に対して別の処方がなされ,さらにその副作用が次の処方につながるという連鎖を「処方のカスケード」(Prescribing Cascade)6)といいますが,これもよくある落とし穴です。
徳田 ポリファーマシーに対する認識自体が医療者に不足している。重要な論点ですね。
北 さらに診療所で働き出して気付いたのですが,調剤薬局の薬剤師さんが処方内容に違和感を持ったとしても,疑義照会しづらいようです。カルテが見られず処方の経緯がわからないという理由があるほかに,診療所の医師に対する遠慮もあるのでしょう。
青島 診療のスタイルが確立されたベテラン医師に対して薬局側が介入するのは,難しいですね。それは,医療機関同士も同じかもしれません。
北 医療機関同士の遠慮もありますし,「自分の専門外だから」と他院に紹介する結果として,“足し算の処方”が積み重なる場合もあります。
青島 転院の場合も,薬剤中止より上乗せが優先される傾向にあると感じています。加齢により地域の基幹病院に通院するのが困難となり,近医を受診した場合,前医からの処方は継続され,新たな疾患や病態に応じて新たな薬剤が追加されがちです。
徳田 適切なフィードバックの欠如,それから“引き算の処方”をする医師の不在ですね。これは卒前・卒後教育の問題にもつながります。
青島 近年は多く発売されるようになった配合錠の存在も,ポリファーマシーを生み出しているのではないでしょうか。便利な反面,本来は不要な成分まで含まれていることも多く,不適切処方を助長する危惧があります。
矢吹 特に薬剤に関する情報源を製薬会社のMRに依存している医師の場合,安易な処方につながる危険性は増しますね。
徳田 ポリファーマシーを生み出す背景として,医療者側と製薬会社側の要因が出ました。次にお聞きしたいのは患者側の要因です。患者さん自らが薬を希望するケースもかなりあるのではないでしょうか。
矢吹 受診するからには薬を処方してほしい,という患者さんの意識は根強いですね。「午前中に風邪で他院を受診したけど,抗菌薬を出してもらえなかった。不安なので診てほしい」という理由で受診される方もいます。
青島 抗菌薬以外にも,解熱鎮痛薬,睡眠導入薬などは,患者さん側の要望が強い印象を受けます。
北 地域に根付いた診療所では,長年にわたる医師・患者関係で“あうんの呼吸”みたいなものができます。「咳が出るからいつもの薬ね」みたいな調子で受診して,医師もその要望に応える。そうやって患者・医師双方が多剤併用に疑問を持たない構造が,診療所においては特に成立しやすいです。
クライテリアによる介入の限界,減処方プロトコルの可能性
徳田 次に,ポリファーマシーへの介入方法を議論したいと思います。どのような方法が考えられるでしょうか。
青島 薬剤師の立場としては,BeersやSTOPP/STARTといったクライテリアの周知は最低限必要でしょう。ただし,その実効性については議論の余地があるところです。これらのスクリーニングツールを用いて薬剤師が介入を行ったRCTにおいては,不適切な薬剤使用やコストを減らす可能性は示唆されたものの,転倒や入院などの臨床アウトカムを改善するかどうかは明確ではないという結論でした7)。
矢吹 ポリファーマシーと有害事象の関連についてはさまざまな疫学研究があり,介入が必要であろうということは漠然とはわかります。ただ,介入によって実際に患者さんの予後が改善したことを示す,質の高いエビデンスは現時点ではありません。2014年のコクランのシステマティックレビューでもそのことが示されています8)。具体的な介入方法に関しては熟慮が必要だと私も考えています。
徳田 だとすると,現場の実感とこれまでの知見を踏まえて,ポリファーマシー介入のためのアイデア,イノベーションが求められます。薬剤師としてどのような介入方法が考えられますか。
青島 潜在的な不適切処方は,クライテリアに該当する薬剤だけではありません。ですから,別の方法もあるのではないでしょうか。
私自身は,近年提唱されている「減処方プロトコル(Deprescribing)」という概念に注目しています9)。スタチンや糖尿病治療薬,降圧薬などの慢性疾患用薬を,余命も考慮した上でいつまで投与し続けるべきか。これはポリファーマシーに介入する際に重要な論点だと認識しています。
北 患者目線の,臨床現場にフィットしたプロトコルですよね。医学的に不要な薬を整理するだけでは解決策としては不十分であり,こうした方法を広めていく価値は大きいと思います。
徳田 具体的には,どのように減処方プロトコルを活用していますか。
青島 「減処方のためのキーステップ(表)」を参照しつつ,論文情報に基づいた減処方の提案を行っています。例えば降圧薬ならば,収縮期血圧が130 mmHg未満の状態で降圧薬を2種類以上服用していると,2年間で死亡リスクが1.78倍増加する10)。この論文情報に,「慢性便秘患者に対するCa拮抗薬投与」がSTOPPクライテリアに該当するという情報を加えて減処方提案を行った結果,アムロジピンが中止となり,便秘が改善された事例があります。このように,クライテリアによるスクリーニングからもう一歩踏み込んだ介入方法を模索しているところです。
| 表 減処方のためのキーステップ9) | |
|
個別の医師-患者関係ではなく,システムとして介入する
矢吹 当院では,3年ほど前に論文抄読会の中でポリファーマシーという概念が紹介され,総合内科医を中心とした有志でポリファーマシーの勉強会を重ねてきました。内科医の間では徐々に関心が高まり,内科入院患者の服用薬に関しては,「# ポリファーマシー」というプロブレムリストを挙げ,必要時には介入して整理できるようになってきていました。
そんななか,他の診療科で重篤な薬剤有害事象が起こってしまいました。担当医は,持参薬が多かったので処方元に問い合わせはしたのですが,全て継続するように言われ,入院中も10剤以上の投与が継続され,最終的に有害事象となったのです。
後で振り返ると,やはり潜在的な不適切処方が複数見つかりました。入院前から長期にわたって処方されていた薬剤ですが,自宅ではきちんと服用していなかったのかもしれません。
徳田 入院中に服薬管理が徹底されたことで有害事象が起こる。このパターンはよくありますね。
矢吹 個別の医師-患者関係だけでは限界があり,システムとして介入しなければならない。そう痛感しました。
そこで新たな取り組みとして立ち上げたのが,「ポリファーマシー外来」です(図)。病棟看護師・病棟薬剤師,地域連携室の事務職員,医療安全室職員,内科医でチームを結成し,入院患者のスクリーニング,ポリファーマシー外来受診,必要時の適切な薬剤介入,処方医療機関への情報提供を行うという仕組みを構築しました。現在は,4人の内科医が当番制で外来を回しています。
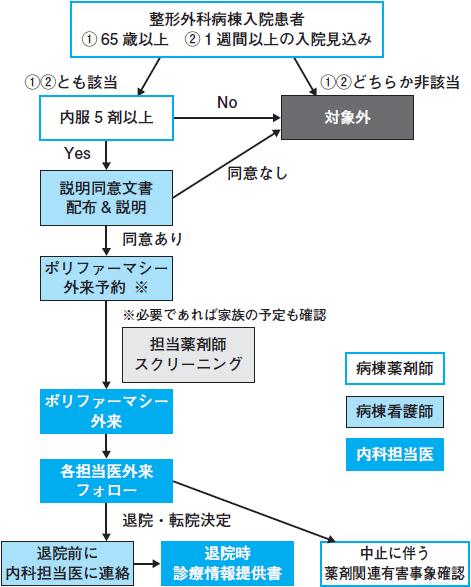 |
| 図 ポリファーマシー外来フローチャート |
|
1)入院時に病棟薬剤師が内服薬剤を全てリストアップ。 2)病棟看護師が上記対象患者を抽出し,患者・家族に説明・同意文書を渡して説明。 3)地域連携室を介して処方医療機関に連絡。 4)内科のポリファーマシー外来を予約。 5)内科担当医と患者・家族が面談し,内服薬の調整が必要な場合には介入。 6)入院期間中,薬剤調整後の症状の変化を確認。 7)退院時に,もともとの処方医療機関へ診療情報提供。 |
徳田 確かにポリファーマシーは,医療安全の重要項目としてシステマティックな介入をすべきだと思います。取り組みの成果は出ましたか。
矢吹 今年1月から整形外科病棟で取り組みを始めたところ,5か月間で入院患者22人(平均年齢80.1歳)がポリファーマシー外来を受診し,介入前後で平均薬剤数は8.0剤から5.1剤に減少しました。残念ながら患者さんの予後改善に関するデータは出ていませんが,院内他科からコンサルトを受ける機会も増えており,今後は他の病棟でもポリファーマシー外来を広めていく予定です。
徳田 ポリファーマシーに対する認識が病院全体に深まったのですね。院内での普及は,ジェネラリストの腕の見せどころです。というのは,薬の副作用を疑って診断に至るまでの道は,特定の臓器のみを診ているとなかなか見えてこない。全身を診るジェネラリストはこれが得意ですし,医療安全の分野でもその力を発揮しやすいのです。
矢吹 院内はもちろん,診療所など近隣医療機関に対しての普及・教育活動も欠かせません。退院時診療情報提供書には院長名義の文章を添付して,ポリファーマシー外来の紹介とご協力のお願いをしています。先ほど,薬剤有害事象を診療所が知る機会がないという話がありました。まずはポリファーマシーに対する問題意識を,近隣医療機関に草の根レベルで広げていくことから始めています。
徳田 システムとして介入するには,院長はじめ病院全体のバックアップ体制をつくることも大切ですね。
気を付けたい「患者の意向,処方医との関係性」
北 矢吹先生の取り組みを参考に,当院においても「お薬相談外来」を今年8月に本格始動したところです。全国にこういった取り組みが広がってほしいですし,外来枠を設けずとも,日常診療の中で少しずつ介入していくことも可能ではないでしょうか。
その際に気を付けたいのは,患者さんの意向はもちろんのこと,処方医・前医との関係性も考慮することです。問題のある処方をみつけたとしても,患者さんの前で処方医を非難するようなことはしてはいけない。患者さんは不安になるだけで,処方医との関係性も崩れます。
矢吹 当院のポリファーマシー外来も,強制的な介入は控えています。患者さんによっては「介入しない」という選択をすることもある。スクリーニング項目を満たす対象者に説明・同意文書を渡すのですが,そのうち3分の1くらいからは同意が得られません。
徳田 同意されない理由は?
矢吹 ひとつは,「体調がよいので現状のままでいい」。患者さんとしては別に困っていないわけです。そしてもうひとつは,主治医との関係性です。「○○先生が出してくれているお薬を勝手に断ったら申し訳ない」といったケースですね。
青島 薬局でも似た場面を経験したことがあります。「薬が多すぎてお困りじゃないですか? 私のほうから問い合わせしましょうか?」と意向を尋ねると,「いえ,結構です。先生が処方してくださったのですから持って帰ります」と。
徳田 患者さんは医師に気を遣っていますよね。
北 主治医が複数いることを知られたくないがために,「お薬手帳」を複数持っている人もいます。
矢吹 主治医との関係性が崩れて結果的に患者さんが不利益を被るようなことは,決してあってはならないと肝に銘じています。
北 実は私自身,この春から父のクリニックで診療を始めた際,一気にポリファーマシーに介入しようとして失敗したのが教訓となっています。
当院は30年来地域で診療を続けてきた診療所で,父と患者さんの間には厚い信頼関係があります。そこに私が副院長として赴任してきて,介入を始めました。あるとき,「副院長が薬を出してくれなかった」という聞き覚えのある声が,隣のブースから漏れてきた。私に対する不満を父にぶつけていたわけです。
徳田 患者さんの解釈モデルや悩みの把握,それに処方医とのコミュニケーションができていないなかで介入すると,うまくいかないですね。
北 父は寛容で,私の方針に苦言を呈することはなかったのですが,これまで培ってきた信頼関係を崩すような急激な変化を自分が起こしているのだと気付かされました。
その反省を踏まえて,当院の「健康教室」でお薬をテーマに話をしてみました。大前提として薬のベネフィットを強調した上で,リスクの説明をすると,不要な薬を処方しない理由についても理解してもらえたようです。これまでも診察の中で十分に説明した気になっていたのですが,あらためてコミュニケーションの大切さを学びました。
医療が直面する問題の表現形としてのポリファーマシー
青島 ポリファーマシー介入時にもうひとつ気を付けたいのは,良かれと思った減処方も実はリスクをはらんでいることです。個人的には,PPI中止による体調悪化は複数例経験があります。
徳田 抗パーキンソン病薬の中断に伴う悪性症候群,あるいは重症筋無力症薬の中断に伴う呼吸抑制といった事例は特に注意が必要ですね。
矢吹 私もポリファーマシー外来を始めて,似たような経験があります。プラセボ効果かもしれませんが,中にはエビデンスや病態生理では説明がつかないような効き方をしている薬剤もあります。
青島 薬剤のリスク/ベネフィットと同時に,減処方のリスク/ベネフィットも熟慮する必要がありますね。
北 “Polypharmacy is a necessary evil”11)とも言われ,「適切なポリファーマシー」と「問題のあるポリファーマシー」があるわけですね。決して「ポリファーマシー=悪」ではない。
ただそうは言っても,明らかにおかしい処方があるのも事実で,そうした事例こそ問題意識の低い医師がかかわっている。ここにどう介入するかは,なかなか悩ましい問題です。
徳田 海外では,患者向けの啓発活動が行われていますね。中にはけっこう大げさな表現もありますが。
矢吹 デリケートな問題ですね。過剰医療全般に関してメディアの関心が高まっていますが,メッセージのわかりやすさと引き換えに,短絡的な結論になることを危惧しています。
青島 確かに,解釈を間違えると医療否定につながりかねない。
徳田 明らかに不適切な処方による有害事象は,医療事故調査制度の活用など,別の切り口で対応するほうがよいでしょうね。
矢吹 ポリファーマシー自体,医療が直面するさまざまな問題の表現形のひとつなのかもしれません。中には「ポリファーマシーはあるけど幸せに暮らしていく」という選択肢も確かにあって,最終的には患者さんの価値観や環境などの要因を取り入れて個別に意思決定していく。近年のガイドラインで言及されることの多いShared decision makingの考え方も踏まえて,地道に対応していくしかないのだと思っています。
北 私自身はポリファーマシーの問題に取り組むなかで,多くの医療者が共通の悩みや課題を抱えていることを知りました。例えば,マルチプロブレムを抱える高齢者は複数医療機関を受診する傾向があり,服薬情報の一元管理が課題となります。ICTの活用でそのシステムを構築するのが理想的ですが,そこに至るまでの橋渡しとして「お薬手帳」も有効活用しながら,患者-医師-薬剤師の情報共有と関係性の構築を進めていきたいと思っています。
徳田 ポリファーマシーに対する教育活動や研究の推進,さらには多職種や病院-診療所間の連携を深めていくための有意義な議論ができました。本日はありがとうございました。
| MEMO ポリファーマシー(Polypharmacy)
「多剤併用」とも呼ばれる。「何剤以上がポリファーマシー」などの明確な定義はない。複数の慢性疾患を抱える高齢者は特にポリファーマシーが生じやすく,潜在的な不適切処方も増える。ポリファーマシーは,薬剤有害事象や服薬アドヒアランス低下などにつながる恐れがある。 潜在的な不適切処方のスクリーニングツールとして,国際的にはBeersクライテリア1)やSTOPPクライテリア2),STARTクライテリア3)が用いられている。本邦では,「日本版ビアーズ基準」4)が今井博久氏(国立保健医療科学院)らによって発表されているほか,近く『高齢者の安全な薬物療法ガイドライン2015』が日本老年医学会から発表される予定だ。 なお,新・内科専門医制度の内科研修カリキュラムにおいては,「総合内科Ⅱ(高齢者)」にポリファーマシーの項目が加わっている。 |
(了)
◆参考文献・URL
1)J Am Geriatr Soc. 2015〔PMID : 26446832〕
2)Int J Clin Pharmacol Ther. 2008〔PMID : 18218287〕
3)Age Ageing. 2007〔PMID : 17881418〕
4)日本版ビアーズ基準.国立保健医療科学院疫学部.
http://www.niph.go.jp/soshiki/ekigaku/BeersCriteriaJapan.pdf
5)BMJ Open. 2015〔PMID : 26260347〕
6)BMJ. 1997〔PMID : 9366745〕
7)J Am Geriatr Soc. 2014〔PMID : 25243680〕
8)Cochrane Database Syst Rev. 2014〔PMID : 25288041〕
9)JAMA Intern Med. 2015〔PMID : 25798731〕
10)JAMA Intern Med. 2015〔PMID : 25685919〕
11)BMJ. 2013〔PMID : 24286985〕
 とくだ・やすはる氏
とくだ・やすはる氏
1988年琉球大医学部卒。沖縄県立中部病院,聖路加国際病院,筑波大附属病院水戸地域医療教育センター教授などを経て,2014年より地域医療機能推進機構研修センター長(現在,本部顧問)。過剰医療適正化の国際的キャンペーン「Choosing Wisely」の日本代表を務めている。日本プライマリ・ケア連合学会理事。Blog「燃えるフィジカルアセスメント」。
 やぶき・たく氏
やぶき・たく氏
2004年群馬大医学部卒。前橋赤十字病院にて臨床研修修了後,国立病院機構東京医療センター総合内科を経て,11年より国立病院機構栃木医療センター(現在,内科医長)。同院においては臓器別診療科を設けず,内科単科での幅広い診療を実践している。Blog「栃木県の総合内科医のブログ」。
 あおしま・しゅういち氏
あおしま・しゅういち氏
2004年城西大薬学部卒。調剤薬局管理薬剤師,学術担当を経て12年より医療法人徳仁会中野病院勤務。薬剤師によるEBMスタイルの診療支援の普及に尽力しており,インターネット上でのEBM学習の場を提供する試みとして「薬剤師のジャーナルクラブ」を実施している。Blog「地域医療の見え方」。
 きた・かずや氏
きた・かずや氏
2006年阪医大卒。府中病院にて臨床研修修了後,府中病院急病救急部,阪南市民病院総合診療科,奈良県立医大感染症センター,市立奈良病院感染制御内科・総合診療科などで研鑽を積む。2015年4月からは父親が院長を務める地元奈良の診療所において,地域医療に貢献すべく奮闘している。
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
-
医学界新聞プラス
[第1回]平坦な病変 (1)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.04.26
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
医学界新聞プラス
[第1回]バルーン閉塞下逆行性経静脈的塞栓術(BRTO)
『IVRマニュアル 第3版』より2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
