継続的な支援体制が,地域を支える(由井千富美)
寄稿
2015.10.26
【寄稿】
継続的な支援体制が,地域を支える
長野県川上村の看護師たちによる15年間の取り組み
由井 千富美(長野県・川上村地域包括支援センター/看護師・保健師・介護支援専門員)
長野県川上村は,県内の東南端に位置し,高原野菜の産地として全国有数の規模を誇る農村地域です。人口は約4000人(住民基本台帳に基づく人口,2014年度末時点),高齢化率は29.6%と,2014年の全国平均25.1%を少し上回っています1)。村内の医療資源は入院ベッドを持たない医療機関が2か所で,そのうち在宅医療を担うのは国民健康保険川上村診療所(以下,診療所)のみ。入院施設のある医療機関は,最寄りでも車で30分以上の時間を要します。また,診療所の医師は,佐久総合病院から1-3年交代で派遣される医師であり,休日・夜間は不在となる場合がほとんどです。福祉関連事業所は社会福祉協議会(以下,社協)が1か所あるのみで,介護福祉関係の施設はありません。
このような環境に置かれた川上村では,長らく在宅医療の方針は,派遣医師の意向に強く影響を受けざるを得ませんでした。しかし,地域の体制が不十分であるために,在宅療養を希望しても入院を余議なくされる村民を見てきた看護師は,「医師に頼るばかりではなく,自分たちが自律的に動けるようにならねば」という意識を抱き,動き出すことを決めました。そして今では看護師を中心に,派遣医師や行政,他職種の協力を得ながら,川上村独自の形の地域包括ケア体制づくりに関与するにまで至っています。本稿では,当村看護師の取り組みを紹介し,実際に得られた効果について言及します。
地域の医療・福祉の軸を作った15年
川上村における医療・介護体制は,今日に至るまでの約15年をかけ,徐々に構築されてきました。始まりは1998年,村長の掲げた保健・医療・介護の一元化構想です。これにより,従来点在していた診療所,保健福祉課,社協,デイサービス,訪問介護が同一施設内に設置され,一本の廊下でつながった医療・介護のサービス拠点となりました。そして同年,診療所において訪問看護が開始されたのを機に,われわれの目標は「派遣医師・行政・社協の協力を得ながら,自分たち看護師で在宅を支える地域をつくること」に据えられました。
◆緊急当番の人員確保で基礎固め
99年に訪問看護ステーションが社協に開所され,翌年から24時間365日体制の訪問看護サービス(当時,訪問看護師3人体制)を始めました。しかし開始してみると,村内に24時間対応のサービスが訪問看護ステーションにしかないために,時間外訪問で介護から看護までのあらゆる要望に応えねばならない事態が発生し,3人の訪問看護師体制で緊急当番を回すのは「難しい」と判断。そこで訪問看護師3人と診療所看護師3人の計6人体制に切り替え,毎夕,訪問看護ステーション-診療所間で情報交換を行い,緊急当番を回すことで対応するようにしました。この経験から,緊急当番の人員の確保は,地域で持続可能な訪問看護体制を確立するためには必要不可欠という認識が共有されています。
◆医療・介護関連スタッフでの情報共有が,適切なサービス提供につながる
2000年,「せっかく同じ施設内にいるのだから」と,看護師から他職種への呼び掛けにより,診療所,訪問看護ステーション,デイサービスセンター,地域包括支援センター,社協の居宅介護支援事業所,訪問介護,宅労所のスタッフ間で,毎夕20-30分ほど,医療・介護サービス利用者の情報共有を行うことに決めました。主に話されるのは,利用者の状況,在宅療養の意向と支援の方向性や,エンドオブライフ・ケアに関する統一した方針とその支援体制についてです。現在も続くこの取り組みによって,利用者に継続性を持ってかかわれるようになったとともに,リアルタイムに全職種で情報共有できるため,必要に応じ即座に適切なサービスへつなぐことが可能になりました。
◆各現場を体験する「ローテーション」で,地域が変わった
ここまでの体制が整ってきたものの,それでもなお,派遣される医師の意向に在宅医療の方針が左右される状況は変わりません。「“地域の医療・福祉の方針”として,ブレないものを確立するためにはどうすべきか」。私たちは議論の末,①多職種の連携強化,②看護師一人ひとりの資質の向上,③利用者の多面的な角度からの把握,が必要であると考えました。そこで06年から実施したのが,5年間をかけ,看護師が診療所・訪問看護ステーション・デイサービスセンターをローテーションする取り組みです。この効果はとても大きいものでした。看護師一人ひとりが各現場のケアを経験したことで個人の実践の質が向上し,各現場で行われるべきケアを把握でき,連携もスムーズになったのです。
なお,12年からは,訪問看護師が自宅で看取った患者の遺族を訪問し,グリーフケアとともに,アンケート用紙による終末期ケアの評価の調査を開始しています。遺族からの評価を基に,かかわった職種間での看取り後カンファレンスを行い,チーム全体で提供してきたケアを振り返るというもので,ケアの質をさらに向上させる取り組みと位置付けています。
医療・介護の利用実態に変化の兆し
地域包括ケア体制の構築に欠かせないのが,医療,介護,福祉の橋渡しを担うコーディネーター役です。当村では看護師がそれを務めることができたのだと考えています。なお,当村で地域包括ケア体制づくりに取り組めた重要なポイントに,職員の熱意,行政の理解,多職種連携などの後方支援があったことも付け加えておきます。
では,体制を築いたことで,どのような効果が得られたのか。取り組みの経過と訪問看護統計の照合から分析してみました。高齢者人口千人当たりの訪問看護利用者実人数は,00-12年の全国平均は10人前後で横ばいのままである一方(註),当村の訪問看護ステーションでは00 年時32人から,06年以降徐々に増加し,12年には年60人となっています。
また,死亡の場所別にみた年次別死亡数百分率の推移によると2),00-13年における全国の自宅での死亡は13%前後程度で推移しているようです(図1)。一方で当村の状況をみてみると,自宅死亡率はおおむね20-40%を推移しています。そのうち,訪問看護がかかわった自宅看取り率(利用休止中の死亡者,老健・特老等の施設の看取りは含めない)は,08年以降,60%前後となっています。
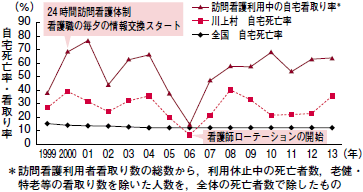 |
| 図1 川上村・全国の自宅死亡率・看取り率の推移 |
次に,当村の訪問看護の保険別訪問延べ回数(図2)をみると,介護保険利用は単年ごとの浮き沈みはあるものの,医療保険利用は06年から増加傾向を示し,12年には99年時の8倍の回数となりました。ここから読み取れるのは,村の体制が整ってきた中で,医療依存度の高い利用者も,住み慣れた自宅で医療・介護が受けられるようになってきたということです。
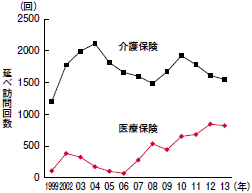 |
| 図2 訪問看護ステーションの保険別延べ訪問回数の推移 |
なお,このように医療依存度の高い利用者が増加したにもかかわらず,医師の時間外緊急訪問回数は01年時60回という状況から,09年以降は20回前後に激減。一方,訪問看護の時間外緊急訪問回数は01年まで100回未満だったのが,08年以降に漸増し,近年は140回前後となっています。以上の点からは,「看護師が対応できるケースには看護師が対応する」といった医療提供の適正化が図られ,多忙な医師の負担軽減につながったと言えるのではないでしょうか。スタッフ間の情報共有と看護師ローテーションの成果であり,村の看護師が自律的に動けるようになっていることによって得られた結果と分析しています。
*
15年間の取り組みを経て,現在,地域の基盤は整ってきたことを感じています。しかしながら,新たな課題も浮かび上がってきました。それは看護職の世代交代です。世代が移り,マンパワーが確保できなくなれば,これまでの体制を維持することはもちろん,何より,志を引き継いでいくことが困難になります。われわれも今,「誰のために行うケアか」「自分たちの村は自分たちの手で守る」といった信念を次世代に伝えていかなければいけないと考えているところです。
また,医療・介護体制がいかに充実しようと,最終的には地域福祉・住民同士の支え合いがなくては,住み慣れた地域で最後まで住み続けることはできません。現在,住民を巻き込んで,自助・互助を引き出す地域の福祉体制づくりや,介護予防事業にも取り組んでいこうと計画中です。世代が変わっても,変わらない支援を提供できる持続的な地域を築きたいと考えています。
註:高齢者人口千人当たりの訪問看護利用者実人数の全国平均の推移は,筆者が独自に厚労省から提供を受けたデータを元にしている。
◆参考文献・URL
1)内閣府.平成26年版高齢社会白書.2014.
2)政府統計の総合窓口.人口動態調査(死亡).2014.
 ゆい・ちふみ氏
ゆい・ちふみ氏
1983年藤田保衛大衛生学部衛生看護学科卒。同大附属病院で勤務した後,90年より国保川上村診療所,訪問看護ステーションなどを経て,現在に至る。
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
-
医学界新聞プラス
[第1回]平坦な病変 (1)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.04.26
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
医学界新聞プラス
[第1回]バルーン閉塞下逆行性経静脈的塞栓術(BRTO)
『IVRマニュアル 第3版』より2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
