- 医学
- 看護
患者中心のマインドと対話で紡ぐ医療コミュニケーション
対談・座談会 中島俊,川上ちひろ,田宗麻姫子
2023.08.07 週刊医学界新聞(通常号):第3528号より

患者さんとの信頼関係の構築や情報共有,治療への動機づけ,また同僚・多職種との適切な連携や後輩への指導……。医療者が働く中で,円滑なコミュニケーションが求められる場面は多々ある。しかし,卒前/卒後にコミュニケーションについて学ぶ機会は少なく,多くの医療者が日々悩んでいる。
このたび上梓された『入職1年目から現場で活かせる! こころが動く医療コミュニケーション読本』(医学書院)では,最新のエビデンスを踏まえながら,上記で示したような場面における円滑なコミュニケーションについて理解を深めることができる。本書の著者である臨床心理士の中島俊氏,看護師/保健師で医療者教育の専門家である川上ちひろ氏,医師として卒後教育に携わる田宗麻姫子氏の座談会より見えてきた,円滑な医療コミュニケーションのための指針とは。
中島 臨床心理士として病院で働く中で多くの医療者が患者さんとのかかわりで悩まれていることを知り,そのような医療者を支援できればと「週刊医学界新聞」で「こころが動く医療コミュニケーション」と題した連載を行いました。これを基にまとめたのが『入職1年目から現場で活かせる! こころが動く医療コミュニケーション読本』(医学書院)です。
本日は,医療者教育の専門家でありコミュニケーション教育にも明るい川上先生と,臨床現場で研修医や専攻医への指導を担当する医師の田宗先生との議論を通じて,医療コミュニケーションにはどのような課題があるのか,またその課題をどう解決すればよいのかを考えたいと思います。
マニュアルは医療コミュニケーションのはじめの一歩
中島 医療者が患者さんとのかかわりで悩む大きな理由は,コミュニケーションが文脈に大きく依存することです。たとえ同じ疾患を抱える患者さんであっても,疾患の程度や緊急度,患者の求める支援や価値観などが異なれば,適したかかわり方も変わってきます。
田宗 文脈による違いは,日々の臨床でひしひしと感じますね。私は内科系総合診療,救急医療に従事してきましたが,領域によって患者とのかかわり方は全く異なります。救急では“救命”が最優先のため,患者・家族から治療に必要な情報を迅速に引き出すかかわり方が求められます。一方の総合診療では“課題解決”が目標です。時間をかけてコミュニケーションをとりながら患者の気持ちに寄り添い,関係を築き,課題を解決に導くことが大切になります。
川上 臨床実習に出る前に施行されるOSCEで臨床で最低限必要なコミュニケーションスキルが問われるためか,最近の若手の医師はコミュニケーションがうまくなっているとよく耳にします。型とはいえ,全員があいさつや傾聴などを身に付けたことで,コミュニケーションの質が底上げされたのは非常に喜ばしいことです。ただし,臨床現場に出たら型通りにやるだけでは不十分です。文脈に応じて型を臨機応変に駆使する力が求められます。
中島 コミュニケーションエラーの原因は医療者個人だけではなく,患者さんと向き合う時間の少なさや教育環境といった医療者を取り巻くシステムにも起因していると私は考えています。OSCEの導入は,システム面からコミュニケーションの課題に対応した良い事例ではないでしょうか。
一方,川上先生がおっしゃった「型通りにやるだけでは不十分」というのも,まさにその通りです。「最近の医療者はOSCE対策で学んだ型を画一的に用いるだけで,状況によって柔軟に使い分けられていない。マニュアル通りの対応に傷ついたり,困惑したりする患者さんがいる」と医療現場で教育を担う先生からお叱りを受けたこともあります。あらかじめ問診票に書いたことを改めて聞いてきたり,症状のつらさに対して大げさに共感してきたりしたら,誰だって不信感を抱きますよね(図)。
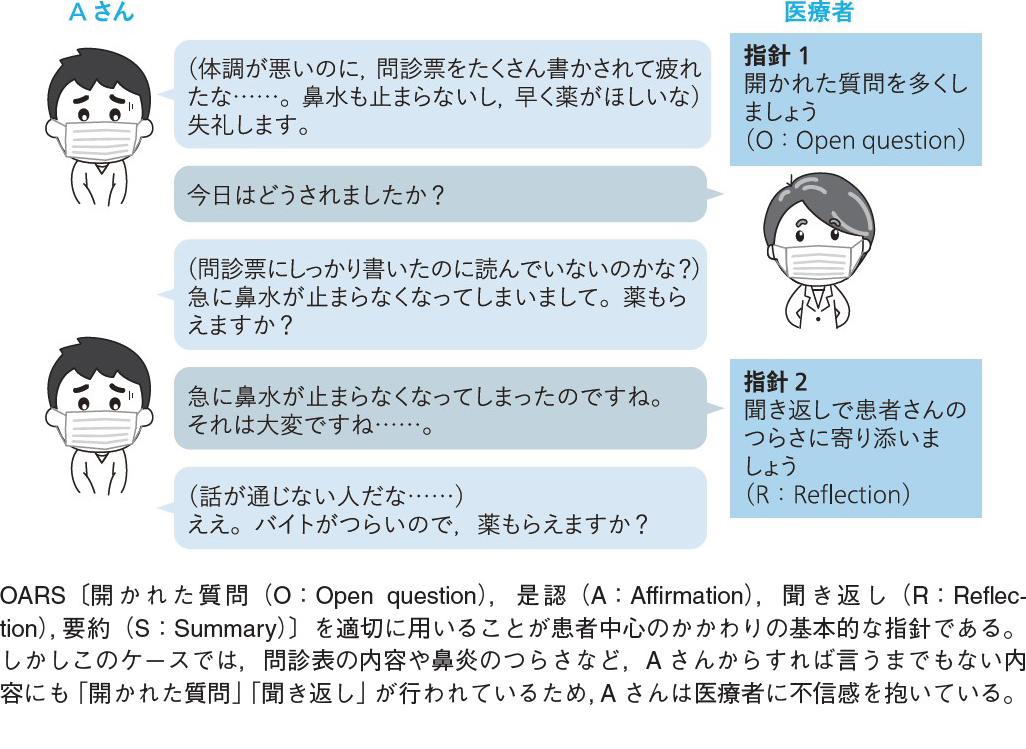
田宗 「わざとらしいリアクションはいらないから,早く薬を出して!」と思いますよね。私が学んだ産業医科大学には,OSCE以外にも大学独自のプログラムとして面接のロールプレイがあり,自分の面接の様子を録画して振り返ったり,他の学生の面談を第三者として見学したりしました。自分や他者のコミュニケーションを客観視することで初めて得られる気づきがあると実感し,マニュアルは万能ではないこと,マニュアルをなぞるだけでは患者の気持ちに寄り添ったコミュニケーションはできないことを思い知りました。人間同士のやり取りを単純なマニュアルに落とし込むことは,到底不可能です。
中島 マニュアルに従ったかかわりを盲目的にするだけでは,医療者が本来大切にすべきものが失われてしまう,ということですね。エキスパートのこれまでの経験やエビデンスから作り上げられたマニュアルを通してコミュニケーションの型を学ぶことは,文脈に応じたコミュニケーションを実現するためのはじめの一歩と私は考えています。その次のステップとして,マニュアルを指針にしながら,臨機応変に対応できる応用力を養うことが必要と言えるでしょう。
中心に据えるのは「患者の利益」のマインド
川上 そのためには,共感性を高める教育を学生時代から受ける必要があるでしょう。現在の学生には,文脈や個人の倫理観,共感性の高さに判断が左右される状況で,どう考えればよいかを練習する機会が不足していると感じています。
中島 具体的には,どのような場面を想定されていますか。
川上 例えば,患者から手土産をもらった時です。「患者から物をもらってはいけない」という院内の規則に鑑みると受け取ってはなりません。けれども,感謝の気持ちとしてあめ玉を1つだけくれたという状況だったらどうでしょう。既に臨床で働いている医療者なら経験を踏まえて適切に対応できるかもしれませんが,初めて経験する学生にとっては非常に悩ましい場面だと思います。こういった場面でどう行動すれば良いかを教員と学生で一緒に考える機会は,まだ少ないように感じま...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。

中島 俊(なかじま・しゅん)氏 筑波大学国際統合睡眠医科学研究機構(WPI-IIIS) 准教授
2006年北海道医療大心理科学部卒。博士(医学)。臨床心理士,公認心理師。北海道メンタルケアセンター常勤心理士,東医大睡眠学寄附講座助教,帝京大文学部心理学科講師,国立精神・神経医療研究センター認知行動療法センター臨床技術開発室長を経て23年7月より現職。専門は,エビデンスに基づく心理療法。著書に『入職1年目から現場で活かせる! こころが動く医療コミュニケーション読本』(医学書院)。

川上 ちひろ(かわかみ・ちひろ)氏 岐阜大学医学教育開発研究センター 副センター長/教育開発学部門 部門長・併任講師
養護教諭として岐阜県の公立小中学校に勤務の後,2001年に退職。05年岐阜大医学部看護学科卒。12年名大大学院医学系研究科博士課程修了。博士(医学)。看護師/保健師。11年より岐阜大医学教育開発研究センター助教を経て現職。専門は医療者教育,発達障害を持つ学習者の教育・支援。

田宗 麻姫子(たむね・まきこ)氏 関東労災病院 総合内科
2015年産業医大卒。徳山中央病院で初期研修,獨協医大病院総合診療科・産業医大病院救急科で後期研修を行い,20年関東労災病院へ入職。救急科専門医,認定内科医。総合内科での外来・病棟業務を行いながら,初期研修医や内科専攻医への教育にかかわる。
いま話題の記事
-
対談・座談会 2026.05.12
-
Sweet Memories
揺れながら進む,あなたの一歩に意味がある寄稿 2026.05.12
-
生涯を通じて女性のQOLを維持・向上する
産婦人科4本目の柱「女性医学」対談・座談会 2026.05.12
-
寄稿 2026.05.12
-
がん患者のせん妄を看護する エビデンスと臨床の間で
[第8回] せん妄かもしれないと思った時に看護師ができること連載 2026.05.12
最新の記事
-
対談・座談会 2026.05.12
-
生涯を通じて女性のQOLを維持・向上する
産婦人科4本目の柱「女性医学」対談・座談会 2026.05.12
-
Sweet Memories
揺れながら進む,あなたの一歩に意味がある寄稿 2026.05.12
-
デジタル撮像とAIが切り拓く,細胞診の新たな地平
新田 尚氏(株式会社CYBO 代表取締役社長)に聞くインタビュー 2026.05.12
-
そのとき,研修医と指導医は何を考えているのか
麻酔科における「時間の流れ」と「思考の進め方」寄稿 2026.05.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。

