活動の賦活化を図る先に社会変革を見据えて
リハビリテーション医学の再考
対談・座談会 久保 俊一,芳賀 信彦
2022.06.20 週刊医学界新聞(通常号):第3474号より

脳血管障害,運動器疾患,脊髄損傷,神経・筋疾患,リウマチ性疾患,循環器・呼吸器・内分泌代謝疾患(内部障害),がん,摂食嚥下障害,聴覚・前庭・顔面神経・嗅覚・音声障害など,近年リハビリテーション医学・医療は対象疾患の拡大を続けてきた。また,小児から高齢者までと患者の年齢層が広く,急性期・周術期・回復期・生活期までのフェーズをカバーするのも特徴だ。これらに関する広範な知識が求められるリハビリテーション科医は,どのような力を身につけていくべきか。日本リハビリテーション医学会の理事長としてリハビリテーション医学教育に尽力する久保俊一氏と,同学会の専門医制度委員会担当理事として長らく専門医制度の整備にかかわってきた芳賀信彦氏が議論した。
久保 国内で不足するリハビリテーション科専門医の育成に向け,日本リハビリテーション医学会では研修やe-ラーニングの整備,日本リハビリテーション医学教育推進機構をはじめとする各種団体と連携した一連のテキスト編纂を行ってきました。専門医制度委員会の担当理事として長らく尽力された芳賀先生から,専門医の育成状況について概説をお願いします。
芳賀 リハビリテーション科専門医の需給が試算された2007年当時は1384人でしたが,現在は約2700人に増加しました。ただし,試算時に発表された必要数の約3078~4095人には届いていません1)。それから,回復期リハビリテーション病床が6万床必要との当時の想定に対して現在は8万6000床を超えており,さらに500~600人の専門医が必要と目されます。結果,特に回復期リハビリテーション病棟において,非専門医がリハビリテーション診療を担う施設が依然として多く存在するのです。
久保 その中には,リハビリテーション医学・医療を体系的に学んでいない医師が多いことも大きな問題点ですね。
芳賀 ええ。それから,リハビリテーション科専門医の育成体制に地域差がある点も課題です。これからは専門医育成プログラムの見直しにより,全国で満遍なく専門医を育てて適切な配置を行うことで,偏在を解消していく必要があります。
久保 医学部でのリハビリテーション医学・医療の教育が著しく不足している点も改善を要します。全国の医学部の中でリハビリテーション医学講座が設置されているのは半数程度で,医学生の約半数は十分なリハビリテーション医学・医療の教育を受けずに卒業することになります。卒後教育においても不十分な体制です。国内のリハビリテーション医学・医療の需要を満たすには,専門医教育と学部・卒後教育の双方のさらなる充実が鍵になります。
本対談ではその一環として,リハビリテーション医学・医療がどのような領域か,またリハビリテーション科にはどのようなことが求められるのかを改めて考察したいと思います。
「リハビリテーション」と「リハビリテーション医学」
久保 「リハビリテーション」という用語が医学の分野で使われ始めたのは,約100年前です。その後,米国で1947年に「physical medicine and rehabilitation」の名称で専門領域として確立されました。これが1950年代に日本に導入され,「リハビリテーション医学」と総括されています。そして,1963年には日本リハビリテーション医学会が設立されました。
それから長年にわたり日本リハビリテーション医学会はさまざまな課題に対処してきましたが,新専門医制度のスタートに合わせて,2017年に「リハビリテーション医学」を「活動を育む医学」と再定義しました。従来の機能回復や障害克服という考え方を踏まえた上で,人の営みの原点である「活動」の賦活化を図るという定義です。患者の心身機能を回復させ,「日常」「家庭」「社会」における活動の賦活化を図り,ADL・QOLを高めていくことが目標になります。活動に対する社会支援も重要です。
ただし,当学会の定義は,エビデンスが蓄積された医学・医療の分野に絞ったものです。世界を見ると,日本のようなリハビリテーション医学・医療はまだ十分に普及していない地域も多く,「リハビリテーション」に対する考え方も一様ではありません。2018年に私が参加したWHOのConsensus Meetingの「Rehabilitation 2030」では,「リハビリテーション」は「環境と相互作用する健康状態にある個人に対し,機能の最適化や障害の軽減を達成するための一連の介入」と定義されていました(註1)。医療資源が十分でない地域も考慮して,「治療」ではなく「介入」という用語を使用しているとのことでした。
芳賀 WHOは,それ以前の定義でもmedicineの語を1度も用いていませんね。ただ1968年の定義(註2)では,「医学的・社会的・教育的・職業的手段」とあり,医学を内包する広い概念として「リハビリテーション」をとらえているのは間違いないでしょう。
また,同年の定義では,「可能な限り高いレベルの機能的能力」の獲得をめざしています。一方,近年のWHOの定義では最高をめざすのではなく,社会や環境に対して機能や障害のレベルを適応させるのが「リハビリテーション」だと,とらえ方が変わってきている点も興味深いです。
久保 高齢化が世界中で進んだ点が背景にあるのでしょう。医療体制が十分でない地域でも,老化やいわゆる生活習慣病に対処するために「リハビリテーション」をどのように活用するか,そのためにはどのような考え方が適切なのかを考慮する必要がありますから。その点において,日本は医学・医療で「リハビリテーション」を整理できる数少ない恵まれた国です。
芳賀 加えて,障害を患者個人の問題としてとらえる従来の医学モデルに対し,特に当事者から批判が出たことも定義が変容してきた要因でしょう。障害は社会との相対的な関係で成り立ち,社会が適合することで自然と減っていくものだとする,障害の社会モデルとの考え方が世界的に広がりました。
久保 社会学の視点を踏まえ,社会構造を変革することも,「リハビリテーション医学」を含む「リハビリテーション」の重要なテーマですね。
領域を広く横断し患者の社会活動(社会参加)を支援する
久保 リハビリテーション医学・医療の臨床的な中核は,実際に患者さんをどう診るか,つまり「リハビリテーション診療」の内容です(図1)2)。リハビリテーション診療には診断・治療・支援の3つのポイントがあります。すなわち,患者さんの活動の現状を把握し,活動の問題点を明らかにした上で活動の予後予測をする「リハビリテーション診断」,活動を最良にする「リハビリテーション治療」,治療と並行して環境調整や社会資源の活用などを行う「リハビリテーション支援」です。
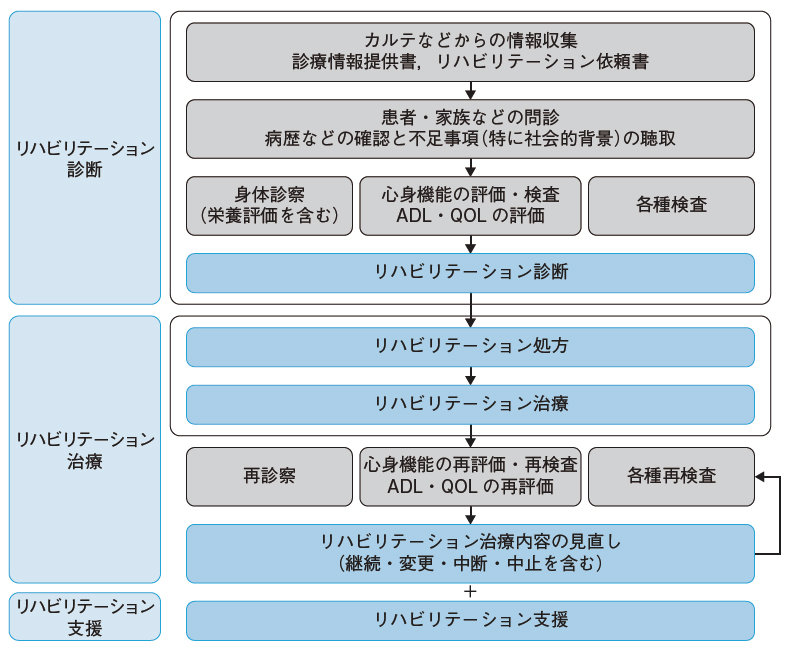
リハビリテーション診療は,リハビリテーション診断を経てリハビリテーション治療へと進む。また,患者の社会活動を支援するリハビリテーション支援の観点が重要となる。
患者の社会での活動を診療でどう支えるかを考える「リハビリテーション支援」には,家屋評価・住宅改修や福祉用具の活用,支援施設の基本的な知識と活用方法の指導,各種の社会制度を活用した経済的支援,就学・就労支援があります。まさに患者の社会での活動を賦活化することであり,特に重要と考えます。
芳賀 同感です。疾患を治すだけでなく,患者の社会での活動に着目して診療するのがリハビリテーション医学・医療の特徴です。ぜひそれらの知識や背景を理解した上で,目の前にいる患者さんにどう接するのかを考えてほしいと思います。
久保 リハビリ...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。

久保 俊一(くぼ・としかず)氏 京都府立医科大学特任教授/日本リハビリテーション医学会理事長
1978年京府医大卒。83年米ハーバード大留学,93年仏サンテチエンヌ大留学などを経て,2002年より京府医大整形外科学教室教授に就任。14年より同大リハビリテーション医学教室教授や副学長などを兼任して19年に退職し,その後京府医大特任教授,京都地域医療学際研究所所長,京都中央看護保健大学校学校長。日本リハビリテーション医学会理事長,日本リハビリテーション医学教育推進機構理事長として,『リハビリテーション医学・医療コアテキスト 第2版』(医学書院)をはじめ,多くの書籍の執筆・編集に携わる。

芳賀 信彦(はが・のぶひこ)氏 国立障害者リハビリテーションセンター 自立支援局長
1987年東大卒。93年同大病院整形外科助手,94年静岡県立こども病院整形外科科長,2006年東大病院リハビリテーション科・部教授を経て,21年より現職。日本リハビリテーション医学会理事。同学会専門医制度委員会担当理事として長らく専門医制度の整備にかかわる。22年6月に「知と実践のプロフェッショナル」をテーマに開催予定の第59回日本リハビリテーション医学会学術集会の会長を務める。
いま話題の記事
-
医学界新聞プラス
[第4回]喉の痛みに効く(感じがしやすい)! 桔梗湯を活用した簡単漢方うがい術
<<ジェネラリストBOOKS>>『診療ハック——知って得する臨床スキル 125』より連載 2025.04.24
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
寄稿 2025.11.11
-
サルコペニアの予防・早期介入をめざして
AWGS2025が示す新基準と現場での実践アプローチ寄稿 2026.03.10
-
医学界新聞プラス
[第11回]外科の基本術式を押さえよう――鼠径ヘルニア手術編
外科研修のトリセツ連載 2025.04.07
最新の記事
-
対談・座談会 2026.03.10
-
医療者の質をいかに可視化するか
コンピテンシー基盤型教育の導入に向けて対談・座談会 2026.03.10
-
対談・座談会 2026.03.10
-
医療を楽しく知る・学ぶ社会をめざして
おもちゃAED「トイこころ」開発への思い
坂野 恭介氏に聞くインタビュー 2026.03.10
-
寄稿 2026.03.10
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。




