人はなぜミスをしてしまうのか
人間工学の見地から病院業務における確認作業を再考する
対談・座談会 小松原 明哲,松村 由美
2021.08.23 週刊医学界新聞(通常号):第3433号より

医療者は患者を救うため,日々,最善を尽くしている。しかしどれだけ注意を払っていても,ふとした瞬間に起こるヒューマンエラー(ミス)によって,せっかくの努力が水泡に帰してしまうことがある。
では,そもそも人はなぜミスをしてしまうのか。長年,人間生活工学の見地から医療をはじめ多くの産業現場でのヒューマンエラーを見つめてきた小松原明哲氏と,ヒューマンファクターの観点から医療安全管理室にて病院業務の見直しに取り組む松村由美氏が対談を行った。
松村 ヒューマンエラーに起因する医療事故と一口に言っても,「医学上の事故」と「業務上の事故」の大きく2通りに分けられると,以前小松原先生から伺ったことがあります。対談を始めるに当たり,まずはこの点を整理いただけますか。
小松原 前者は,後から考えると提供した医療自体が適切でなかったということで,誤診などが当てはまるでしょう。一方後者は,患者の取り違えや誤薬,投与失念など,医療提供プロセスにおいて生じるヒューマンエラーによるもののことです。もちろん両者がオーバーラップする事例もあり,原因としては通底することも多いのですが,医療事故を議論する際は両者を分けたほうが良いと考えます。「医学上の事故」は結果論であることが多く,医療者の医学的な専門性や力量が大きく影響する一方,「業務上の事故」は産業を越えて同様の問題構造のようです。そのため今回の対談では「業務上の事故」を中心に,ヒューマンエラーに関する意見交換ができればと思います。
効率よく作業することの代償とは
松村 医療安全について日々考える中で,新人とベテランではエラーの種類が異なると感じることがよくあります。この違和感はどう説明できるのでしょうか。
小松原 エラーが起こる機序が両者で異なるのだと思います。新人は知識や経験不足に起因するエラーがほとんどです。また不安を感じても,先輩に質問するのは恥ずかしい,先輩に怒られるのではないかとの気持ちもあり,疑問があっても尋ねられないことも背景にあるのかもしれません。
他方ベテランの場合,業務への慣れが災いします。業務はスムーズに進められるのですが,時に確認が意識的になされず,取り間違えなどの不注意が生じやすい状態に陥ります。そんな時に業務の流れが乱れると,ヒューマンエラーに絡め取られてしまうのです。
松村 昔,点滴投与時に,患者ラベルと注射ラベルをバーコード認証システムに読み込んだ際に不一致を示す「×」マークが出ていたものの,流れるように作業し投与してしまった,というベテランが起こした事故がありました。何百,何千と問題なくこなしてきた経験があることから,×マークは目に映れど,心ここにあらずだったのでしょう。きちんと認識しながら判断を下していれば事故にはならなかったはずですが,その都度,確認を丁寧に行っていると脳が疲弊してしまうために,効率よく作業する代償として確認の過程が飛ばされたのだと考えます。私はこの状態を「脳がケチになる」と表現しています。
小松原 テクニカルタームで言えば,認知的倹約家(cognitive miser)ですね。人の認知形態である「システム1認知」と「システム2認知」の話1)に換言できると思います(表)。システム2認知はさまざまな可能性を吟味し意識して判断するタイプの認知形態であり,エラーは生じにくいけれども認知負荷が大きく時間もかかるので,人は避けようとします。それゆえ代表的な情報のみで直感的に判断を行うシステム1認知に頼り,物事をどんどん進めるのが人の認知形態の基本とも言え,結果,確認が形だけになってしまうのです。
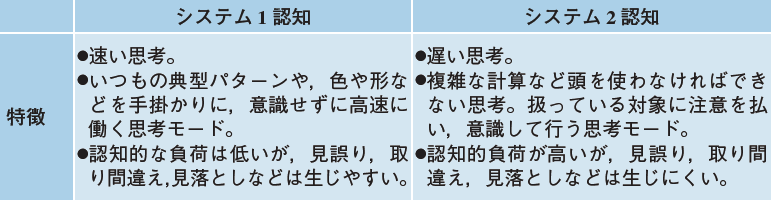
松村 テキパキと動ける人材は称賛されやすいようにも感じますが,安全面では課題もあるわけですね。
小松原 そうです。医療に限らず働く人は生産要員ですので,定められた時刻までに目標を達成しなければなりません。そのため時間がないほど,システム1認知も重なって無意識のうちに確認がスキップされます。いつも通りであれば滞りなく物事は進むのですが,何かがいつもと違っていると,確認ミス,確認漏れが生じてしまいがちです。重要なポイントは,常に意識して確認することの習慣づけですね。
業務過多による負の連鎖に陥る前に管理側が積極的な介入を
松村 一方で,意図的な確認作業のスキップは,ある意味では“工夫”と表現できるかもしれません。
小松原 そういうことはありますね。以前,ある自動車メーカーで最終出荷検査の不備が指摘されました。ですがその後の会見で担当者は,「技術的には問題ありません。安全です」と言い切ったのです。恐らくそれは本当なのでしょう。つまり,不備が指摘された検査作業は,かつては重要な意味があったかもしれないが,現在では技術が進み,意味がないことであるとわかった,だから現場の工夫でしのいでいた,ということかもしれません。
松村 そもそものルールが厳しすぎたことも背景にはあるのでしょうか。
小松原 そうですね。日本は人口減少ですから,あらゆる産業で人手不足に陥っています。業務量が変わらなければ繁忙になるのは必至です。こうした背景も相まって,工夫とは言え先の自動車メーカーのような意図的な確認の省略も発生しかねません。この傾向は図1のような負の連鎖に表され,組織を揺るがす大問題に発展する可能性もあります。そう考えると現場のルール順守やコンプライアンスを強調する前に,いかに業務を減らすか,繁忙を緩和するか,といった管理・経営側のマネジメントが重要と言えます。
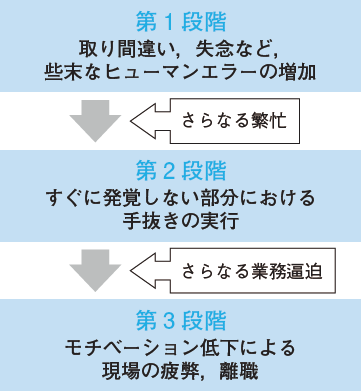
松村 生産能力が不足している時に,コンプライアンス強化教育をしても何の解決にもなりませんからね。
小松原 その通りです。医療では図1の第3段階まで達するケースはさすがにないと思いますが,第1段階や第2段階に入りかけてひやひやしている施設...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。

小松原 明哲(こまつばら・あきのり)氏 早稲田大学理工学術院 創造理工学部 教授
1980年早大理工学部工業経営学科卒。金沢工業大教授を経て,2004年より現職。博士(工学)。ヒューマンエラーの防止,現場力強化などの安全マネジメントに関する研究に取り組む。専門は人間生活工学。日本医療安全調査機構医療事故再発防止委員会委員をはじめ,国交省運輸審議会運輸安全確保部会委員,日本航空,JR貨物などの安全アドバイザーを務める。

松村 由美(まつむら・ゆみ)氏 京都大学大学院医学研究科 医療安全管理学 教授
1994年京大医学部卒業後,同大病院皮膚科勤務。2011年同大病院医療安全管理室室長に就任し,専従の医療安全管理者としての業務に加え,インフォームド・コンセントに関連した文書の整備や倫理相談を受ける体制を構築し,臨床倫理活動にも力を入れる。17年より現職。現在は,ヒューマンファクターや品質管理の観点から医療サービスの問題点の改善に励む。医療の質・安全学会理事長。
いま話題の記事
-
医学界新聞プラス
[第1回]自分だけの聴診器選びと,音を逃さない当て方のキホン
Dr.いっしーの聴診レッスン連載 2026.04.03
-
連載 2026.03.30
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
医学界新聞プラス
[第1回]抗菌薬を理解するためのスタートライン
『知識がつながる抗菌薬――まるわかり感染症診療』より連載 2026.04.02
最新の記事
-
対談・座談会 2026.04.14
-
寄稿 2026.04.14
-
対談・座談会 2026.04.14
-
「看護」とは何をする仕事なのか
中田 明子氏(専修大学人間科学部社会学科 専任講師)に聞くインタビュー 2026.04.14
-
寄稿 2026.04.14
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。


