- 医学
急性腹症に強くなろう!
緊急疾患を見逃さないためのTips
対談・座談会 窪田忠夫,三浦晋
2023.05.15 週刊医学界新聞(レジデント号):第3517号より

救急外来において頻繁に遭遇する急性腹症は,緊急対応が必要な場合があるにもかかわらず短時間で多くの疾患を鑑別しなければならないことから,その診療に苦手意識を持つ研修医が少なくない。初診時の見逃しがなければ重篤な結果を防げるケースもあり,急性腹症の適切な診療は医師にとって必要不可欠なスキルだ。では,どうすれば複雑な診療をマスターできるのか。
本紙では『急性腹症の診断レシピ』(医学書院)を上梓した窪田氏と,『レジデントのための急性腹症のCT』(医学書院)の編者である三浦氏の対談を企画。急性腹症を長年診てきた両氏の議論から,診療をレベルアップする術を探る。
検査オーダーの前に初期診断を考えよう
三浦 腹痛患者の診療が難しいとされる理由として,腹部は頭部や胸部と比較して臓器の数が多く,鑑別疾患が多岐にわたることが挙げられます。そうした状況下で,適切に診断と治療が行われないと致命的になる疾患もあるために,腹痛患者の診療に苦手意識を持つ方が多いのでしょう。窪田先生はこれまで急性腹症の診療を経験・指導する中で,どのような点を意識されてきましたか。
窪田 病歴聴取と身体診察を終えた時点で初期診断を考えることです。なぜなら初期診断を挙げないまま検査に進んで診断が確定しなかった場合,振り出しに戻ってしまうからです。検査に入る前に疾患を想定しておけば,診断が確定しなかったとしても「検査で拾い上げられなかった可能性」を考慮して検査所見を再確認する,もしくは異なる検査を検討できます。当院では,「腹痛だからとりあえずCT」と検査がオーダーされ,「放射線科医が急性虫垂炎と読影したから」との理由で,研修医が外科にコンサルトすることがよくあります。研修医は放射線科医の読影に頼りきってしまっているのです。この例では急性虫垂炎がたまたまわかったからよいものの,わからなかった時に研修医はどうしていたのでしょうか。これが急性腹症診療の課題です。
三浦 おっしゃることはよくわかります。検査前に想定している疾患があれば,漫然と眺めていては見逃すような微細な画像所見も見つけられる可能性が高くなります。また,検査で診断が確定しなくても治療方針をある程度検討することは可能です。窪田先生は検査で診断が確定しない場合,どうされていますか。
窪田 緊急度分類をして当てはまったカテゴリーごとに応じた対処をしています(表)。例えば,ショックの状態で腹痛を伴うのであれば緊急手術を検討する必要があります。腹痛の程度が強くても,手術が必要なケースさえ押さえておけば対応に焦ることはありません。

患者の生理学的徴候や身体所見,自覚症状などから5つのカテゴリーに分けて対応を検討する。
他方,軽症を疑うもCT所見で確証が持てず患者を帰してよいか迷うのであれば,診断スコアリングシステムを使用するのも一案です。虫垂炎を疑う場合はAlvaradoスコア1)(註)を用いるのがよいでしょう。同スコアでは典型例しか判別できませんが,診療に慣れていない人にとっては一つの指標となります。検討した結果,帰してよいとなれば外来の受診予約を取ることも忘れないようにしてほしいです。
三浦 同感です。当直帯の診療では翌朝までの数時間の間に手術や処置が必要な緊急性の高い疾患を見逃さないことが重要です。(図)。それらの疾患を除外できれば,緊急度に応じて,①入院させて翌朝専門医に相談する,②帰宅させて翌朝専門医の外来を受診してもらう,のどちらかを選択しています。
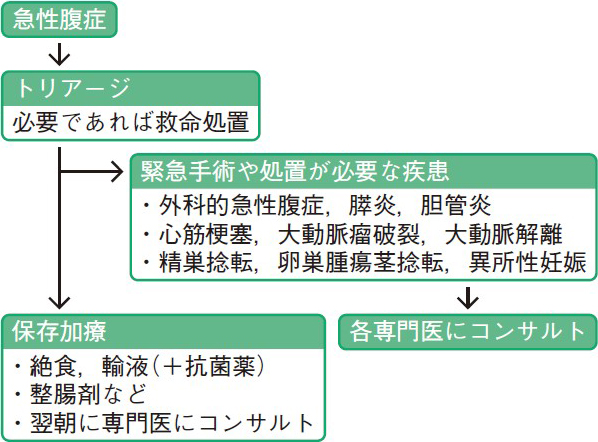
救急外来で急性腹症を診療する場合は,緊急手術や処置が必要な疾患を診断または除外することが主な目標となる。これらの疾患を除外できれば,腹痛の程度や全身状態などに応じて,入院または外来で保存加療をして専門医へのコンサルトを検討する。
窪田 当直であれば数時間待てば専門医が病院にやってくるので,対応に迷う時は無理せず専門医へのコンサルトを検討してほしいですね。広範な腸壊死や消化管穿孔は緊急手術が必要ですので,そうした疾患の見逃しがないかを念頭に置いて診療に当たってもらえれば幸いです。
病歴聴取,身体所見,CTによる鑑別
窪田 三浦先生は急性腹症患者の診断を検討する際に,まず何を考えますか。
三浦 私はコンサルトを受けてから診療を開始することが多いので,診断は確定でよいか,手術が必要かどうかをまずは判断します。診断する際には,身体所見と画像所見が一致しているかどうかを特に重視しています。腹膜刺激徴候を伴う圧痛がある部位とCT画像で腹痛の原因と推測される臓器の部位が一致していれば,確定診断となることが多いためです。手術の必要性を判断する際も身体所見と画像所見を大切にしています。例えば腹部全体に腹膜刺激徴候を伴う圧痛がある場合や,CT画像で消化管の破綻(穿孔・壊死,絞扼・嵌頓)を強く疑う場合は手術を検討します。
窪田 私もかつては時間をかけてCT画像を丁寧に読影していましたが,現在は病歴聴取を最重視しています。典型例ならば病歴からある程度鑑別を想定できるからです。その上で必要な身体所見を取ります。例えば,触診で胸部や側腹部に比べて腹部中央が冷たいと感じたら,腸管血流が途絶えている可能性を考え,上腸間膜動脈塞栓症や上腸間膜動脈血栓症を鑑別に挙げるといったことです。CT所見を確認した後に気になる箇所があれば,再度病歴聴取や身体診察に戻ってもよい。そうして診断を徐々に確定させていくことが求められます。
三浦 CT画像を見てから身体診察に戻ることはよくあります。例えば,心窩部痛が主訴の患者のコンサルトを受けてCT画像を確認した結果,虫垂の腫大を認めたことから急性虫垂炎を疑って腹部所見を再確認してみると,患者本人の自覚は軽度であっても右下腹部に腹膜刺激徴候を伴う圧痛を認めることがありました。身体の外(身体所見)と中(画像所見)の両面から推測していくと,確定診断に結び付くことが多いです。
CTを撮るかどうかではなく「どう活用するか」
三浦 現代はCT全盛の時代と言えます。窪田先生の『急性腹症の診断レシピ』でも,CTに対する考え方や活用法が解説されていますね。先生は急性腹症の診療におけるCT検査の位置づけをどのように考えていますか。
窪田 病歴と身体所見から...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。

窪田 忠夫(くぼた・ただお)氏 東京ベイ・浦安市川医療センター 外科 部長
1997年慈恵医大を卒業後,沖縄県立中部病院にて初期研修。千葉西総合病院などを経て,2012年東京ベイ・浦安市川医療センター外科に部長として着任する。救急科のある病院での勤務が多かったことから急性腹症に対応する機会が増え,そこで得た知見を『急性腹症の診断レシピ』(医学書院)にまとめた。他の著書に『ブラッシュアップ急性腹症(第2版)』『ブラッシュアップ急性期外科』(いずれも中外医学社)など。

三浦 晋(みうら・すすむ)氏 淀川キリスト教病院 外科 副部長
2008年奈良医大卒。大阪赤十字病院,兵庫県立がんセンター,神戸大病院などを経て,19年より淀川キリスト教病院外科に勤務。22年より現職。CT画像を用いた急性腹症の院内マニュアルを作成し,レジデント向けにレクチャーを行う。同マニュアルによるレクチャーが好評であったため,『レジデントのための急性腹症のCT』(医学書院)として書籍化に至った。他の編著に『大阪日赤ラパロ教室 イラストで学ぶ腹腔鏡下胃切除』(医学書院)。
いま話題の記事
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
-
「看護」とは何をする仕事なのか
中田 明子氏(専修大学人間科学部社会学科 専任講師)に聞くインタビュー 2026.04.14
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
サルコペニアの予防・早期介入をめざして
AWGS2025が示す新基準と現場での実践アプローチ寄稿 2026.03.10
-
対談・座談会 2025.11.11
最新の記事
-
対談・座談会 2026.04.14
-
寄稿 2026.04.14
-
対談・座談会 2026.04.14
-
「看護」とは何をする仕事なのか
中田 明子氏(専修大学人間科学部社会学科 専任講師)に聞くインタビュー 2026.04.14
-
寄稿 2026.04.14
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。


![連続スライスで学ぶ レジデントのための急性腹症のCT[Web付録付]](https://www.igaku-shoin.co.jp/application/files/9416/7895/2666/112253.jpg)
![イラストで学ぶ腹腔鏡下胃切除[DVD付]](https://www.igaku-shoin.co.jp/application/files/7516/0458/6042/91796.jpg)
