看護師のギモンに応える!エビデンスの使い方・広め方
[第7回] EBPで患者・家族の意思とエビデンスを統合する
連載 坂木 晴世
2021.10.25 週刊医学界新聞(看護号):第3442号より
筆者はこれまで,急性期病院の感染管理担当者として院内の感染対策に取り組んできました。医療関連感染の予防には,エビデンスに基づいた実践が必要です。しかし,エビデンスレベルの高い予防策は,実はそれほど多くありません。現場の状況や利用可能な資源は一様ではないため,目の前の患者や施設の状況に応じたEBPが必要です。特に,限られた情報の中で組織や患者ケアの方針を決めざるを得ない場合,感染症分野ではその選択の良しあしが,患者や医療者を感染のリスクに曝すことになります。
本稿では,新型コロナウイルス感染症(COVID-19)患者の事例を用い,エビデンスが十分でない状況下での患者の問題解決に,EBPをどう展開したか考えていきます(実際の事例を基に創作した架空の事例です)。
事例
2021年1月,進行性の大腸がんで在宅療養中だったAさん(68歳,女性)は,同居家族からCOVID-19に感染し入院となった。呼吸状態が悪化したためNasal High FlowTMで呼吸管理を行い,SpO2 98%を維持できるようになった。同時にAさんは,大腸がんの悪化により,余命は数日から数週間と考えられた。隔離病棟に入院して以来,家族とは対面で面会できておらず,Aさんと家族は「会いたい」「少しでもそばにいたい」と訴えていた。
Aさんは厚労省が示す10日間の隔離期間を過ぎていたが,酸素吸入から離脱できていなかった。重症患者はウイルス排泄が遷延することが指摘されており,一般病棟への転棟や,家族との自由な面会を行うことへの危険性が懸念された。
EBPの5つステップで考える
Step 1 臨床の疑問を明確にする
終末期の患者が,残された時間を家族と共に過ごす環境を整えるのは,当たり前のように行われてきました。しかしCOVID-19患者であれば,家族も面会時には個人防護具の着用が必要です。そのため自由な面会や,長時間の付き添いは積極的に勧められてはいないでしょう。
筆者はEBPの方向性を決める際に,「エビデンスに基づく臨床的意思決定のための更新モデル」(図)1)を用います。「病態と状況」「患者の好みと行動」「研究結果」の3つの構成要素から成り,これらを統合する手段として「臨床の専門知識」が位置付けられています。本事例でも患者の療養環境を調整する方向性について同モデルに沿い,まず「病態と状況」「患者の好みと行動」について次のように考えました。
●病態と状況:COVID-19については,酸素吸入が必要だが,咳嗽はなくバイタルサインも落ち着いている。大腸がんの進行による全身の衰弱は著しく,検査データも芳しくない。隔離病棟の個室に入院中のため,家族の自由な面会は難しい。
●患者の好みと行動:Aさんと家族は自宅での看取りを希望。Aさんは家族に会うことを望んでいる。家族はCOVID-19に罹患したAさんを自宅に迎えることには不安があり,せめて毎日対面で面会したいと考えている。
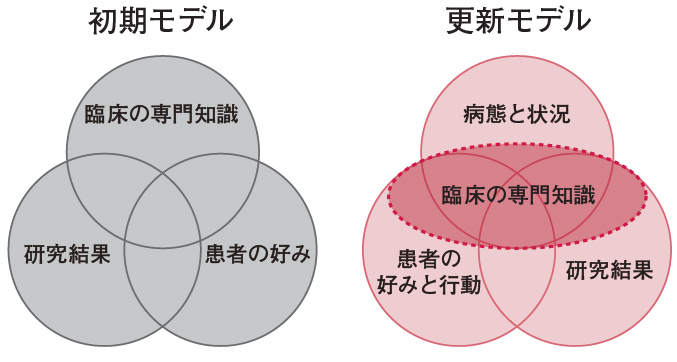
1992年に公表されたEBMの初期モデル2)から,更新モデルでは「臨床の専門知識」が患者の「病態と状況」に変わり,「患者の好み」には「患者の行動」を含むことが明示された。「臨床の専門知識」はこれらに「研究結果」を加えた3要素を統合する位置付けとなっている。
もしAさんが一般病棟へ転棟できるのであれば,面会希望に柔軟に対応できる可能性が高くなります。Aさんが発症から3週間経過しているもののいまだに酸素吸入を行っているため,ウイルスの排泄が遷延しているのではないか,一般病棟で受け入れても大丈夫なのかを内科病棟師長は心配していました。そのため,Aさんの転棟受け入れには消極的でした。そこでここに同モデルの「研究結果」を統合するため,以下のPICOを立てました。
P:大腸がん終末期で重症のCOVI...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。
いま話題の記事
-
対談・座談会 2026.05.12
-
Sweet Memories
揺れながら進む,あなたの一歩に意味がある寄稿 2026.05.12
-
そのとき,研修医と指導医は何を考えているのか
麻酔科における「時間の流れ」と「思考の進め方」寄稿 2026.05.12
-
サルコペニアの予防・早期介入をめざして
AWGS2025が示す新基準と現場での実践アプローチ寄稿 2026.03.10
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
最新の記事
-
対談・座談会 2026.05.12
-
生涯を通じて女性のQOLを維持・向上する
産婦人科4本目の柱「女性医学」対談・座談会 2026.05.12
-
Sweet Memories
揺れながら進む,あなたの一歩に意味がある寄稿 2026.05.12
-
デジタル撮像とAIが切り拓く,細胞診の新たな地平
新田 尚氏(株式会社CYBO 代表取締役社長)に聞くインタビュー 2026.05.12
-
そのとき,研修医と指導医は何を考えているのか
麻酔科における「時間の流れ」と「思考の進め方」寄稿 2026.05.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
