ケースで学ぶマルチモビディティ
[第6回] 神経/精神科疾患パターン
パーキンソン病を軸にしたアプローチの例
連載 大浦 誠
2020.09.14 週刊医学界新聞(レジデント号):第3387号より
CASE
70歳女性。長男夫婦と孫2人の5人暮らし。50歳から2型糖尿病,高血圧症,慢性腎臓病,慢性心不全,便秘症で一般内科に通院中であった。65歳で歩行時のふらつきが目立つようになり,神経内科でパーキンソン病,アルツハイマー型認知症,不眠症の診断をされ併診していた。67歳で第4腰椎圧迫骨折のため入院。入院中に抑うつが目立ち心療内科を受診したところ双極性障害と診断された。変形性膝関節症と腰椎圧迫骨折と骨粗鬆症で整形外科に,神経因性膀胱で泌尿器科に通院していた。ADLは杖歩行であるが,食事更衣排泄は自立している。要介護2で介護サービスはデイサービスを週2回利用している。今回,転倒後の腰痛のため総合病院の救急外来を受診し,第3腰椎圧迫骨折の診断で入院となった。
【処方薬】メトホルミン,エナラプリル,ビソプロロール,アゾセミド,マクロゴール。神経内科でレボドパ,アマンタジン,ラメルテオン,抑肝散。心療内科でセルトラリン。整形外科でアレンドロン酸,アルファカルシドール,セレコキシブ。泌尿器科でウラピジル,ベタネコール。
マルモのプロブレムリストでグループ分けをする
まずマルモのプロブレムリストをまとめると,神経/精神科パターンが中心となっていることがわかります(表)。ポリファーマシーのチェックでも老年症候群と排便・消化器にかかわる薬剤が集中しています。5人暮らしとはいえ長男夫婦は共働きで,孫2人も大学生と社会人で日中は1人のことが多く,自宅の様子を知っている人は誰もいないようです。近所付き合いもあまりされていないようです。

マルモの中でもキーとなる疾患が1つでもあると,介入がシンプルになります。ちなみにパーキンソン病は図の概念で考えるとわかりやすいです1)。処方カスケードやポリファーマシーによる薬剤負荷,サルコペニア,認知機能障害を中心に問題が発生し,マルモとフレイルが加齢により付帯してくると,日常生活が破綻し入院してしまうという概念図です。特に抗精神病薬による遅発性ジスキネジアやドパミン関連薬剤によるジスキネジアとなり,症状緩和のためアマンタジンを投与した結果,副作用で下肢浮腫が出現し,浮腫を改善するため利尿薬のフロセミドを使用すると尿意切迫となり,神経因性膀胱の診断で抗コリン薬の投与を行った結果,転倒・骨折するという悪循環に陥ります。また,環境要因や心理社会的な要因も転倒のきっかけになるため注意が必要です。
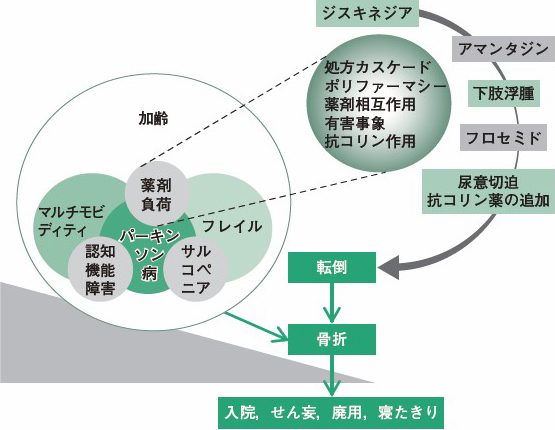
本症例の処方カスケードも抗コリン薬や利尿薬,アマンタジンなどはジスキネジアの影響もあるかもしれません。この図以外にも,抗パーキンソン病薬に関する薬物相互作用のレビュー2)によると,レボドパ自体に降圧効果があるため降圧薬併用中の場合は注意が必要で,利尿薬で腎機能が低下した場合,アマンタジンの血中濃度が上昇する可能性もあります。
パーキンソン病に併存すると要注意な疾患を探す
また,パーキンソン病のマルモ併存疾患では脳卒中,認知症,うつ病,統合失調症,双極性障害などの精神神経疾患が多いことは知られていましたが3),それ...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。
いま話題の記事
-
対談・座談会 2025.12.09
-
寄稿 2026.01.13
-
2026.01.13
-
対談・座談会 2026.01.16
-
医学界新聞プラス
[第4回]喉の痛みに効く(感じがしやすい)! 桔梗湯を活用した簡単漢方うがい術
<<ジェネラリストBOOKS>>『診療ハック——知って得する臨床スキル 125』より連載 2025.04.24
最新の記事
-
2026.01.13
-
新年号特集 免疫の謎を解き明かす カラー解説
マウスとヒトの知見が交差する免疫学寄稿 2026.01.13
-
新年号特集 免疫の謎を解き明かす
ノーベル生理学・医学賞 受賞記念インタビュー
制御性T細胞が問いかける,自己と非自己の境界線対談・座談会 2026.01.13
-
新年号特集 免疫の謎を解き明かす
ヒト免疫の解明は医療に何をもたらすのか対談・座談会 2026.01.13
-
新年号特集 免疫の謎を解き明かす
臨床免疫学が迎えるパラダイムシフトインタビュー 2026.01.13
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
