ケースで学ぶマルチモビディティ
[第1回] マルモの診かた総論(前編)
連載 大浦 誠
2020.04.13
ケースで学ぶマルチモビディティ
主たる慢性疾患を複数抱える患者に対して,かかわる診療科も複数となり,ケアが分断されている――。こうした場合の介入に困ったことはありませんか? 高齢者診療のキーワードであるMultimorbidity(多疾患併存)のケースに対して,家庭医療学の視点からのアプローチを学びましょう。[第1回]マルモの診かた総論(前編)
大浦 誠(南砺市民病院 総合診療科)CASE
79歳女性。高血圧,糖尿病,変形性関節症,骨粗鬆症,COPDのため通院中。12種類の薬剤のほか,複雑な非薬物療法が処方されている。
【毎日の日課】起床時に抗コリン薬の吸入とビスホスホネート剤の内服をしてから30分直立。足の状態と血糖値の確認。朝食はDASH食で,前後にACE阻害薬など9種類の薬剤を服用。昼食後は抗コリン薬の吸入と2剤の内服。夕食後も抗コリン薬の吸入のほか5種類の内服。就寝前に抗コリン薬吸入。
【生活上の留意点】膝関節の保護をしつつ毎日30分の有酸素運動。荷重運動と筋力強化を行う。COPDが悪化するような環境曝露を避ける。アルコールの制限と適切な体重の維持。
【医師のタスク】肺炎球菌とインフルエンザの予防接種。家庭血圧の確認,血糖自己測定の指導,(ニューロパチーがある場合は)受診ごとに足のチェック。検査に関しては,微量アルブミン尿とコレステロール値の測定(年1回),クレアチニンと電解質の測定(年1~2回),肝機能検査(2年に1回),HbA1c測定(年2~4回)。その他,理学療法や呼吸器リハ(適宜),眼科(年1回),骨密度測定(2年に1回)の紹介を行う。
はじめまして。南砺市民病院という175床の病院で救急,外来,病棟,リハビリ,在宅,健診の場で仕事をしている病院家庭医の大浦誠と申します。本連載では,multimorbidityのケーススタディを通じて,外来診療が面白くなるような方法を紹介していきます。
Multimorbidityとは「複数の主たる慢性疾患を有する状態」
早速ですが,皆さんはmultimorbidity(マルチモビディティ:「多疾患併存」と訳します)という言葉をご存じでしょうか? これは2つ以上の慢性疾患が併存している状態を指します1)。
似たような言葉にcomorbidity(コモビディティ:併存症)があります。こちらは診療の中心となる疾患(index disease)が1つ存在し,それに関連した周辺疾患や健康問題も生じている状態です。例えば,「2型糖尿病,さらには糖尿病網膜症と慢性腎臓病を抱えている患者さん」は2型糖尿病という中心となる疾患があり,comorbidityが生じていることになります。この場合は糖尿病が中心なので,メインで診る診療科が決まりやすいです。
一方でmultimorbidityというのは,2型糖尿病,慢性心不全,骨粗鬆症,認知症,うつ病,変形性膝関節症のように「複数の主たる慢性疾患を有する状態」です。そうなるとかかわる診療科も複数になりやすく,その連携がうまくいかないとポリファーマシーになりやすくなると言われています。本連載では親しみを込めて「マルモ」と略しますが,マルモの患者さんはメインの診療科がわかりにくく,総合的に診なくてはならないのです。
では,そんなマルモの方はどれぐらいいるのでしょうか。本邦では,18歳以上の29.9%,65歳以上の高齢者だと62.8%がマルモ状態であると報告されています2)。つまり,初期~後期研修医の皆さんは,普段からマルモの患者さんをたくさん診ていることになります。
ガイドラインの遵守が必ずしも患者さんのためになるわけではない
ガイドラインやUpToDateで勉強されている皆さんは,複数の疾患を抱える患者さんのプロブレムリストをまとめて,漏れなく管理しているのではないかと思われます。それも大事なことですが,管理しなければならない疾患が多すぎて治療が進まないことをしばしば経験します。
2005年のJAMA誌の総説3)では,複数の慢性疾患を持つ高齢者にそれぞれの慢性疾患の診療ガイドラインをそのまま当てはめるとどのようなことが起こるのかが検証されています。高血圧,慢性心不全,狭心症,心房細動,高コレステロール血症,糖尿病,変形性関節症,COPD,骨粗鬆症のガイドラインのうち,複数の併存疾患を持つ高齢者に対する推奨が記載されていたのは糖尿病と狭心症のガイドラインだけということがわかりました。これは,研究デザインが単一疾患で組まれていることが原因であり,multimorbidityをどのように診ればよいのかについて検討された研究があまりないことが問題なのです。冒頭で示したCASEは,この総説で提示された架空症例を一部改変したものです。これでは,日常生活のほとんどが健康管理で終わってしまいます。
マルモを漏れなく診るのは難しい
マルモをガイドライン通りに診ると診療科が複数になり,投薬数も日常生活への介入も増えて医療者も患者さんも大変であることはわかっていただけたと思います。では,実際はこのような患者さんに,どのような医療が提供されているのかを調べた研究があります4)。
カナダのオンタリオ州の住民を対象に,糖尿病患者にエストロゲン補充療法が実施されているのか,肺気腫患者に脂質低下薬が投与されているのか,あるいは精神科疾患の患者に関節炎の治療がされているのかを処方内容から調査すると,糖尿病や肺気腫や精神病の患者でない患者よりも約4~6割が介入されていなかったのです。特に精神科疾患のような心理的問題や,老々介護や貧困のような社会的問題が加わると,プロブレム全部にかかわるのが難しいようです。マルモを漏れなく診るのは難しいことが,わかっていただけると思います。
実はUpToDateにマルモの診かたが書いてある(?)
賢明な皆さんは,UpToDateに何か書いてあるのではないかと思うかもしれません。実は“Managing multiple comorbidities”という項目があります。しかもアプローチのアルゴリズム(図1)が示されています。つまり,病状を把握し,複数のガイドラインを網羅する完璧な治療計画を考えた上で,患者や家族の背景・好み・予後を把握し,治療間の相互作用を考え,利益と害を比較し,介入を開始するかどうかを話し合い,実現可能性やアドヒアランスや好みに合うのかを定期的に検証することが大事だというのです。
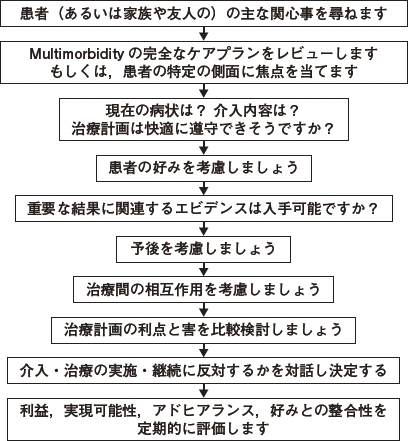 |
| 図1 Comorbidityの高齢者の評価と管理のアプローチ(UpToDateより) |
さすがはUpToDate,うまいことまとめています。EBMの5つのステップにおけるステップ4(情報を患者へ適用する)やステップ5(全体の評価)と同じですね。一般的なエビデンスを踏まえた上で,現実的になって個別性を考えようということです。
ですが,それって大変ですよね。そんな大変なマルモ外来を「楽しく診る」ことができるようになってほしいと思ったのが,今回の連載のきっかけです。ポイントは「現状に合わせるのではなく,その人らしさを尊重しながら現状をいかに変えることができるか」。それが家庭医療的なマルモへのアプローチの基本的な考え方です。
この連載を通じて私が強調したいのは,「マルモはバランスで考える」ことです。次回詳しく紹介しますが,図2が頭の中にイメージできていると, マルモ診療がバランスよくできます5)。要は,左に並んでいるもの(患者のできそうなこと)をなるべく増やして,右に並んでいるもの(治療負担)をなるべく減らすことを意識するのが重要です。細かいところは今は覚えようとしなくても大丈夫です。本連載でケーススタディを通して学ぶうちに,自然と意識できるようになるはずです。
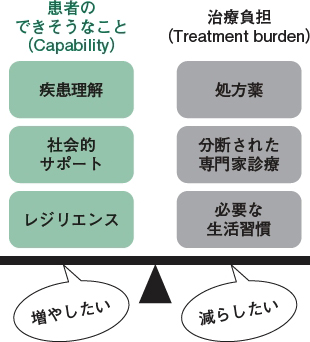 |
| 図2 マルモのバランスモデル |
マルモを診るための家庭医療の視点を紹介します
冒頭に病院家庭医と自己紹介しておきながら,家庭医の紹介をしていませんでした。私は「日本プライマリ・ケア連合学会認定家庭医療専門医」という肩書きを持っています。家庭医療というのは英国ではgeneral practitioner,米国ではfamily physicianとして診療所のプライマリ・ケア機能を担っています。ただガイドラインに従って広く診るのではなく,患者さんやご家族,その生活や生き方を解釈しながら,その方に合わせた診療をすることを得意としています。
家庭医療学の視点を紹介しながらマルモ症例を考えることで,きっと皆さんの外来診療が楽しいものになるのではないかと思います。本連載ではmultimorbidityのケーススタディを通じて,UpToDateには書かれていない家庭医療のアプローチを紹介していきます。
(つづく)
◆参考文献・URL
1)Akker M, et al. Comorbidity or multimorbidity:what’s in a name? A review of literature. Eur J Gen Pract. 1996;2:65-70.
2)Sci Rep. 2018[PMID:29491441]
3)JAMA. 2005[PMID:16091574]
4)N Engl J Med. 1998[PMID:9593791]
5)Mercer S, et al. ABC of Multimorbidity. John Wiley & Sons, UK;2014.
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
-
医学界新聞プラス
[第1回]平坦な病変 (1)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.04.26
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
医学界新聞プラス
[第1回]バルーン閉塞下逆行性経静脈的塞栓術(BRTO)
『IVRマニュアル 第3版』より2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
