- 医学
救急医のミッドキャリアクライシス
若手からベテランまで長く働き続けられる体制の構築を
対談・座談会 舩越拓,山上浩,千葉拓世,佐藤信宏
2022.12.05 週刊医学界新聞(レジデント号):第3496号より

今後ますます救急医療の充実が求められる日本において,救急医の確保は重要な検討課題と言える。しかし救急医は,ミッドキャリアである40代を契機に,さまざまな理由から救急医療の現場を離れていく。救急医が現場を離れず長く働き続けるには,いったいどうすればよいか。「ミッドキャリアを迎えた救急医が長く働き続けられることを下の世代に見せるのが重要」と語る舩越拓氏を司会に,まさにキャリアの中盤に差し掛かった同世代の救急医4氏が救急医を続けていくための可能性を探った。
舩越 本日はお集まりいただきありがとうございます。救急医は40代を境に救急医療の現場を離れる傾向にあります。そのため,他診療科に比べ平均年齢が低く,50代以上の年長者が少ないことが特徴です(表・図)1,2)。ここ数年で,私の周りでも同世代の救急医が現場を離れていきました。救急科は夜勤・当直が多いことから,年齢を重ねて体力が低下するとついていけないと感じる人が多いのも一因でしょう。私も含め本座談会の出席者は全員40代であり,夜勤のつらさが段々と身に染みてきている頃ではないでしょうか。40代というのは臨床スキルの面では成熟し,仕事のやりがいや面白さを改めて見つめ直す年代とも言えます。そこで今回は,そうしたキャリア中盤に差し掛かる同世代の救急医4人で,ミッドキャリアクライシスを乗り越えて救急医を続けていくためのヒントを考えていきたいと思います。
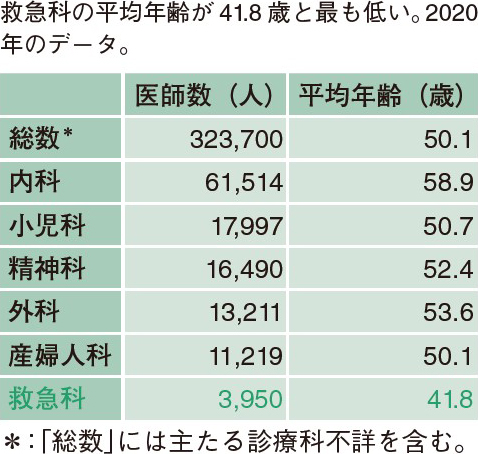
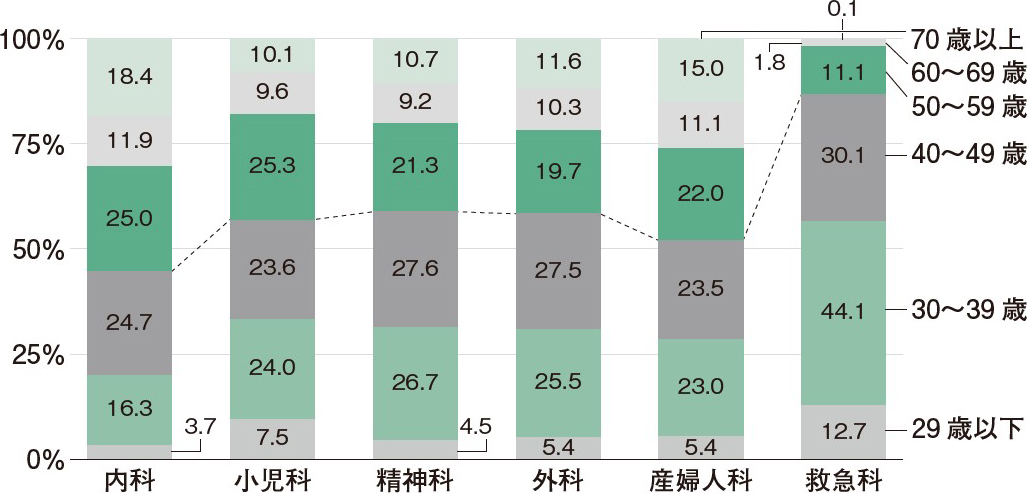
救急科は他診療科に比べ50代以上の割合が低い。2006年のデータ。
いかに自らを鼓舞し,仕事の価値を実感するか
舩越 救急医療の専門性に対する他の診療科の無理解,あるいは救急医療自体が外傷診療から内科的診療・高齢者診療にシフトしたことなどによって,自身の専門性に疑問を感じてモチベーションを保てなくなる人がいます。皆さんはどうモチベーションを保っていますか。
佐藤 他にも,外来で対応が難しい患者が続くと,モチベーション維持がきつくなる時がありますね。それでも維持できているのは,故郷のために貢献したい,自分の働いている地域を良くしたいとの気持ちからです。
山上 私は皆さんのような大学院進学や留学などの経験はなく長く臨床現場にいますが,それでもモチベーションを維持できていると感じます。「自分は内科疾患から外傷まで全身を診られる救急のスペシャリストとして診療している」と考え,他者評価を気にしないことがよいのかもしれません。「救急医は研修医10年目」などと心無い人から揶揄されることも承知していますが,私自身は全くそう思っていません。救急医の仕事の本質を知らない人からの意見は気にする必要がありませんし,私が迷い始めたら後輩たちも迷ってしまう。研修医にも自身の信念を必ず伝えるようにしています。
舩越 私も山上先生と同様に,下の世代を教える使命感が自分を支えている気はします。
山上 それに,適切な初療を行うのは実は難しいし,高度な専門性ですよね。私はもともと循環器内科に興味があり内科研修をしていたのですが,自身の診療で患者に迷惑を掛けてしまったことがありました。この経験から,初療をきちんと行える医師になりたいと救急医を志したのです。
千葉 強い意志を持って救急医を志望されたからこそモチベーションが保てているのですね。
私は誰かの助けになりたいとの思いから医師を志し,「優しい医師であること」が仕事を続けるモチベーションになっています。救急搬送されてきた患者を診て,緊急性が低いからと帰宅させるのは医学的には正しいかもしれませんが,その場合でも患者に寄り添いたいと思っています。
舩越 患者に寄り添いたいという気持ちは,米国への留学でより強まったと感じますか。
千葉 ええ。米国では違法薬物などに手を出す患者が一定数いて,彼らは社会的な問題を抱えていることが多かったです。そうした気付きから臨床中毒学に興味を持ち,現地で勉強し始めました。すると,私のメンターは中毒の知識だけでなく,患者サポートの方法まで教えてくれました。一歩先まで踏み込んで何かできることはないかと,患者に懸命に向き合う姿勢に感銘を受けたのです。
また留学時に感じたのが,海外の医師は自分で自分を労うのが上手ということです。そうやって仕事の価値や意義を見いだしやすくなれば,救急医を続けるモチベーションを維持できるかもしれません。2019年に日本救急医学会が「働き方改革アクションプラン」3)を発表し話題になったように,学会レベルで現場の救急医を応援するメッセージが出されるのもよいと思います。
体制を整備し,救急医を続けることで後進に道を示す
舩越 中堅の救急医が減ると,若手が増えづらい悪循環に陥ります。学生や研修医が将来的な専攻を検討する際に,中堅になってキャリアを変更していく先輩たちを見ると選択しづらくなるのは当然です。
佐藤 医療を支えるという点でも問題が出てくるはずです。40代は医師として脂の乗っている時期。そうした人材がいなくなるのは組織にとっても痛手です。人数が減ると現場の負担がさらに増えますよね。モチベーション以外で救急医がキャリアを断念する理由は何が考えられるのでしょう。
舩越 「救急医としてのセカンドキャリアの少なさ」が考えられます。救急医は一度現場を退くと開業医になったり在宅医療に進んだりと,救急医として復帰する人が少ないです。体力的に夜勤がつらくなってくるのも大きい要因でしょう。
佐藤 ちなみに皆さんは現在,月に何回くらい夜勤がありますか。
舩越 私は月5,6回くらいです。当院だと22時から翌日の8時までが夜勤の勤務時間なのですが,40代になって少しきつくなってきたなと感じます。
山上 私も多い時は月6回で,17~23時の準夜勤も5,6回入っています。その分,日中は部門の管理業務が中心です。
千葉 当院は医師のバーンアウトに配慮して,月3回くらいです。その代わり,16時から翌日の8時までと少々...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。

舩越 拓(ふなこし・ひらく)氏 東京ベイ・浦安市川医療センター 救急・集中治療科(救急外来部門)部長 / IVR部門長=司会
2005年千葉大医学部卒。市中病院での初期研修中に救急医療の面白さに気付く。07年国保松戸市立病院(現・松戸市立総合医療センター)救命救急センターで後期研修。千葉大病院総合診療部などでの勤務を経て,12年新設の東京ベイ・浦安市川医療センターの立ち上げに参加。17年より現職。

山上 浩(やまがみ・ひろし)氏 湘南鎌倉総合病院 救命救急センター長
2003年福井大医学部卒。当初は循環器内科医を志すも,患者をジェネラルに診療することの必要性を感じ,06年より湘南鎌倉総合病院救急総合診療科にて後期研修を行う。13年同院救急総合診療科部長を経て18年より現職。

千葉 拓世(ちば・たくよ)氏 国際医療福祉大学成田病院救急科 講師
2004年九大医学部を卒業後,亀田総合病院での初期研修中に救急医を志す。08年より福井県立病院救命救急センターで勤務した後,14年米マサチューセッツ大にレジデンシーとして留学。17年米ハーバード大でクリニカルフェローとして中毒の臨床および研究に取り組む。19年より現職。

佐藤 信宏(さとう・のぶひろ)氏 新潟市民病院救急科 副センター長
2005年新潟大医学部卒。患者急変時にうまく対応できなかった初期研修時代の経験から,新潟市民病院の救急科で後期研修に励む。福井大救急部などで臨床経験を積みつつ,13年東大大学院医学系研究科公共健康医学専攻(公衆衛生大学院)修了。16年新潟大大学院医歯学総合研究科地域疾病制御医学専攻で博士号を取得する。18年より豪モナシュ大にリサーチフェローとして留学。20年より現職。
いま話題の記事
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
医学界新聞プラス
[第1回]物としてのポスターデザイン
『医療者のポスターデザインーー美しく伝え、心に響く学会ポスターの教科書』より連載 2026.05.22
-
サルコペニアの予防・早期介入をめざして
AWGS2025が示す新基準と現場での実践アプローチ寄稿 2026.03.10
-
新年号特集 認知症と共に生きる カラー解説
認知症と社会をめぐる歴史的変遷寄稿 2024.01.01
最新の記事
-
対談・座談会 2026.05.12
-
生涯を通じて女性のQOLを維持・向上する
産婦人科4本目の柱「女性医学」対談・座談会 2026.05.12
-
Sweet Memories
揺れながら進む,あなたの一歩に意味がある寄稿 2026.05.12
-
デジタル撮像とAIが切り拓く,細胞診の新たな地平
新田 尚氏(株式会社CYBO 代表取締役社長)に聞くインタビュー 2026.05.12
-
そのとき,研修医と指導医は何を考えているのか
麻酔科における「時間の流れ」と「思考の進め方」寄稿 2026.05.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。



