- 医学
- 看護
外来・病棟・地域をつないで
スマートなケア移行を実現する
対談・座談会 小坂 鎮太郎,松村 真司,河野 隆志
2022.06.13 週刊医学界新聞(レジデント号):第3473号より

高齢者が増加する現代では,1人の患者に複数の医療者や保健福祉担当者がかかわることが一般的となり,複数の医療施設,さらには介護福祉施設との連携が,より一層重要になった。ケアの分業という点ではメリットも大きい一方,療養場所が変わったり,担当者が変わったりする「ケア移行」の場面で重要な情報が抜け落ち,医療の質が低下する恐れもある。そうしたエラーを未然に防ぐ手立てを紹介したのが,このたび上梓される書籍『外来・病棟・地域をつなぐケア移行実践ガイド』(医学書院)だ。
本座談会では同書の編集を務めた小坂氏,松村氏に加えて,心不全診療のスペシャリストとして大学病院でケア移行に注力する河野氏を迎え,これからの時代の医療提供の在り方を議論した。
小坂 米国医療研究・品質庁(AHRQ)の定義を引用すれば,ケア移行とは「継続的な加療を要する患者が,保健医療サービスを受ける医療機関や療養の場を移行し,ケアの提供者が変わること」と表されます。移行の代表的な場は,病院・診療所・介護施設などの施設間ですが,救急外来受診から入院に至る過程,夜間の引き継ぎ,転床・転棟などの病院内の場面も広義のケア移行の場として含まれ,それぞれのセクションでの連携が求められています(図1)。
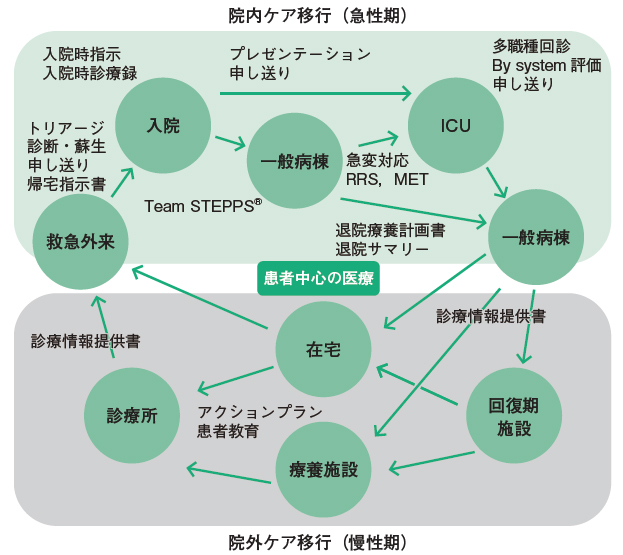
外来受診を経て入院後,一般病棟やICUでケアを受け,回復期施設を経て自宅などの療養環境に移る一連の流れ(Patient Journey)のそれぞれにケア移行の場が存在する。
特に近年では,1人の患者に複数の医療者・施設がかかわることが一般的となる中,ケア移行の場面で重要な情報が抜け落ち,医療の質が低下する可能性が指摘されています。本座談会では,ケア移行の質を高めていくためには何が必要かを中心に議論していきたいと思います。
全ての医療者が備えておくべきケア移行への意識
小坂 私がケア移行に注目した背景には,「医師によって患者対応や指示の出し方に差がありすぎるのではないか」との疑問がありました。そこでレセプト情報を用いて院内の診療の質を評価・検討し,2016年の第11回医療の質・安全学会学術集会で発表しました。すると,同セッション内でプライマリ・ケア領域の診療の質評価に関する研究に取り組まれている松村先生に出会ったのです。松村先生はなぜケア移行に関する研究に着目されたのですか。
松村 病診連携の際,「患者のケアに必要な情報を正確に共有するにはどうすればよいか」という点に関心を持ったためです。私が父親から診療所を引き継いだ2001年は,介護保険がスタートした翌年でした。往診文化であった日本の在宅医療の在り方が変化し,拡大していくまさにその頃です。当時もかかりつけ医からの紹介状で病院を受診することはありましたが,現在の主流である診療情報提供書という形ではなく,名刺の端に「よろしくお願いします」と一筆書き,後から電話で病院の医師に患者さんの経過等を伝えていました。こうしたケア移行の形は個別性が高く,標準化されていないことが,かえってポジティブに働いていたと言えます。
しかし,高齢化も進み対応しなければならない患者数も増えてきた中で,病院の医師と十分なコミュニケーションを取りづらくなり,複数の医療機関と連携を取る必要性も生まれてきました。
小坂 そこで標準化された正確な情報伝達の重要性に気が付いたと。
松村 ええ。興味深い研究分野だと考え,2015年に科研費を取得しケア移行に関連した研究を始めました。
そもそもケア移行の概念が注目され始めたのはつい最近です。ですが,これまでにも近しい取り組みとして,連携パスや地域移行支援,身体科―精神科のリエゾンなど,さまざまな形で標準化が試みられ,連携が意識されてきました。これらの根底に流れる「連携の質を向上させる」との想いは同じであるものの,それぞれが別の軸で走っています。全ての医療者が共通認識として持っておくべき内容を,「ケア移行」という形で横軸を一本通して提示できるようになればと思い,今回の書籍『外来・病棟・地域をつなぐケア移行実践ガイド』の発刊につながりました。
再入院率の高い心不全患者への介入の必要性
小坂 高齢患者が多く,また再入院率も高い誤嚥性肺炎や心不全に対しては,ケア移行による医療の質改善の取り組みが特に重要視されると私は考えています。循環器内科医として大学病院で長年心不全診療に携わっている河野先生は,どのような点にケア移行の意義を感じていらっしゃいますか。
河野 心不全の入院期間は2週間ほどが中央値ですが,自施設データを振り返った際に比較的短期間で退院をする方の再入院率が高いことに気付きました1)。また高齢者の心不全では,エビデンスに裏打ちされたガイドライン推奨の薬物治療を行っても,再入院率の軽減と関連がないことに衝撃を受けたのです2)。
再入院率の抑制に向けた具体的な対応策の立案は道半ばですが,高齢者は入院をきっかけにフレイルや認知機能低下が進行するリスクがあるため,できる限り短期の入院をめざす必要があります。もちろん短期間の入院を達成できたとしても,再入院となっては元も子もありません。退院後の自己管理が難しい方が多いことから,ケア移行時の迅速かつ正確な情報共有を意識するようになりました。実際に「入院中からの退院を見据えた患者支援」や「退院後の継続的な外来ケアの最適化」は再入院予防の鍵と言われており,米国心臓協会の提言でもケア移行の重要性が強調されています3)。
小坂 心不全の場合,日常生活には支障が出ないほどの軽症者から補助人工心臓や心臓移植が必要な重症者まで,罹患者の中でも病状に幅があります。診療情報として提供する内容も多岐にわたるのではないでしょうか。
河野 おっしゃる通りです。情報提供の内容に関して標準化されたものはなく,各施設が個々に工夫しているのが現状で,心...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。

小坂 鎮太郎(こさか・しんたろう)氏 練馬光が丘病院総合救急診療科総合診療部門 科長
2009年神戸大医学部卒。佐久総合病院,東京ベイ・浦安市川医療センター救急集中治療科での研修を経て,14年練馬光が丘病院総合診療科,救急・集中治療科。米オレゴン健康科学大家庭医療科にて短期研修の後に,板橋中央総合病院総合診療内科医長,医療の質管理委員を経て,21年より現職。編著に『外来・病棟・地域をつなぐケア移行実践ガイド』(医学書院),『総合内科病棟マニュアル』(MEDSi)。

松村 真司(まつむら・しんじ)氏 松村医院 院長
1991年北大医学部卒。国立東京第二病院(当時)総合診療科を経て,東大大学院内科学専攻博士課程を修了。97年米カリフォルニア大ロサンゼルス校総合内科・公衆衛生大学院ヘルスサービス学科にて医療の質の標準化やQuality Indicatorに関する研究に取り組む。帰国後,東大医学教育国際協力研究センター(当時)勤務を経て2001年より現職。『外来・病棟・地域をつなぐケア移行実践ガイド』『帰してはいけない外来患者(第2版)』(いずれも医学書院)など編著多数。

河野 隆志(こうの・たかし)氏 杏林大学医学部付属病院循環器内科 臨床教授
1998年慶大卒。同大医学部呼吸循環器内科学助教,米イリノイ大ポスドク研究員などに従事した後,13年慶大医学部循環器内科助教に着任。同大医学部重症心不全治療学寄附講座特任准教授,杏林大医学部循環器内科准教授を経て,20年より現職。慶大医学部客員教授。専門は心不全。
いま話題の記事
-
医学界新聞プラス
[第1回]自分だけの聴診器選びと,音を逃さない当て方のキホン
Dr.いっしーの聴診レッスン連載 2026.04.03
-
連載 2026.03.30
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
医学界新聞プラス
[第1回]抗菌薬を理解するためのスタートライン
『知識がつながる抗菌薬――まるわかり感染症診療』より連載 2026.04.02
最新の記事
-
対談・座談会 2026.04.14
-
寄稿 2026.04.14
-
対談・座談会 2026.04.14
-
「看護」とは何をする仕事なのか
中田 明子氏(専修大学人間科学部社会学科 専任講師)に聞くインタビュー 2026.04.14
-
寄稿 2026.04.14
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。



