新年号特集 生殖医療と生命倫理——医学の発展は何をもたらすのか
拡大し続ける生殖医療の適応範囲
寄稿 石原 理
2021.01.04 週刊医学界新聞(通常号):第3402号より
1978年に世界で初めて体外受精(In Vitro Fertilization:IVF)により妊娠した児であるLouise Brownが生まれた時,それまで子どもを持つことが不可能であった多くのカップルにとって,IVFは希望の光となった。一方,さまざまな懸念や反発を持つ人々も数多くいた。なぜなら,子どもを持つことは「自然」なことで,生殖そのものに人間の手が加わることは,生理的にあるいは倫理的に「不自然」と考える人もいたからだ。
時代が流れて,IVFに代表される生殖医療(本稿では「生殖補助医療」と同義で用いる,註)は現在,さまざまな原因による不妊症に対する標準治療の1つとなり,この間の新薬や技術・機器開発などで大きく進歩・発展し,新たな適応へ拡大が始まっている(図1)。また,最近のゲノム医学の展開は生殖医学に大変革をもたらす可能性が考えられる。本稿では,生殖医療のこれまでを振り返りつつ,その現在地を紹介しよう。
生殖医療の発展に伴う治療対象の広がり
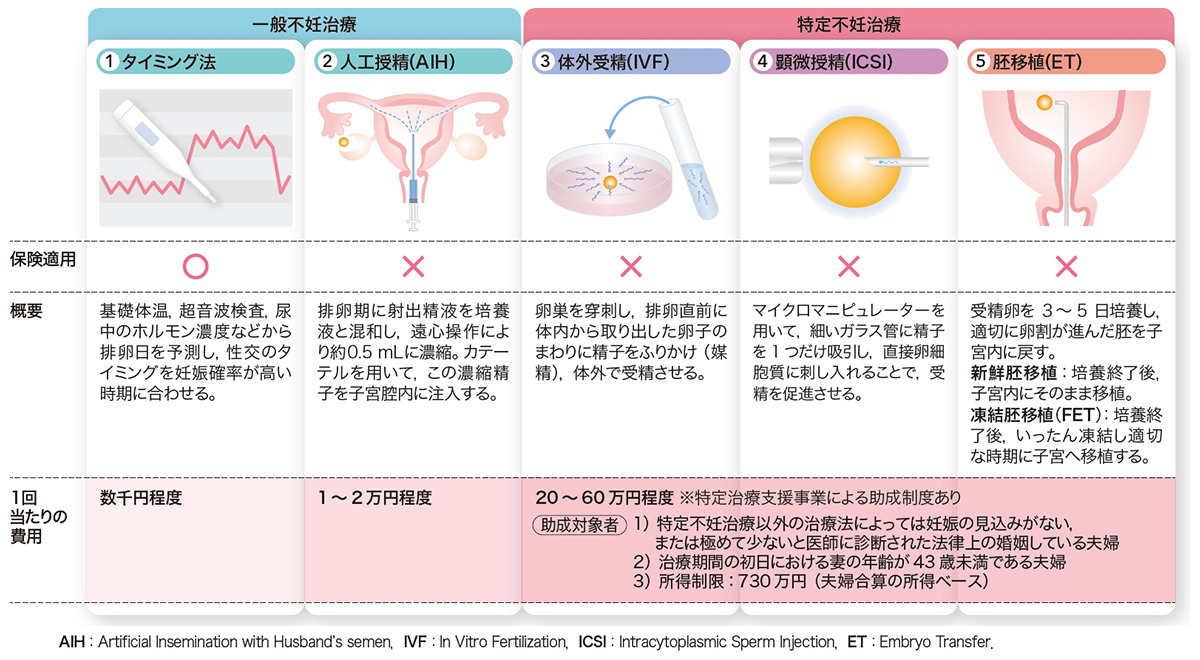
IVFは,体外で卵子と精子を受精させ,胚を子宮内に移植して妊娠成立を期する方法である。当初は両側卵管閉塞の女性を救うバイパス的手法であった。しかし1992年,顕微鏡下に精子を卵子に注入し授精させる顕微授精(Intracytoplasmic Sperm Injection:ICSI)が開発され,たちどころに普及すると,生殖医療の対象は女性不妊症に限られなくなる。精子数が極端に少ない(あるいは無精子症でも精巣から精子が得られる)男性も治療対象となり,子どもを持つことが可能となったのだ。
IVFやICSIにより得られた受精胚は,分割胚あるいは胚盤胞の段階で子宮に移植されるが,いったん凍結して後日融解胚を移植する凍結胚移植(Frozen-thawed Embryo Transfer:FET)も普及した。この方法は当初,新鮮胚移植に使用しない胚を後日あらためて用いるために導入されたものであった。しかし,技術開発により凍結融解による胚へのダメージがほとんどなくなったため,最近では得られた全ての胚をいったん凍結し,後日移植する選択もなされている(図2)。
生殖医療が広く用いられるようになった最も重要な因子には,安全性と有効性が確立し標準治療として認められたことがある。また,子どもを持つ女性の年齢が上昇したことも大きな要因だろう。なぜなら年齢の高齢化に伴って妊孕性が低下し「自然」に妊娠することが困難となるからである。例えば,わが国における出産時の女性の年齢は,図31)のように2010年以降急上昇している。そしてさらに,「自然」にこだわらず生殖医療を利用する女性が増加してきたことも要因の1つと言えよう。
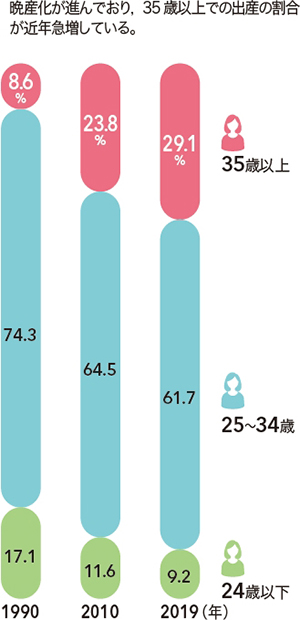
晩産化が進んでおり,35歳以上での出産の割合が近年急増している。
利用状況からみる日本の特殊性
わが国における生殖医療の施行周期数(≒治療件数)は近年著しく増加し,最近は年間約45万周期が行われる。手法別にみた施行周期数の伸びではFETの著しい増加が目立つものの,全体の施行周期数は頭打ちであると言える。これにはさまざまな理由が複合的に関係するが,重要な点として,2012年以降30~45歳の女性人口が急速に減少しつつあることは押さえておきたい。つまり生殖医療の対象となる女性の数が大幅に減少しているのである。その一方で,現在では少子化傾向と逆に生殖医療により誕生する子どもの数は年々増加している。2018年に出生した約16人に1人は生殖医療により誕生した子どもになった(図4)2)。また,その約8割にFETが用いられており,一定時間液体窒素の中で凍結胚として過ごした後,融解されて子宮内に移植された胚から出生に至っているのである。
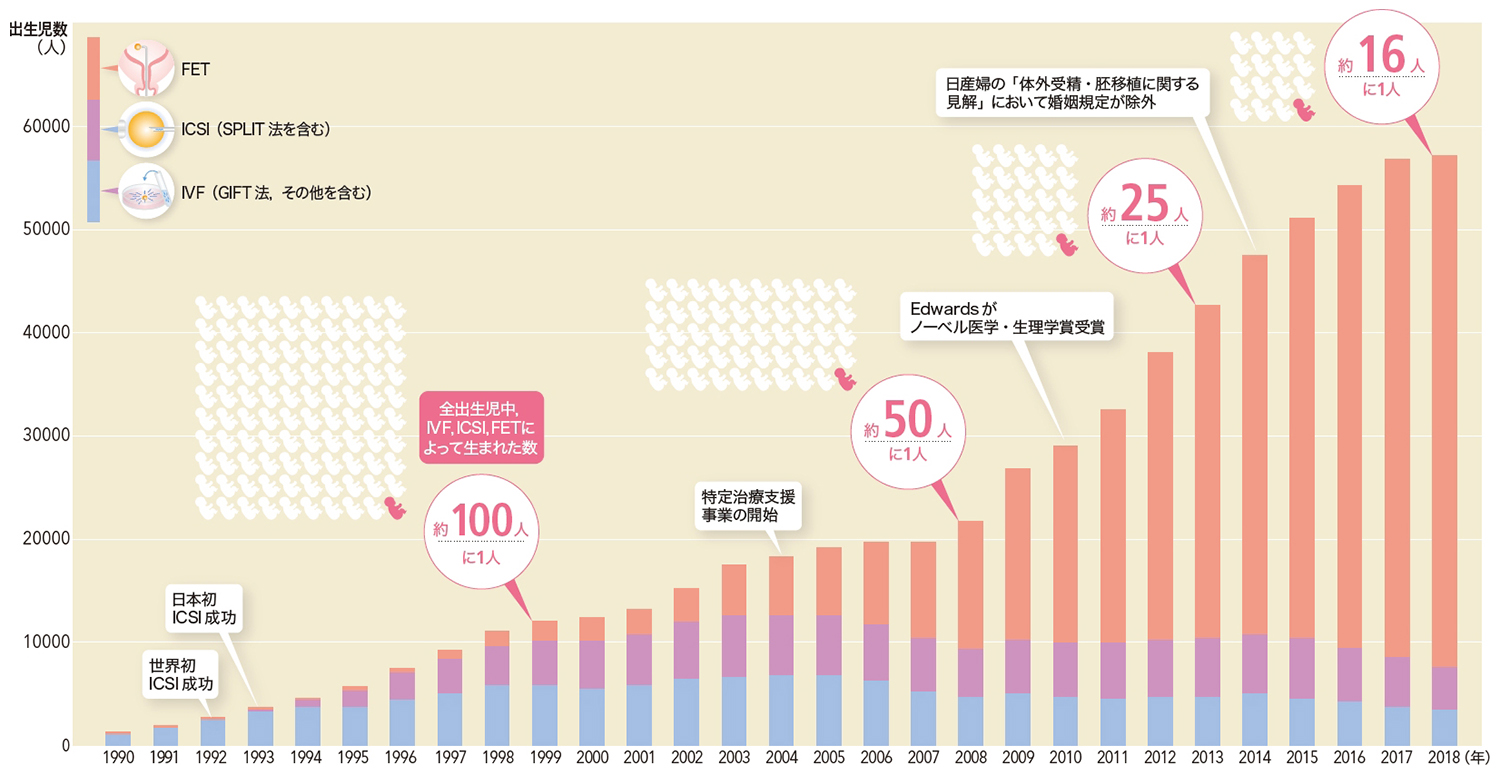
日本は少子化傾向の一方で,生殖医療により生まれる子どもの数は年々増加している。日本で初めて体外受精児が誕生した1983年以降,累計で約65万人を超え,2018年には出生した約16人に1人(6.2%)が生殖医療によって誕生した子どもとなった。また,その約8割はFETによって出生に至っている。
わが国の生殖医療の特徴は,生殖医療による多胎妊娠率が極めて低いことである。これは,多くの国で複数胚が子宮に戻され...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。
いま話題の記事
-
対談・座談会 2026.05.12
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
-
サルコペニアの予防・早期介入をめざして
AWGS2025が示す新基準と現場での実践アプローチ寄稿 2026.03.10
-
あせらないためのER呼吸管理トレーニング
[ミッション7] マスク換気デバイスと友達になろう!連載 2026.05.12
最新の記事
-
対談・座談会 2026.05.12
-
生涯を通じて女性のQOLを維持・向上する
産婦人科4本目の柱「女性医学」対談・座談会 2026.05.12
-
Sweet Memories
揺れながら進む,あなたの一歩に意味がある寄稿 2026.05.12
-
デジタル撮像とAIが切り拓く,細胞診の新たな地平
新田 尚氏(株式会社CYBO 代表取締役社長)に聞くインタビュー 2026.05.12
-
そのとき,研修医と指導医は何を考えているのか
麻酔科における「時間の流れ」と「思考の進め方」寄稿 2026.05.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。