内分泌:甲状腺(志賀 隆)
連載
2010.06.07
それで大丈夫?
ERに潜む落とし穴
【第4回】
内分泌:甲状腺
志賀隆
(Instructor of Surgery Harvard Medical School/MGH救急部)
(前回よりつづく)
わが国の救急医学はめざましい発展を遂げてきました。しかし,まだ完全な状態には至っていません。救急車の受け入れの問題や受診行動の変容,病院勤務医の減少などからERで働く救急医が注目されています。また,臨床研修とともに救急部における臨床教育の必要性も認識されています。一見初期研修医が独立して診療可能にもみえる休日外来や夜間外来にも患者の安全を脅かすさまざまな落とし穴があります。本連載では,奥深いERで注意すべき症例を紹介します。
今日は当直。研修医生活にも慣れてきて,あなたは要領よく仕事を片付けて救急外来へ5分前に到着。ちょうど救急隊が新しい患者を連れてきたようで,看護師がバイタルサインを測っている。
■Case
69歳女性。主訴は心窩部痛。脈拍数156/分,血圧120/80 mmHg。呼吸数24/分,体温38.2℃,SpO2 96%(RA)。既往に気管支喘息,子宮外妊娠の手術あり。午前3時から持続性心窩部痛が始まり,黄色嘔吐数回。排便は午後7時。排ガスあり。微熱と体重減少(1年で10 kg),著明な脱力感を認める。身体所見:肺野清。心音は不整。心窩部に圧痛があるが,腹膜刺激症状はない。グル音は減少。下腹部に手術痕あり。皮膚は発汗あり浸潤。
■Question
Q1 まずあなたは何をするか?
A バイタルサインに異常のある患者はABCを確認する。そして,酸素投与・ルート確保・心電図モニターを開始し,標準12誘導心電図をとる。
ABCに異常がある場合には,病歴に移る前に介入が必要となる。
Q2 頻脈患者への対応は?
A 頻脈患者では,まず低血圧はないか,胸痛・息苦しさ・めまいを訴えていないかなど,不安定なサインの有無を確認することが重要である。
不安定な患者の場合には,同期下でのカルディオバージョンが必要となる。次に,標準12誘導心電図のQRS幅を確認する。
この患者では,胸痛・めまいはなく,少々の息苦しさを認めた。標準12誘導心電図では,QRS幅が0.12秒未満でQRS間隔が不整であり,心室応答レートの高い心房細動(atrial fibrillation with rapid ventricular response)と考えられた(図)。
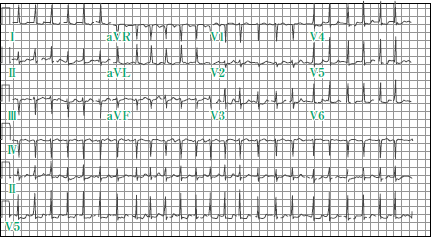 |
| 図 心室応答レートの高い心房細動(atrial fibrillation with rapid ventricular response) |
| 心房細動では,心房のレートがかなり早いため(300回/分など),心房細動による頻脈という表現は正しくなく,心室応答レートの高い心房細動という表現が適切である。 |
Q3 心窩部痛へのアプローチはどうするか?
A 解剖学的に隣接する臓器から考察していくのも1つの方法である。
背部に放散する痛みならば膵炎が疑われる。また,肝胆道系も常に鑑別すべきである。高血圧の既往や高齢であれば腹部大動脈瘤の可能性もある。この患者のように心房細動がある場合は,腸管虚血を鑑別にあげるべきである。そのほか消化管穿孔,腸閉塞等を除外した上で,消化性潰瘍や胃炎も鑑別とするとよい。
この患者は,ビリルビンが1.8 mg/dLであったが,そのほかはリパーゼ,肝機能ともに正常であった。腹部X線では拡張した腸管は認めず。腹部超音波にて胆 心房細動の原因となる貧血や感染を考え,血算を測定する。また,補正すべき電解質がないか,また心筋虚血があるかどうかを確認する。さらに,胸部X線にて心不全の有無を確認する。
また,経胸壁心エコー検査では血栓の評価の感度が十分ではないため(感度20-40%),カルディオバージョンの前に血栓の有無を確認する際には,経食道心エコー検査(感度95 -99%)が必要となる。
CHADS2スコアは,うっ血性心不全(Chf),高血圧症(HT),年齢(Age;75歳以上),糖尿病(DM)をそれぞれ1点,脳卒中既往(Stroke)を2点としてカウントするもので,0点では低リスク,1-2点では中等度リスク,3点で高リスクとなる1)(Circulation. 2004[PMID : 15477396])。低リスクではアスピリン,中等度リスク以上ではワーファリンの投与が推奨される。ただし,日本循環器学会のガイドラインではアスピリンは推奨されておらず,1点でいきなりワーファリンの投与が開始となっているため,要注意である2)。
【Case その後】指導医が,通りがかった循環器科医に相談。「単なる心房細動ではなさそうなので,TSH(thyroid stimulating hormone;甲状腺刺激ホルモン)も測ったら?」との助言を受けて再度診察すると,甲状腺の腫大に気付く。
甲状腺クリーゼは,突然激しい甲状腺機能亢進症状が生じ,以下の1つまたはそれ以上を伴う:発熱,頻脈,多汗,著明な脱力感および筋肉の消耗,感情の著明な動揺を伴う極端な精神不安定,錯乱,精神病,昏睡,嘔気,嘔吐,下痢,軽度の黄疸を伴う肝腫大。心臓血管虚脱およびショックを呈することもある。未治療あるいは治療が不適切な甲状腺機能亢進症が原因で,感染,外傷,手術的処置,抜歯,肺血栓塞栓症,虚血性疾患,糖尿病性アシドーシス,妊娠高血圧症候群,または分娩などが誘因となる。
この患者では,既往に甲状腺疾患がないこと,心室応答レートの高い心房細動,皮膚所見での多汗,体重減少の病歴,嘔気と黄疸の原因となる腸閉塞がみられたことから,甲状腺クリーゼが疑われた。TSH<0.03μIU/mLであり,甲状腺クリーゼの診断となった。超音波検査でも,腫大して血流の増加した甲状腺が確認された。
治療のメインは,(1)過剰な甲状腺の活動を抑える,(2)末梢での甲状腺ホルモンの影響を抑える,(3)支持的治療,(4)原因の同定とその治療,となる。
抗甲状腺薬が十分な効果を発揮するまでには通常数週間を要するため,まずはβ遮断薬にて症状に速やかに対応する。治療に反応する症状は,頻脈,振戦,精神症状,熱不耐性および発汗(ときどき),下痢(ときどき),近位筋ミオパシー(ときどき),眼瞼運動の遅れなどである。心不全や気管支喘息などでβ遮断薬が禁忌の場合には,心房細動による心室応答を減らすためにジギタリスやCa拮抗薬を投与する。
その後に,ステロイド薬にてホルモンの変換を抑える。ステロイド薬は,T4(サイロキシン)からT3(トリヨードサイロニン)への変換を阻害する働きを持つ。
さらに,甲状腺ホルモンの産生および放出を抑える。甲状腺ホルモンの産生を低下させるためにはプロピルチオウラシルやメチマゾールなどの抗甲状腺薬を投与する。甲状腺ホルモンの放出を抑えるためにはヨードを投与するが,甲状腺ホルモンの産生が低下していない状態で投与されると逆に甲状腺ホルモンを増加させてしまう。したがって,ヨードは必ず甲状腺ホルモンの産生を低下させてから投与する。
また,甲状腺クリーゼの原因を同定し,その治療を行うことも重要である。いずれにしても,甲状腺クリーゼは生命にかかわる緊急の病態であり,迅速な治療を要することを押さえておきたい。
NGチューブが挿入され,外科コンサルトののちに内科入院となり,甲状腺の治療が継続された。
1)McKeown NJ, et al. Hyperthyroidism. Emerg Med Clin North Am. 2005; 23(3) : 669-85.
2)日本循環器学会,他.心房細動治療(薬物)ガイドライン(2008年改訂版).Circ J. 2008 ; 72(4) : 1639-58.
*このたびこの文章を書くに当たり,香坂俊先生,鈴木健樹先生に大変お世話になりました。御礼申し上げます。
甲状腺クリーゼの高齢患者は,非定型的な発現がある。本症例のように心房細動,失神,意識状態の変化,心不全,および脱力感などのほうが生じやすい。甲状腺クリーゼの大半には,典型的な眼球突出や振戦はみられない。原因不明の体重減少,頻脈をみたら甲状腺疾患も考えるべきである。
(つづく)Q4 初発の心房細動のワークアップは?
A 血算,電解質,心筋酵素,甲状腺,胸部X線,心エコー,CHADS2スコア。Q5 診断は?
A 甲状腺クリーゼQ6 甲状腺クリーゼの治療の順番は?
A β遮断薬,ステロイド薬,抗甲状腺薬(プロピルチオウラシル,メチマゾールなど),ヨードの順■Disposition
■Further reading
↑甲状腺機能亢進症のERにおける対応がよくまとまっている。
↑日米で,CHADS 2スコアに対応する治療が違うので,注意が必要となる。
Watch Out
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
-
医学界新聞プラス
[第1回]平坦な病変 (1)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.04.26
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
医学界新聞プラス
[第1回]バルーン閉塞下逆行性経静脈的塞栓術(BRTO)
『IVRマニュアル 第3版』より2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
