臨床試験のエンドポイントを読む―複合エンドポイント解釈の難しさ(植田真一郎)
連載
2009.12.07
論文解釈のピットフォール
【第9回】
臨床試験のエンドポイントを読む――「心血管イベント」はみな同じ?
植田真一郎(琉球大学大学院教授・臨床薬理学)
(前回からつづく)
ランダム化臨床試験は,本来内的妥当性の高い結果を提供できるはずですが,実に多くのバイアスや交絡因子が適切に処理されていない,あるいは確信犯的に除 去されないままです。したがって解釈に際しては,“ 騙されないように” 読む必要があります。本連載では,治療介入に関する臨床研究の論文を「読み解き,使う」上での重要なポイントを解説します。
臨床試験のエンドポイントを読む-複合エンドポイント解釈の難しさ
前回は,エンドポイントはいわば臨床試験における,例えばある薬剤の優越性を決める際のルールであり,診療への応用を考える上で最も大切なものであるということをお話ししました。本来動脈硬化性疾患では,「脳卒中」「心筋梗塞」「死亡」といった判定を客観的に行うことができた上で,医師患者双方にとって重要なエンドポイントによって薬剤や治療法の評価を行うべきです。しかし,最近の臨床試験では,それ以外の重要性,重篤度,判定における客観性,リスクの一定性などが異なるエンドポイント〔狭心症の悪化,CABG(Coronary Artery Bypass Grafting:冠動脈バイパス術)/PCI(Percutaneous Coronary Intervention:経皮的冠動脈インターベンション),●●による入院など〕を混ぜた複合エンドポイントが使用されることが多いことや,例として日本のMEGA研究と英国のWOSCOPS研究では「冠動脈疾患」というエンドポイントの意味がまったく異なることを述べました。
そもそも明瞭なエンドポイントを初めから設定すればよいのに,このような複合エンドポイントを使わざるを得ない理由は何でしょうか? 本連載第7回(第2850号)で,最近の高血圧臨床試験はハイリスク患者を対象にしたものばかりで日常診療への応用がなかなか難しいことをお話ししたと思います。その理由として,ハイリスクでないとエンドポイントである心血管イベント(脳卒中や心筋梗塞)が起こりにくいので試験にならないこと,その薬剤がリスク減少に優れていたとしても,その結果だけでは「統計学的な差」を検出できないことが挙げられます。
複合エンドポイントを設定するのも同じ理由からです。心筋梗塞や脳卒中が,薬の効果を検出できるほど頻繁に起こらないのであれば,エンドポイントとなる疾患を増やせばよい,という考え方です。新薬によって,500人の心筋梗塞が400人に減ることを証明したいけれど,そんなに心筋梗塞は起こらないから,狭心症の悪化や悪化による入院,CABG/PCIなどを足して500人にしたいということなのです。これ以外に,客観性,重要性に劣るエンドポイントを混ぜる意味は考えられません。もちろん理想的な研究がいつでも組めるわけではなく,このようなエンドポイント設定がやむを得ない場合もあると思います。しかし,その限界や問題点を知っておくことは必要です。
複合エンドポイントは重要なものでは差がつかない?
複合エンドポイントが有意に減少していたとしても,その結果は本当にその薬剤や治療自体の評価を示しているのでしょうか? しかも,そのうち重篤度,重要性で劣るエンドポイントがたくさん発生し,それで大きな差がついていたとしたら,その結果から何を患者の治療に応用すべきでしょうか?
図は,JIKEI HEART STUDYという研究の結果で,心疾患(心不全,冠動脈疾患)を持つ高血圧患者,持たない高血圧患者においてバルサルタンの投与群,非投与群に割り付け,予後を評価したものです1)。エンドポイントは,脳卒中/一過性脳虚血発作(TIA; Transient Ischemic Attack)による入院,心筋梗塞,狭心症による入院,心不全による入院,大動脈瘤解離,血漿クレアチニン値の倍増,透析導入,という複合エンドポイントです。
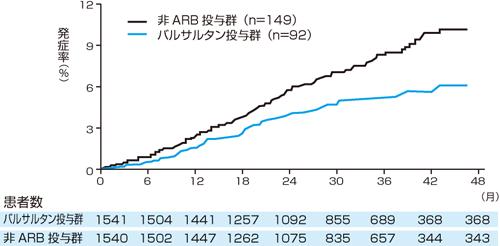 |
| 図 JIKEI HEART STUDYにおける一次エンドポイントの累積発症率を示すカプランマイヤー曲線(文献1より改変) |
| バルサルタン投与群では非投与群と比較して,一次複合心血管エンドポイント発症リスクを39%抑制した。 |
図のカプランマイヤー曲線を見ると,バルサルタンの投与により心血管イベントリスクは約40%低下していますね。これを見ると,なんとなくバルサルタンを使えば脳卒中や心筋梗塞が激減するかのような印象を持ちます。
しかし,それぞれのエンドポイントをよく見てみましょう。表1にあるように,まず心筋梗塞の発症はまったく減少していません。しかし驚くべきことに,狭心症発症または悪化による入院リスクは約3分の1に,心不全発症または悪化による入院リスクは2分の1に減少しています。つまり,カプランマイヤー曲線はそのような客観性,重篤度がやや低いエンドポイントがたくさん発生したことにより差がついていると考える必要があります。
| 表1 JIKEI HEART STUDYにおける一次複合エンドポイントの内訳と死亡率(文献1より) |
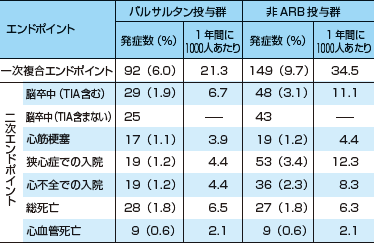 |
| エンドポイントの差に貢献しているのは脳卒中の発症,狭心症発症,悪化による入院,心不全の発症,悪化による入院である。心筋梗塞や致死的イベント,総死亡率には差が見られない。 |
心筋梗塞と同様,心血管イベントによる死亡者数,総死亡者も減少していません。これは,前回引用したBMJの論文にも書かれているように2),他の複合エンドポイントを用いた研究と同様の結果です。「狭心症による入院」が,もし将来の心筋梗塞や心血管死亡を予測できるのであれば一種の代替エンドポイントとなりますが,それは現時点では証明されていません。
脳卒中の発症も確かに減少していますが,バルサルタン投与群では使用できる降圧薬が1つ多く,経過中の血圧にも差があるので,この結果を薬剤に特異的な効果と見るのは困難です。したがって,本研究では,心血管の予後において図に示されているような著明な差があるとは言えないのではないでしょうか。本研究は,二重盲検ではなくオープン試験であることにも問題があるのですが,これは次回以降に述べる予定です。
薬剤の効果が一貫していない
表2は,バルサルタン投与群とアムロジピン投与群をハイリスク高血圧患者において比較したVALUE研究の結果です3)。一次エンドポイントは「心イベント」であり,心不全発症と心血管死,心筋梗塞の複合です。結果を見ると,「心イベント」としては両群間に差はありません。しかし個々のエンドポイントを見ると,心不全新規発症はバルサルタン投与群でリスクが低く,心筋梗塞発症リスクはアムロジピン投与群で低いのです。これらを複合すると差がないように見えますが,薬剤の効果はエンドポイントによって異なっていることが明らかです。これでは複合エンドポイントの意味がありませんね。逆に言えば,一貫して複合エンドポイント全体の発症リスクを下げる可能性があるからこそ複合にするわけです。
| 表2 VALUE研究における一次エンドポイントとその内訳(文献3より改変) |
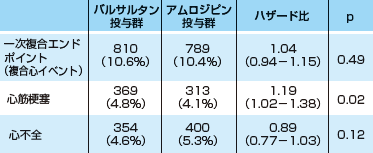 |
| 一次複合エンドポイントは両群間で差はないが,よく見るとそれを構成する心筋梗塞リスクはアムロジピン投与群で有意に低く,心不全リスクは統計学的に有意ではないが,バルサルタン投与群で低い傾向にある。 |
実際VALUE研究の仮説は,「脳卒中リスクは血圧に依存するので,バルサルタン160mgとアムロジピン10mgでは(血圧差がないと予想されるので)差はないが,心筋梗塞と心不全は達成血圧が同じでもバルサルタンでリスクが低い」だったのです。心不全にはこれが統計学的には有意ではないものの,ある程度当てはまりましたが,結局心筋梗塞に関してはこの仮説は証明できなかったことになります。このことについて,あくまで一次エンドポイントにこだわって差がないと考えるのは正しくないと思います。このように,検出力を考慮して複合エンドポイントを設定しても,薬剤のリスク減少作用がエンドポイントによって異なるのなら,その複合そのものが正当化されないことになります。
次回も複合エンドポイントの問題点を中心にお話しする予定です。
(つづく)
参考文献
1)Mochizuki S, et al, Jikei Heart Study group. Valsartan in a Japanese population with hypertension and other cardiovascular disease(Jikei Heart Study): A randomised, open-label, blinded endpoint morbidity-mortality study. Lancet. 2007; 369(9571): 1431-9.
2)Ferreira-González I, et al. Problems with use of composite end points in cardiovascular trials: Systematic review of randomised controlled trials. BMJ, 2007; 334(7597): 756-7.
3)Julius S, et al, The VALUE trial group. Outcomes in hypertensive patients at high cardiovascular risk treated with regimens based on valsartan or amlodipine: the VALUE randomised trial. Lancet. 2004; 363(9426): 2022-31.
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
-
医学界新聞プラス
[第1回]平坦な病変 (1)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.04.26
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
医学界新聞プラス
[第1回]バルーン閉塞下逆行性経静脈的塞栓術(BRTO)
『IVRマニュアル 第3版』より2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
