- 医学
子どもの自殺の動向と対策
日本では1 週間に約10人の小中高生が自殺している
寄稿 長沢 崇
2025.05.13 医学界新聞:第3573号より
増加傾向にある子どもの自殺
子どもの自殺が増加傾向にあり,深刻な社会問題となっている。自殺は原因・背景が多様かつ複合的で,複数の要因が連鎖して生じるとされるが,子どもの自殺の特徴として,衝動性が高いこと,原因・動機が不詳である場合が多いこと,特定した原因・動機としては家庭と学校の問題が多いこと,学校の休み明けに自殺者数が増加することなどが知られている。また自殺意図が明確でない,遺書がなく理由や背景の分析が難しい,両親の精神的健康の影響を受けるといった報告もある1)。コロナ禍では家庭環境の変化に伴う家庭内葛藤の増加や,学校環境の変化による居場所喪失との関連について言及された。また「群発自殺」に象徴されるように子どもは他者からの影響を受けやすく,旧来メディアの影響が指摘されているが,急速に普及するSNSなどソーシャルメディアの影響についても検証が必要と思われる。
厚労省,警察庁による「令和6年中における自殺の状況」2)の報告によれば,2024年中の自殺者数全体は2万320人と前年比で1517人減少し,1978年の統計開始以降2番目に少なかった。一方で小中高生の自殺者数は529人と前年比で16人増加しており,データが把握可能な1980年以降で過去最多の数値となっている。少子化が進む中での数値であり,比率を考慮するとより深刻な状況であることがわかる。属性別では小学生15人,中学生163人,高校生351人,性別で男性239人,女性290人であった。また,月別では9月が最も多く59人であった。2023年6月に「こどもの自殺対策緊急強化プラン」が取りまとめられ,国として自殺対策を強力に推進する方向となったが,残念ながら2024年は過去最多の小中高生が自殺しており,日本では1週間に約10人の小中高生が自殺していることになる。小中高生のうち男性は2019年,女性は2020年に自殺者数が急増したことが知られているが,その後女子中高生の自殺者増加傾向が顕著になったことは注目すべき問題である(図)2)。
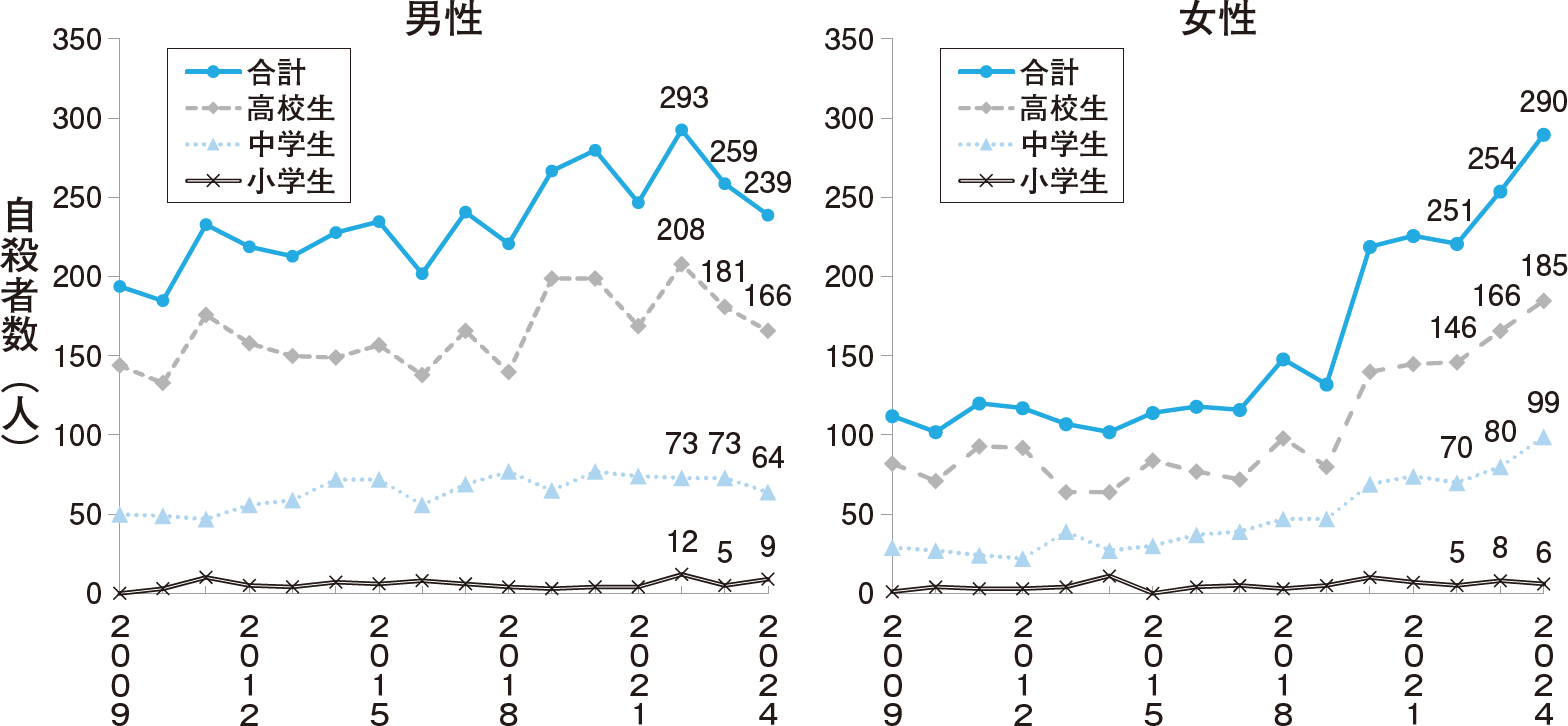
自殺の原因・動機と手段
警察庁の自殺統計原票では,自殺の原因・動機を「家庭問題」「健康問題」「経済・生活問題」「勤務問題」「交際問題」「学校問題」「その他」「不詳」に分類しているが,2024年の小中高生の自殺においては「学校問題」が272件と最も多く,次いで「健康問題」164件,「家庭問題」108件であった。「学校問題」の中では「学業不振」65件,「学友との不和(いじめ以外)」60件の順に多かった。なお小学生,中学生,高校生そして性別で分けると原因・動機の傾向は異なっている。
次に自殺の手段について述べる。東京都23区内において検案を行う東京都監察医務院の統計データベース「令和5年版統計表及び統計図表」3)によると,2022年の自殺1615件のうち10~14歳が11件,15~19歳が50件となっている。そのうち10~14歳の自殺手段は縊死4件,飛降3件,交通機関3件,焼身・熱傷1件であった。15~19歳においては,縊死30件,飛降11件,その他化学物質・有害物質3件,溺死3件,交通機関2件,催眠剤・向精神薬等1件であった。
大人1人ひとりができること
上述した通り小中高生の自殺者数増加は非常に危機的な問題であり,今後も要因分析や対策の効果検証を行いつつ,国全体で「こどもの自殺対策緊急強化プラン」の取り組みが推進されることが重要であ...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。

長沢 崇(ながさわ・たかし)氏 地方独立行政法人東京都立病院機構東京都立小児総合医療センター児童・思春期精神科 医長
2001年千葉大医学部卒。同年慶大医学部精神・神経科学教室入局。同大病院精神・神経科,立川病院精神神経科,駒木野病院を経て,17年より東京都立小児総合医療センター児童・思春期精神科に勤務。19年より現職。22年より同診療科責任者。日本児童青年精神医学会代議員。
いま話題の記事
-
新年号特集 認知症と共に生きる カラー解説
認知症と社会をめぐる歴史的変遷寄稿 2024.01.01
-
2024.01.01
-
寄稿 2023.05.29
-
新年号特集 認知症と共に生きる
認知症と共により良く生きていく対談・座談会 2024.01.01
-
新年号特集 認知症と共に生きる
認知症のためにデザインは何が可能か寄稿 2024.01.01
最新の記事
-
対談・座談会 2026.05.12
-
生涯を通じて女性のQOLを維持・向上する
産婦人科4本目の柱「女性医学」対談・座談会 2026.05.12
-
Sweet Memories
揺れながら進む,あなたの一歩に意味がある寄稿 2026.05.12
-
デジタル撮像とAIが切り拓く,細胞診の新たな地平
新田 尚氏(株式会社CYBO 代表取締役社長)に聞くインタビュー 2026.05.12
-
そのとき,研修医と指導医は何を考えているのか
麻酔科における「時間の流れ」と「思考の進め方」寄稿 2026.05.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
