ポストコロナ時代の外科医療
待機手術再開へ,医療者と患者を守る感染対策を
インタビュー 森 正樹
2020.08.03
【interview】
ポストコロナ時代の外科医療
待機手術再開へ,医療者と患者を守る感染対策を
森 正樹(九州大学大学院消化器・総合外科 教授/日本外科学会理事長)氏に聞く
新型コロナウイルス感染症(COVID-19)の感染拡大を受け,一部の地域では手術の大規模な中止や延期を余儀なくされた。本邦のパンデミック下で中止・延期された手術を今後行うには,パンデミック以前の手術実施体制をより一層強化する必要性が示唆されている1)。病院経営や医師の働き方改革に影響が出ることも予想される。
COVID-19によって日本の外科医療はどのような影響を受けているのか。日本外科学会は,コロナ禍でも手術を必要とする患者に対し,適切な外科医療を提供する方策を随時発出してきた。同学会理事長の森正樹氏に今後の課題と対策を聞いた。
 ――COVID-19のこれまでの影響を,外科医の立場から振り返りどう見ていますか。
――COVID-19のこれまでの影響を,外科医の立場から振り返りどう見ていますか。
森 待機手術の問題をはじめ,医師の働き方改革や病院収益の悪化など,さまざまな課題が投げ掛けられています。再流行の懸念もある中,各種問題の改善が急がれます。一方,医療の危機を国民が感じ取るなどマイナスばかりでない面もあったのではないでしょうか。
――国内に感染が広がった2月以降,院内感染や医療崩壊が懸念されました。外科医療はどのような課題に直面しましたか。
森 現場の外科医が,手術を延期すべきか否かの判断を迫られたことです。国内で感染例が報告された当初は,ウイルスの病態が不明で外科手術への影響がわからず,手探りでの対応でした。その後感染が拡大し,多くの医療機関で個人防護具(PPE)が不足し始め,患者安全の確保,医療者の曝露防止,院内感染対策優先の方針から,不急の手術を延期あるいは中止せざるを得なくなりました。
それでも,心筋梗塞のような生死に直結する緊急度の高い症例の手術を控えるわけにはいきません。それに,個々の患者の病態の違いや地域の感染動向,各医療機関の感染対策の状況も異なるため,不急の線引きを一律に行う難しさが浮き彫りになったのです。手術を決行するか延期すべきか,延期した際の代替治療をどうするかなど,症例ごとの難しい判断が現場の外科医に求められました。
手術延期・中止を迅速に判断するトリアージの目安を作成
――日本外科学会をはじめ外科系学会は4月1日,「新型コロナウイルス陽性および疑い患者に対する外科手術に関する提言」2)を共同で発出しました。作成段階で重視した点は何ですか。
森 手術にかかわる医療者を感染からいかに守るかです。どのような状況でも,必要な外科医療を適切に提供することが私たち外科医をはじめ外科医療にかかわる医療者の責務です。しかし,安全が守られなければ患者や社会に対し十分な外科医療を継続的に提供できません。そこで現場の混乱を最小限にすることを念頭に,感染対策を最優先事項に掲げて検討を進めました。
本提言は,最新の情報をタイムリーに出せるよう,情報を随時更新していく手法を取っています。感染状況が時々刻々と変わる中,迅速性を重視し改訂を重ねました。
――早くも4月10日に改訂版が公開されています。
森 現場から寄せられた意見を踏まえ,患者個々の状態に応じた判断ができるよう,疾病レベルを軽い順にA,B,Cの3段階で分類した外科手術のトリアージの目安を変更しました(表)。初版は具体的な手術名を挙げて判断の目安を示しましたが,作成委員が不急と考えた手術の中にも緊急性の高いものがあるとの指摘を受け,具体的な手術例の記載を削除しました。疾患の種類,進行度,患者状態によって一律に分類することは難しく,ケースバイケースの判断が必要とされるためです。
| 表 日本外科学会が作成した新型コロナウイルス感染症蔓延期における外科手術トリアージの目安(改訂版ver 2.4,2020年4月14日,文献2より改変)(クリックで拡大) |
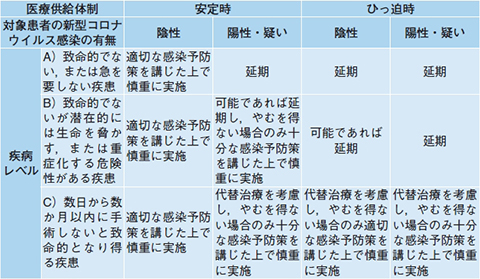 |
さらに,手術対象の患者がCOVID-19陽性か否かの際の対応がわかりやすいよう,「陰性」「陽性・疑い」の区分を追加し,医療供給体制の区分を加えて地域の流行状況に合わせた対応ができるよう工夫を重ねました。
――現場の外科医の判断を助ける内容だと思います。手術延期の判断で特に注意喚起した点は何ですか。
森 併存疾患の有無を考慮することです。例えば同じステージの癌手術でも,併存疾患の有無によって手術の延期が患者の生命予後に与える影響が異なります。代替治療の有効性や手術侵襲に対する反応はケースバイケースのため,術後合併症発生率もおのずと変わってきます。
手術の延期・中止の判断には,疾病の重篤度,緊急度の他,患者の容態などを総合的に考慮することがもちろん欠かせません。主治医を中心とした医療チームで協議し判断することが必要であり,患者の状態によっては疾病レベル判定が繰り返し必要になると強調しています。
感染蔓延期を想定したトリアージ表は,感染収束後も地域の感染動向に応じて参照できる内容です。ぜひ,今後も活用してほしいと思います。
不急の手術はあっても不要な手術はない
――緊急事態宣言が4月16日に全国に発出されたこともあり,多くの予定手術に影響を及ぼしたのではないでしょうか。第2波に向けて考えなければならない喫緊の課題は何ですか。
森 パンデミック以前の手術実施体制にいかに戻すかです。日本も参加した世界71か国,359病院を対象に行われた大規模調査1)によると,2020年3月下旬から12週の間に国内で行われる予定だった大腸,上部消化管/肝胆膵,泌尿器,頭頸部,婦人科,形成外科,整形外科,産科領域の手術のうち,全体の73%に相当する約140万件が中止・延期されたと推定されています。
――膨大な件数です。
森 驚くのはそれだけではありません。本来行われる予定だった手術を全て実施するために要する期間は,パンデミック以前の手術実施体制から20%強化した場合でも,この先45週間かかると試算されました1)。本調査の数字は精査する必要があるとはいえ,限られた時間でできるだけ多くの手術を行う現実に,私たち外科医は向き合わなければならないのです。
たとえ不急の手術はあっても,不要な手術はありません。これ以上の延期は,患者の生命予後にも影響を及ぼしかねないため,各医療施設における手術の再開が急がれます。
――再流行が懸念される中,日本外科学会は待機手術の本格的再開に関する提言3)を5月22日に発出しました。再開の判断で重視すべきは何ですか。
森 大きく3点あります。①各地域での新規感染者数の発生が最低2週間にわたり減少傾向を維持していること,②スタッフや感染対策のための医療資源が十分に確保されている,もしくは確保の見込みがあること,③各地域の医療行政との緊密な連携が保てていることです。
――COVID-19を念頭に置いて外科手術を行う際,留意点はありますか。
森 術後肺合併症です。COVID-19に感染した患者の術後経過の影響に関する研究成果4)によると,30日在院死亡率は23.8%(268/1128例)と高く,さらに肺合併症を起こした例の死亡率は38.0%(219/577例)と極めて高率だったと報告されています。
高い術後死亡率と無症候感染者の存在を考慮すると,COVID-19流行時期に全身麻酔下手術を行う場合,たとえ一度収束した時期であっても何らかの方法でCOVID-19感染を確認する必要があります。ただし,全症例にPCR検査を行うことができたとしても偽陰性率は約30%あるので,抗原検査などを含めた総合的な検査法の確立が早急に求められます。
手術再開に向け施設内統一基準を設ける
――この先ウイルスと共存しながら外科医療を進めていく上で,各施設が検討すべき対策は何でしょうか。
森 医療資源の確保です。一時期不足していたマスクやフェイスシールド,PPEを十分に確保した上で外科手術を再開すべきです。PPEを十分確保できないまま外科手術を再開することは,不完全な感染対策につながりかねません。次なる波に備えながら通常の医療を安全に行うためにも,PPEを十分確保することがこの先も重要になります。
――手術には多職種の協力も欠かせません。手術再開に向け,施設内の調整も必要ではないでしょうか。
森 手術患者は入院・外来部門も関係するため,病院の全部門を挙げた対応が望まれます。外科系各科や麻酔科に加え,看護部など多職種から構成される,手術実施を検討する委員会を院内に立ち上げ,再開に向けた施設内の統一基準を設けることが大切です。延期された手術を遅滞なく行うためにも,各診療科の手術の調整を担う委員会の役割は極めて重要な意味を持つと考えています。
――延期になった手術の実施には人的資源が不可欠です。医師の働き方改革の推進にも少なからず影響が出るのではないでしょうか。
森 パンデミック以後の外科医療と,働き方改革の両立は難しいのが現状です。感染が広がる中,最前線で奮闘したのは地域の保健所や,病床削減・規模縮小の対象とされている自治体病院などのスタッフです。大学病院も限られた人員で高度な手術を多数担っている。国民も,まさかあり得ないだろうと思っていた医療崩壊の危機を実感したはずです。
医師だけでなく多くの医療者がCOVID-19に立ち向かっている中,現状のシステムのまま働き方改革を進めることが果たして最良の選択なのか。今一度立ち止まって考えるべきではないでしょうか。今回の感染対応の経験を検証し,日本の医療制度に求められる改善策を再確認する機会につなげなければなりません。
――予定手術の大幅な減少は病院収益にも打撃を与えています。
森 再流行を想定すると早急な手当てが必要です。日本外科学会として正確な把握に至っていないものの,パンデミック対応による多大な支出と患者の受療減に伴う大幅な減収を,関係病院団体は見込んでいます。
特に,最前線で直接COVID-19診療に当たった病院や医療者に,相応の補償がなされるべきと考えています。もちろん,一般企業が活動自粛による経済的ダメージを受けているのも事実です。医療機関のみを対象とした補償ばかり求めることはできませんが,まずは目前に迫る「次なる波」への備えに対し,十分な支援を国にお願いしたいと考えています。
感染対策を自然災害と同様に位置付け,緊急時の備え充実を
――想定外のパンデミックに見舞われた中,学術団体としてさまざまな提言を迅速に発出した意義は大きかったのではないでしょうか。ポストコロナ時代を見据え,この先どのような取り組みを考えていますか。
森 従来の医療の常識を越えた今回のパンデミックについて,日本の対応を検証し教訓を将来に生かすことです。例えば外科のサブスペシャルティごとに,延期・中止となった手術が実際にどれくらいあり,手術の遅延や代替治療への変更によって亡くなった患者,もしくは生命には別条がなくても重大な併発症に苦しむ患者がどのくらい生じたかの実態調査を進めることです。さらに,地域の外科医不足を解消すべくICTを活用した遠隔手術の普及も加速させなければなりません。
――感染症は外科領域に留まらない,医学界の共通課題とも言えます。
森 日本医学会連合(会長=門田守人氏)が4月29日,首相と厚労相に緊急提言5)を提出しました。その中に盛り込まれた通り,新興感染症によるエピデミック・パンデミックが生じた際,学術団体が医療現場と連動して速やかに緊急対策を立案し,国会や内閣を通じて遅滞なく実行に移すための独立した国家機関の設立が,中長期的には強く望まれます。
自然災害やバイオテロへの備えと同様に感染対策を位置付け,各地域の大学病院や基幹病院における緊急時を想定した訓練の一部として感染対策を義務化することや,各地域の自治体・医師会・住民が三位一体となって感染症の啓発活動を推進することも必要でしょう。
日本人はかつて,戦争や自然災害,大規模な疾病による尽大な被害を受けた後もresilience(立ち直る力)を発揮してきた歴史があります。しかし,感染症に対しては立ち直るだけでなく,常日頃より「最悪の事態」を想定し準備する意識改革が,ポストコロナ時代を迎える今こそ医学界に求められているのではないでしょうか。医療者も患者さんも安心できる医療体制を再構築していかなければなりません。
(了)
◆参考文献・URL
1)Br J Surg. 2020[PMID:32395848]
2)日本外科学会.新型コロナウイルス陽性および疑い患者に対する外科手術に関する提言(改訂版).2020.
3)日本外科学会.新型コロナウイルス感染症パンデミックの収束に向けた外科医療の提供に関する提言.2020.
4)Lancet. 2020[PMID:32479829]
5)日本医学会連合.進行する医療崩壊をくい止めるために.2020.
 「常日頃より『最悪の事態』を想定して準備する意識改革が,ポストコロナ時代を迎える今こそ医学界に求められている」
「常日頃より『最悪の事態』を想定して準備する意識改革が,ポストコロナ時代を迎える今こそ医学界に求められている」
もり・まさき氏
1980年九大医学部卒後,同大第二外科入局。91年米ハーバード大留学。九大生体防御医学研究所教授,阪大大学院消化器外科教授を歴任し,2018年九大大学院消化器・総合外科教授に就任。日本医学会副会長,日本外科学会理事長,日本癌学会副理事長など役職多数。厚労省「医師の働き方改革の推進に関する検討会」構成員も務める。20年紫綬褒章を受章。
いま話題の記事
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
-
PT(プロトロンビン時間)―APTT(活性化部分トロンボプラスチン時間)(佐守友博)
連載 2011.10.10
-
連載 2010.09.06
最新の記事
-
医学界新聞プラス
[第1回]選ばれる時代
SNSで差をつけろ! 医療機関のための「新」広報戦略連載 2024.09.20
-
医学界新聞プラス
[第1回]Gen AIと最新ツールが拓く論文執筆の新時代
面倒なタスクは任せてしまえ! Gen AI時代のタイパ・コスパ論文執筆術連載 2024.09.13
-
取材記事 2024.09.12
-
寄稿 2024.09.10
-
対談・座談会 2024.09.10
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
