“誤診”はなくせるのか?
日本版ホスピタリストが挑む診断の質改善
対談・座談会 徳田 安春,加藤 良太朗,綿貫 聡
2020.03.02
【座談会】
“誤診”はなくせるのか?
| |

| |
|
臨床医として現場に立つ上で,診断に関するトラブルは嫌でもついてまわる。致死的疾患の診断遅延,患者への説明漏れ,検査結果の伝達ミス,誤った診断名を付ける,疾患の見逃し……。こうしたトラブルを防ぐことはできないのだろうか。
『「誤診」はなくせるのか?――実践知としての診断エラー学の世界』(医学書院)では,診断のトラブルを防ぐための方策が脳科学や行動経済学など学際的な視点で検討されている。本書のタイトル「“誤診”はなくせるのか」をテーマに,医療安全と診断エラー学の視点から徳田氏,加藤氏,綿貫氏が議論した。
綿貫 「“誤診”はなくならないのか」。がんの見落としなどが報道されるたびに上がる声です。ところがこの“誤診”という言葉は,どの立場から見るかによって意味がかなり違ってきます。
加藤 おっしゃる通りです。例えば,世間一般と医療界では“誤診”の認識が異なります。誤診にまつわる有名なエピソードですが,東大名誉教授の故・沖中重雄先生は,臨床診断と剖検の比較から自らの誤診率を14.2%と発表しました。そのときの新聞記事によると,「患者はその確率の高さに驚き,医師はその低さに驚いた」そうです。
徳田 世の中の多くの人は医療を完璧なものだと思っているためでしょう。医師の卵でさえ,医学は完全な学問,診断は必ず付くものだと思わされています。臨床実習が始まったばかりの医学部4年生に「診断が付かないケースがあるなんて驚いた」と言われ,むしろ私が驚いたことがあります。
加藤 医学教育に限らず受験勉強など,大学に行くまで答えが用意された環境でわれわれはずっと勉強します。このことも「医学は必ず正解に導かれるべき」との認識につながっているような気がします。
綿貫 診断の不確実性の共有が不十分なために,患者さんから見れば,「経過が悪ければ誤診」になりやすいのでしょう。では,医療者の視点では“誤診”という言葉をどのように用いているのでしょうか。米ニューヨーク州弁護士としての経験もお持ちの加藤先生,お願いします。
加藤 世間的にいう“誤診”は,標準的な医療,あるいは期待される医療が提供されなかったものとして理解されることが多いと思います。つまり主観的なのです。これに対して医療者にとっての誤診とは,沖中先生が指摘したような臨床診断と実際の診断,あるいは病理解剖の結果が異なるという客観的な事実です。過誤の有無とは無関係です。
徳田 誤診に関連して,うまく診断できなかった事例を検討する診断エラー学では,診断エラーを「患者の健康問題について正確で適時な解釈がなされないこと,もしくは,その説明が患者になされないこと」と2015年に定義しました1)。医療者がカルテに診断を書き残せばよいのではなく,患者への説明が一層求められています。
診断はゴールではなくプロセス
綿貫 言葉の整理ができたところで,今回のテーマ「“誤診”はなくせるのか」について考えていきましょう。
加藤 その問いには,「“誤診”はなくすべき」という前提がありますが,果たしてそうでしょうか。私は,客観的な事実に基づく誤診については,近年の医学の目覚ましい進歩を見ても,なくせる日が来ると考えます。ただ,何事も対価を伴います。診断の精度を上げることを必ずしも望まない患者もいます。例えば高齢の患者さんに「恐らくがんがあるので,検査して診断しましょう」と伝えても「概ねがんだと思われて,ステージも進行しているなら何もしなくてよい」と言う人がいます。侵襲的な検査を繰り返してでも正確な診断を求める人も中にはいるでしょうけれど,科学的に正しい診断を全員に付ける必要はないのかもしれません。
綿貫 診断はゴールではなく,治療方針決定につなげるためのプロセスです。方針が結局変わらないのであれば,どこまで検査をして診断を付けるかは,患者さんと話をして折り合いを付けるべきです。
もう一方の,医療過誤のニュアンスに近い誤診については裁判につながる恐れがあります。この誤診はなくなることが望ましいですね。
加藤 ごもっともです。世間的にいう医療過誤のような“誤診”は当然なくすべきです。ところがこちらの“誤診”はなくならないかもしれません。人間は必ずエラーを起こしますから。
徳田 そうですね。SMDM(Society for Medical Decision Making)という医療判断の数理的評価を試みる学会の中で,医療判断は計算通りにいかないと指摘する人が2012年ごろから出てきました。そうした流れの中で,当初は部会として設立された国際診断エラー会議(Diagnostic Error in Medicine International Conference)の中心人物らがまとめた書籍『Diagnosis:Interpreting the Shadows』(CRCプレス,邦訳『「誤診」はなくせるのか?』)では,「診断は確実なものではなく,我々の理解とスキルも完全ではない」と記されています。
加藤 だからこそ私は,「『誤診はなくせない』と思わないと誤診をなくせない」と思うのです。「間違えた人が悪い」,「診断は誤らないものだ」との認識では,真に“誤診”をなくすための取り組みにつながりません。
徳田 M&Mカンファレンスを開いても犯人探しの場になっている現状もありますね。
加藤 はい。ですから発想を転換して,誤診はなくならないからこそ,少しでも減らすために自由に意見を交わし,診断精度の向上や標準的な医療を担保できるシステム作りにつなげるべきなのです。
綿貫 “誤診”をなくすことが厳しい現状の中で診断の質をどう改善していくか。腰を据えて取り組むべき課題だと強く思います。
自身の診断特性を言葉で振り返る
綿貫 私たちはどのようにすれば,“誤診”を減らしていけるでしょうか。近年興隆を見せる診断エラー学では,うまく診断できなかった事例を分析し,診断に影響を及ぼす要因と診断力向上のための対策が検討されています。診断エラー学の視点から徳田先生が考える方策を教えてください。
徳田 自身の診療の振り返りが大切です。そのためには患者さんのフォローアップが必要です。例えば軽症の市中肺炎と診断して経口抗菌薬を処方。3日後に予約を取っていたのに来なかった。No showです。そしたら心配じゃないですか。
加藤 来なかったのか,来られなかったのかわかりませんからね。
徳田 そうしたとき,患者さんに電話をかけてでも患者のアウトカムを把握することが有効です。アウトカムを未知のまま残さずに,自身の診療に対するフィードバックを行うべきです。
綿貫 電話回診によって診断を含めた方針を再考する機会が得られ2),診断の質改善につながるでしょう。診療報酬にも計上できる利点があります。
徳田 そうして把握した患者さんの経過から,自身の診療をcalibration(較正)します。医師が行うべきfeedback sanctionです(図)。よい経過をたどっていたら自分の臨床判断は適切だったと,同様のケースを見る際の指針になります。逆に好ましくない経過であればre-calibrationできます。Re-calibrationは自分自身の診療の反省であり,見直しです。オスラー先生の言葉でいうと道徳的壊死の切除(moral necropsy)。診療におけるエラーを起こした認知の誤りを特定して切除すべき,という比喩的表現です。オスラー先生は誤診を道徳的壊死と見なしていたのです。
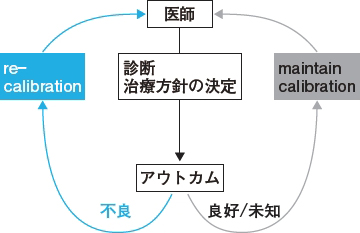 |
| 図 医師が行うべきfeedback sanction(文献3より改変) |
| 患者アウトカムを把握し,よい経過をたどった症例は同様のケースを見る際の指針にする。反対に好ましくない経過をたどった場合は診療の反省と見直しを行う。このように自身の診療をcalibrationすることで次の診療を改善する。 |
綿貫 本紙「ケースでわかる診断エラー学」の連載では,cognitive autopsyという原因結果分析手法を紹介しました(第5回・3322号)。診断にトラブルが発生したと思われる段階で個人レベルの振り返りを行い,意味あるフィードバックを得ることが目的です。個人で行えるため,M&Mカンファレンスほど大々的に振り返る必要がないケースにも有効です。Cognitive autopsyでは陥ったピットフォールを表現する言葉として認知バイアスに言及しています。言葉を知っているからこそ,その概念を認識して自省できます。
例として『「誤診」はなくせるのか?』内のアセチルサリチル酸の空き瓶を持って救急外来に来院した患者のケース(p.108)を検討しましょう。患者が「全ての錠剤を飲んだ」と伝えてきたため,サリチル酸中毒だとすぐに診断してしまいそうになる事例です。診断が早期閉鎖し,三環系抗うつ薬中毒の可能性が排除されてしまったと指摘されています。
徳田 サリチル酸中毒と異なる症状を無視してしまう確証バイアス(confirmation bias)も起こりやすい状態です。認知バイアスによるピットフォールに陥らないためには,認知バイアスの存在を知ることが効果的だと言われます。認知バイアスを減らすためにはメタ認知が重要だと理解できます。自身が陥りやすい認知バイアスを自覚できれば,表のような対策を講じて予防できます。
| 表 医学において,認知バイアス/感情バイアスを軽減し得る戦略(文献4より一部改変)(クリックで拡大) |
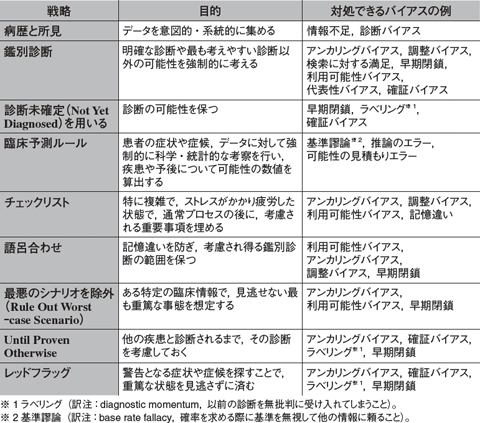 |
ただ問題は,認知バイアスの重要性を知る人がまだ少ないことです。日本の医学教育には未導入です。研修医対象にわれわれが行った調査では,認知バイアス等の診断エラー関連知識を有する研修医は米国に比べて少ないとの結果を得ました5)。
加藤 米国でも内科の専門医認定試験にやっと入るようになった段階です。
徳田 日本の医学教育への導入に期待したいです。診断を振り返るには,認知バイアスや医療チームとしての協働方法など,診断のプロセス全体を評価できるようにならなければなりません。国際診断エラー会議では,医師以外に認知心理学やITの専門家,コメディカル,患者団体など,さまざまな立場の人が加わって議論を深めていることからも明らかです。
綿貫 おっしゃる通り,問題のある1点だけを見て,そこへの対処法を考えるのでは不十分です。診断エラーは「点」で起こるものではなく,時系列に沿った医療の線の上で多くのステークホルダーがかかわる複合要因で発生するものです。ところが“誤診”は,診断という「点」で誤った医師の問題だととらえられやすい単語だと感じます。
徳田 そうですね。裁判で「A医師が腹痛患者の腹部CTを撮らなかった」と医師の責任を問う判決が話題になれば,「腹痛→CT」の図式からはみ出た医師を探しがちです。しかし精査すると本質的な原因が別のところに見つかるものです。「確定診断に至るために腹部CT撮影を要する疾患が鑑別診断に含まれていなかった。それは注意深い問診と診察を行わなかったからだと考えられる」などと事例を分析すべきです。
綿貫 診断エラー学研究の先駆者Hardeep Singh氏(米ベイラー大)は,診断過程に問題があると判断した場合は別のレビュアーを立て,診断に至るまでのコンテクストを追加収集してから最終的な評価を下すべきだと述べています6)。“誤診”を減らすことをめざす私たちの取り組みに対する重大なサジェスチョンになります。
基本に返ってhistory・physical
加藤 この座談会を前に“誤診”の判例をレビューしたのですが,標準的な医療が提供されたか否かを判断する際に,裁判官は施設の事情を酌んでいると気付きました。例えば施設によっては,CT等の高度な機器による検査を適時に行えない可能性がありますよね。そうした施設でCTを撮らなかったことに対して非は認められません。一方,問診と身体診察を行えない施設はありませんから,これを怠ると不適切な対応だったと見なされます。
綿貫 病歴と身体診察という診療の基本に忠実になるべきなのですね。加えて加藤先生が文献7で指摘したように,問診と身体診察を行った記録をきちんとカルテに残すことも大事です。カルテに記載されていないことを「行った」と言っても信じてもらえません。
加藤 公的文書として残す必要性に加え,医療の質向上の点でも重要です。カルテ記載がないことで再来院時に前回の情報とつなげられなくなり,一連の診断の流れが途切れてしまいます。
綿貫 個々の医師がカルテに記録を残す重要性を改めて認識するとともに,部署の管理者はカルテがきちんと書かれたかを監督する責務があります。当院の救急外来では事後に全例のカルテレビューを行うようになりました。
徳田 ただ注意したいのが,行っていない身体診察をカルテに書く人がいることです8)。また,身体診察の質が低いという課題もあります。例えば米国の医学生と研修医では,過剰心音と心雑音の聴診スキルがほとんど変わらないとのデータがあります9)。認知バイアスにいくら気を付けて診察しても,身体診察がままならなければ診断の質は上がりません。
綿貫 連載第11回(3347号)での話題ですが,著しい発展を遂げる医療情報技術(health information technology:HIT)やAIによって診断の質の課題を改善できると思われますか? 使いようによっては有効でしょうが,逆に医師の診断スキル低下を招く可能性も否定できないと危惧します。例えば,病歴や身体所見からAIが診断仮説を複数提示するツールが既に出てきました。これに慣れてしまっては,自ら仮説を立てる力は衰えそうです。
加藤 医師の役割の変化と考えることもできると思います。例えば問診をAIに任せられるなら,空いた時間を身体診察や患者さんと治療について話し合う時間に充てる。診断の候補を挙げるのではなく,再評価に重点を置く。役割が変わることは必ずしも悪いことではないと思います。
徳田 ただしAIが診断をサポートしてくれるようになっても,診断に至るためのシグナルを入力し,最終的に判断するのは医師の役割のままでしょう。ショットガン的に検査だけしたところで,むしろミスリードにつながります。Garbage in,garbage outなので,重要なシグナルを選び取ってこそ正しい診断につながります10)。Hypothesis-driven examination,つまり診断仮説に基づいた身体診察と検査の実施という診療の基本が変わらず重要なのです。不十分な身体診察から所見を見いだすことはできませんから,身体診察の習熟は依然大切でしょう。
加藤 診断をAIに任せようという動きは,もしかすると問診や身体診察に苦手意識を持つ医師が多いからなのでしょうか。問診をじっくり習う機会がなく,身体診察の経験も不十分という課題を臨床現場で感じます。よく聞く心雑音でも,研修医は「初めて聞いた!」と喜びますよね。
徳田 身体診察は上達しないとなかなか好きになれません。そこにテクノロジーが活路を見いだすと思います。
加藤 最近の医学部には,心臓や肺の音など,いろいろな音を聞けるシミュレーターがありますものね。こうした機器で教育を受ける今の医学生の身体診察能力のほうが研修医より優れている,なんてこともあり得ます。身体診察を好きになって,患者との触れ合いを大事にする医師が増え,AIなどは医師がやりがいを感じる業務ではなく,人間が不得意とするところで活躍するようになるといいなと思います。
綿貫 電子カルテと連携したリマインド機能など,大変有効なツールも数多くあります。HITやAIを診療の補助として,病歴聴取の効率化や身体診察能力の向上などに上手に活用し,診断の質改善をめざしたいですね。
“誤診”をなくすのは誰だ
綿貫 “誤診”が世の中で起きている中,認知心理学や行動経済学などの発展により問題の分類が行われ,かつテクノロジーの発展が著しい時代になりました。誤診を減らしていくという課題に向き合う術を私たちはようやく持ち始めたのだと思います。
加藤 ところがこの「“誤診”はなくせるのか」という問いには主語がありませんよね。じゃあ誰がやるのか。せっかく診断エラー学などを勉強して院内の課題を発見しても,先導する人があやふやですと改善する動きが立ち消えてしまいます。
綿貫 課題の解決には覚悟を持ってコミットしなければなりません。そのためには時間や労力を割くだけでなく,リーダーシップが求められます。
加藤 それからオーナーシップも必要です。医療現場でも会議室でも,目前の問題を外野として非難するのではなく,自分の仕事として責任持って解決する当事者意識のことです。日本は主語を省略する文化にありますが,ここははっきりと「医師が」「医療界が」“誤診”を減らしていくと宣言しないといけません。
徳田 診断の質改善に責任を持って取り組むのに,ホスピタリストが適した立場にあるのではないでしょうか。診断の不確実性に強く向き合い,臨床推論を黙々と勉強してきた医師が,その裏返しの診断の質に関心を持つことはいわば必然です。
綿貫 ホスピタリストは「病院を治す医師」でもあるそうです。診断の質改善や患者安全までをホスピタリストの領域として取り上げる潮流が米国で出てきていました。私たち日本版ホスピタリストもそうした気概を持って,診断の質改善を進めていきたいですね。
徳田 そのためには国を挙げた後押しがあるといいなと思います。医療安全部門や感染制御部門のように,診断の質改善にリーダーシップとオーナーシップの権限を持つ部門・持つ人へ診療報酬が付くことを期待したいです。
綿貫 座談会では紹介しきれなかった,“誤診”を減らすための英知が『「誤診」はなくせるのか?』にはたくさん書かれています。この座談会が,そしてこの本が何らかの形で皆さんの“誤診”をなくす取り組みの一助になれば幸いです。
(了)
◆参考文献
1)Balogh EP, et al. Improving Diagnosis in Health Care. National Academies Press;2015.
2)Acad Emerg Med. 1997[PMID:9408431]
3)Acad Emerg Med. 2000[PMID:11073471]
4)綿貫聡,徳田安春(監訳).「誤診」はなくせるのか?――実践知としての診断エラー学の世界.医学書院;2019.
5)J Gen Intern Med. 2018[PMID:29256086]
6)Diagnosis (Berl). 2019[PMID:31287795]
7)加藤良太朗.誤診と医療過誤訴訟.診断エラーに立ち向かうには.カイ書林;2019:76-83.
8)JAMA Netw Open. 2019[PMID:31532513]
9)Ann Intern Med. 1993[PMID:8498764]
10)J Hosp Med. 2009[PMID:19388072]
とくだ・やすはる氏
1988年琉球大卒。沖縄県立中部病院,聖路加国際病院,水戸協同病院,地域医療機能推進機構本部顧問などを経て,2017年より現職。米国で研究が進む「診断エラー学」にいち早く着目し,日本への紹介に尽力している。監訳書に『「誤診」はなくせるのか?』,『サパイラ 身体診察のアートとサイエンス』(いずれも医学書院)など。
かとう・りょうたろう氏
1999年東大卒。帝京大市原病院(当時)麻酔科,米ワシントン大医学部内科,同大ロースクール,米セントルイス退役軍人病院内科,米ピッツバーグ大集中治療科などを経て,2019年より現職。ニューヨーク州弁護士。ホスピタリストとして総合診療,医療安全に従事。監訳書に『ワシントンマニュアル――患者安全と医療の質改善』(MEDSi)など。
わたぬき・さとし氏
2006年慈恵医大卒。12年より都立多摩総合医療センターにて,救急診療科,総合内科,リウマチ膠原病科を兼務。16年より現職。うまく診断できなかった事例における診断プロセス改善を啓発する活動を多数行っている。監訳書に『「誤診」はなくせるのか?』(医学書院),編著に『診断エラーに立ち向かうには』(カイ書林)がある。
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
-
医学界新聞プラス
[第1回]平坦な病変 (1)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.04.26
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
医学界新聞プラス
[第1回]バルーン閉塞下逆行性経静脈的塞栓術(BRTO)
『IVRマニュアル 第3版』より2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
