FAQ 緩和ケアのエビデンス(白土明美)
寄稿
2016.04.25
【FAQ】
患者や医療者のFAQ(Frequently Asked Questions;頻繁に尋ねられる質問)に,その領域のエキスパートが答えます。
今回のテーマ
緩和ケアのエビデンス
【今回の回答者】白土 明美(聖隷三方原病院緩和ケアチーム・医師)
緩和ケアというと,エビデンスとは程遠い領域のように思われるかもしれませんが,世界各国から次々と新しいエビデンスが生まれています。緩和ケアの「こんなとき,どうしたら良いの?」に答えるヒントになるかもしれません。
■FAQ1
がんの終末期でだんだんと衰弱が進み,食事がほとんど取れなくなってきた患者。1日1000 mLの輸液が行われていましたが,最近むくみがひどくなってきたために輸液量が500 mL/日に減量されました。輸液を減らすことで患者がさらに衰弱してしまうことにはならないのでしょうか?
終末期のがん患者では,胸水・腹水や浮腫といった体液貯留傾向が出現する患者が増えてきます。近年,輸液量とがん終末期の身体症状の関係,さらに予後への影響についてもわかってきています。胸腹水,浮腫については,終末期に1000 mL/日以上の輸液を行うと悪化します1)。さらに終末期の輸液量が1000 mL/日でも100 mL/日でも,脱水に関連した身体症状(倦怠感,眠気,幻覚,ミオクローヌス)には差がないこと,そして両者の生命予後にも差がないことが明らかにされました2)。つまり,終末期(予後1か月程度と予測する場合)に輸液量を減量しても予後は短くならない,脱水の症状は輸液をしても改善しないということがわかります。
このようなエビデンスがあっても,終末期の輸液は一律に中止する,という結論にならないのは,輸液に対する患者や家族の思いはさまざまであり,輸液の持つ意味が医学的治療の側面だけではないからです。輸液は最低限の治療だととらえている患者・家族に,輸液のデメリットを強調して中止したとしても,「最期に点滴もしてもらえなかった」という後悔を残してしまいます。終末期の輸液量について考えるときには,患者の予後や身体状況とともに,患者・家族の意向,価値観を考慮に入れて,個別に対応する必要があります。
Answer…予後数週単位の場合は輸液の有無が予後に影響することはない。胸腹水・浮腫は輸液により悪化するが,脱水による症状には,良くも悪くも関係しない。ただし輸液が患者・家族に対して持つ意味はさまざまなので,個別の対応が望まれる。
■FAQ2
肺がんの骨転移による疼痛に対して,モルヒネ30 mg/日を内服している患者なのですが,ほぼ毎日2~3回レスキューを使用しています。レスキューをできるだけ使わなくて済むように,ベースアップした方が良いのでしょうか?
ベースのオピオイドの増量を考えるとき,何をもって増量の判断をしたら良いのでしょうか? まず考えなければならないことは,持続痛がまだコントロールされていないのか,突出痛があるのか,ということです。持続痛のコントロールが不十分な場合,つまり1日を通して同じような痛みが残っている場合はベースアップする必要があります。突出痛とは,持続痛が適切にコントロールされている患者に一過性に痛みが増強することを言います。例えば体動に伴う骨転移痛の増強は代表的な突出痛で,安静時の痛みはコントロールされていても,動くと痛みが増強します。このような突出痛にベースアップで対応すると,安静時には痛みはないわけですからオピオイドが過量となり,眠気が強まるといった副作用が出現する可能性があります。したがって,突出痛に合わせてうまくレスキューで対応することが必要です。オピオイドを使用している患者の約半数は,突出痛を経験しています3)。レスキューは使用しないほうが良いのではなく,上手に使用することが必要なのです。
また,突出痛と間違えられやすいのですが「薬の切れ際の痛み」といって,定期的なオピオイドを内服する時間帯に,鎮痛薬の血中濃度が低下して痛みが増強することがあります。この場合はベースアップや,内服回数を分2から分3にするなどの方法で対応します。同じ1日2~3回レスキューを使用するという状況でも,持続痛なのか,突出痛なのか,また薬の切れ際の痛みなのかで対応は異なりますから,これらをしっかり評価してベースのオピオイド量の調整をすることが必要です。
Answer…持続痛がコントロールされていないのか,突出痛なのか,薬の切れ際の痛みなのかを判断する。突出痛はゼロにすることが目標ではなく,レスキューをうまく使用して対応する。
■FAQ3
終末期がん患者の苦痛症状がどうしても緩和されないときに,「鎮静」を行うことがあります。時々患者の家族から「薬で眠らせるということは,寿命が短くなるということですか?」と聞かれ返答に困るのですが,「鎮静」を行うことは,実際に患者の寿命を短くしているのでしょうか。家族にどのように説明すれば良いですか?
終末期がん患者の一部には,あらゆる手を尽くしても緩和することができない難治性の苦痛症状を伴う場合があります。このような場合に,患者の苦痛緩和を目的として患者の意識を低下させる薬剤を投与することを「鎮静」と呼びます。
「鎮静は予後を縮めるのではないか?」という疑問に対し,世界各国で研究が積み重ねられ,鎮静を受けた患者と受けなかった患者の生命予後には差がないという結果が示されています。国内の大規模な前向き観察研究4)でも,鎮静を受けた患者と受けなかった患者の生命予後(研究への登録から死亡までの日数)は,前者が27日,後者が26日と予後に差はありませんでした(図)。さらに,患者の年齢や性別,PS,輸液量といった生命予後に影響しそうな患者背景を考慮した上で比較しても,やはり生命予後に差はなかった,という結果が報告されています。
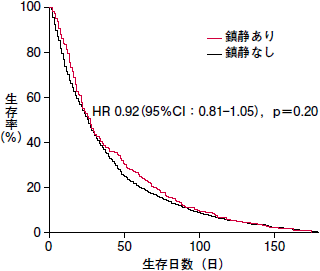 |
| 図 鎮静の有無と生命予後の関係(文献4より) |
このことからも,「苦痛緩和のための鎮静で寿命が縮まることはない」とはっきり言えます。家族の心の中に「このために寿命を縮めてしまうのではないか」という思いがあれば,後々「あのとき鎮静を行わなかったらもう少し長く生きていたかもしれない」という後悔につながるかもしれません。そうならないためにも,医療者が自信を持って説明することが重要です。
ただ,いくら「寿命は縮まりません」と言われても,家族にとっては大切な患者との別れが迫っているつらい局面であることには変わりありません。実際に終末期に鎮静を受けた患者の家族の半数は,「患者と話ができなくなることがつらかった」と感じています5)。鎮静についての話し合いを持つ場合は,このような家族の気持ちに寄り添った,丁寧なコミュニケーションの中で正しい情報を伝えることが求められます。
Answer…鎮静で寿命は縮まらないことを自信を持って説明する。家族と鎮静に関する話し合いを持つ場合は,患者との別れが迫っているつらさ,患者と話ができなくなることのつらさに配慮が必要である。
■もう一言
緩和ケアにおけるエビデンスは,その通りに行っていれば正解というものではありません。基本的なこととしてエビデンスを知った上で,個々の患者背景や患者・家族の価値観,希望を十分に考慮に入れて,個別に治療やケアを組み立てることが大切です。
参考文献・URL
1)Ann Oncol. 2005[PMID:15684225]
2)J Clin Oncol. 2013[PMID:23169523]
3)J Pain Symptom Manage. 2014[PMID:23796584]
4)Lancet Oncol. 2016[PMID:26610854]
5)J Pain Symptom Manage. 2004[PMID:15645586]
白土 明美
2002年宮崎医大医学部卒。治療期における化学療法中止のコミュニケーションや,終末期の見極め・ケアへの悩みから「緩和を学びたい」という思いに至り,08年聖隷三方原病院ホスピス科,10年宮崎大病院緩和ケアチームを経て,13年より現職。日本緩和医療学会緩和医療専門医。
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
-
医学界新聞プラス
[第1回]平坦な病変 (1)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.04.26
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
医学界新聞プラス
[第1回]バルーン閉塞下逆行性経静脈的塞栓術(BRTO)
『IVRマニュアル 第3版』より2024.04.26
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
