疫学を感染予防の“共通言語”に(吉田眞紀子,堀成美)
対談・座談会
2015.10.19
【対談】
疫学を感染予防の“共通言語”に多職種・地域の連携をリードする感染症疫学者の役割を考える
堀 成美氏(国立国際医療研究センター 国際感染症センター 感染症対策専門職)
吉田 眞紀子氏(東北大学病院検査部/同大大学院内科病態学講座 感染制御・検査診断学分野 助教)
感染症は,エボラ出血熱やMERSのように国境を越えて広がる病原体から,食中毒のように,限られた施設内で起こるものまで多種多様であり,医療者は常に感染症に対する危機管理が求められる。では,正確な予防,迅速な対策へとつなげるにはどのような知識や訓練が必要か。国立感染症研究所実地疫学専門家養成コース「FETP-J;Field Epidemiology Training Program Japan」(MEMO)の研修生が中心となって執筆した『感染症疫学ハンドブック』(医学書院)で編者を務めた,薬剤師の吉田眞紀子氏と看護師の堀成美氏の2人が,「疫学を共通言語に」というメッセージと共に,多職種や地域に必要とされる感染予防のノウハウについて語った。
堀 今年5月,韓国の病院内でMERSの集団感染が発生しました。私がMERSの動向を注視する中で感じたのは,メディアが感染症の問題を正確に伝えていなかったことです。
吉田 堀さんはTwitterで情報発信を続けていましたね。私はその情報を常に追い掛けていました。誤解を生まないよう簡潔に書くのは難しかったと思いますが,誰もが見られる媒体で,冷静な視点で状況をとらえた発信をされていたため,非常に役立ちました。
MERSで見えた誤解と課題
堀 MERSが話題になって以降,SNS(Social Networking Service)などの情報を見ていて驚いたのは,MERSがあたかも韓国全土に広がっているかのように受け止めている人がたくさんいたことです。中には医療者と思われる方が「韓国でMERSパンデミック」と発信していた。
吉田 正しくは「院内のアウトブレイク」ですね。
堀 そうなのです。今回はあくまで,数か所の病院の中でアウトブレイクしていた院内感染の事案であり,そもそも地域には流行していなかった。ということは,「パンデミック」の発信者は,感染症の情報を誤読していたことになります。疫学の知識を持ち合わせず,メディアの情報だけをうのみにしていたからでしょう。
吉田 感染症の流行となると,メディアはどうしても危機感をあおるような表現をする傾向があります。
堀 だからこそ医療者には,正確な理解と情報発信が求められるのです。「本当に韓国はMERSパンデミックなの?」と思ったら,まずは日々の数字の推移を見ればよかった。私は,韓国保健福祉省発表の数字を追っていました。MERSに限らず,感染症の正しい数字を把握できないと,状況を見誤るだけでなく,誤った理解に基づき間違った対策プランが立ってしまい,より大きな問題につながる危険があるのです。
吉田 情報をただやみくもに発信するだけでは,死亡率などの数字だけが独り歩きして不安をあおり,本来伝えるべきメッセージが伝わらなくなってしまいます。まずはデータを“情報”に変換し,状況を“見える化”する。さらに分析を加え対策まで考える。感染症の理解には,この一連の作業を行う疫学者の役割が大切だとMERS問題であらためて認識しました。
堀 まさにそれが疫学者の使命です。今後も起こり得る感染症の問題をどう理解し対処するか。その中で疫学というツールは,さまざまな職種が同じステージで理解し合える“共通言語”になるのです。
感染症対策に学問のスタンダードを
堀 日本の感染症対策の経緯を振り返ると,感染症対策の問題に一石を投じたのが1990年に富家恵海子さんが書かれた『院内感染』(河出書房新社)でした。手術に成功した夫を,MRSA(メチシリン耐性黄色ブドウ球菌)感染によって突然失った富家さんがその経過を克明にまとめた本書は,社会的な問題提起となりました。
吉田 本書を契機に,厚生省(当時)から,院内に感染対策委員会を設置するよう通達が出たり(1991年),院内感染防止対策に保険診療点数が加算されたりするなど(1996年),行政主導で院内感染対策が進みました。
堀 その後,日本の感染症対策,特に院内の対策は格段に進んだと思います。今では,MRSAなどの感染症が施設内でアウトブレイクした際の対処法は,多くの病院が当たり前のように理解する時代となりました。それ以前の感染症対策は手探り状態で,さまざまな試みがなされました。本当に必要か否かを説明できる人は少なく,根拠を持って書かれた日本語の書籍もないような時代でした。
吉田 一生懸命取り組んでいても,果たしてそれが正しいのかもわからない,学問としてのスタンダードがない時代が長らく続いたわけです。
疫学者が,多職種や地域を束ねリードする
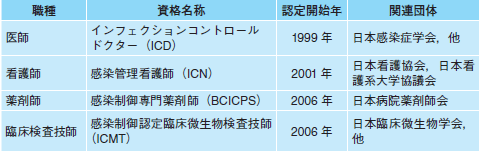
堀 1990年代末から2000年代にかけて,米国で疫学を学んだ人たちが感染症対策のリーダーとなって,全国各地で勉強会などを行うようになりました。同時期,感染症対策を専門とする医療職の養成も進み,今日まで多くの人材が輩出されています(表)。
| 表 感染症対策関連の専門資格 |
 |
吉田 感染管理を専門に学んだ人が院内に配置され,院内感染対策委員会(Infection Control Committee;ICC)や感染対策チーム(Infection Control Team;ICT)といった多職種からなるチームも組織されていきましたね。感染症が起こってから対処する「感染症対策」から予防を念頭に置いた「感染管理」へと,日本の医療環境はさらに一歩進んだのだと思います。
堀 チームが作られた意義は大いにありました。しかし,「感染対策委員会」の名の下に多職種が集まっても,「患者さんを守る」「地域を守る」というコンセプトを掲げたとき,果たして多職種が問題意識を共有できているのだろうか,という新たな課題が浮かび上がったように思います。
吉田 確かに多職種のエキスパートが集まったが故に,誰が何から手をつければよいか,スムーズな判断ができない状況も顕在化したのではないでしょうか。その理由の一つが,多職種で共通理解するすべがなかった,つまり「疫学の視点で全体像を把握する」という考え方が1本通っていなかったからではないかと思うのです。
私は感染症疫学の実践を学びたいと思い,2004年に渡米し1000床規模の病院で研修を受けました。米国の大規模な病院では,既に感染管理の部門が独立してあり,専従の医師・看護師がいました。さらに驚いたのは,病院疫学者(Hospital Epidemiologist)と呼ばれる人が配置されていたことです。病院疫学者は,感染症医(Infectious disease physician)ならなれるというものではなく,修士課程で1-2年間,系統立った疫学の教育を受けた人が病院全体の感染症対策のマネジメントに携わるのです。「これは日本にはいない存在だ。対策の根幹にかかわる仕組みだ」と思い知らされました。
堀 その後ですね,私と吉田さんが出会ったのは。2007年から2年間,FETP-Jで共に学びました。感染予防の専門家を育成するプログラムによって,米国では既にスタンダードとなっていた感染予防のための疫学の知識・手法を学び,「私たちはこれで本当に感染症対策のチームのメンバーになれるのだ」と実感したものです。
吉田 ええ,真に多職種が連携するために必要なノウハウとしての疫学,つまり,実地疫学を学びました。
堀 “共通言語”としての疫学は,多職種連携や地域連携においてもますます重要であり,今後FETP-Jの修了生を中心に疫学を伝えていくネットワークが広がることが期待されます。
地域の感染予防にも疫学を介した連携が必要
堀 これまで医療者は,感染症の流行をいかにコントロールするかの努力を続けてきました。では感染症対策の次のステップは何か。それは,地域で感染予防の体制づくりに取り組むことだと思うのです。
吉田 同感です。私が病院薬剤師として勤めていた2000年代前半ころまでは,地域の他施設の状況というと,見えない,わからない部分ばかりでした。今でこそ,地域連携が推進され,他施設の状況が少しずつ見えるようになってきましたが,感染予防の体制づくりという観点では,より密接な連携が必要になると思うのです。
堀 それには病院や高齢者施設だけでなく,診療所などの小規模施設や,県や市,保健所の公衆衛生の担当者など,地域全体で感染予防にかかわらなければなりません。その点,サーベイランスシステムが整備されたことは大きな成果でした。
吉田 地域を包括的に見られることで,感染症のリスクを他施設と比較でき,今では地域の広い範囲の特徴もわかるようになりましたね。
堀 ただ,地域の中小病院や高齢者施設には感染管理の人材が少ない現状があり,サーベイランスの特徴を理解し利用するにまで至っていないケースもあるのではないでしょうか。そうかといって日本中の病院にICNや疫学者を配置するのは,現実的ではありません。米国ですら小規模の施設には感染管理の専門家はいませんから。
吉田 地域連携を促進するため,2012年の診療報酬改定から感染症対策推進を目的に「感染防止対策加算」が設けられ,いわゆる「地域連携加算」が始まりました。「加算1」の要件を満たす医療機関は,「加算2」の要件の医療機関から感染防止について相談を受けることが加算の要件に含まれる制度で,これにより地域内での感染予防の連携が促されています。ただ,ここで気になるのが「加算1」「加算2」のいずれにも該当せず,連携に加われない小規模施設です。
堀 地域で中核となる病院は,いざ地域で感染症が広がる予兆があれば,中小施設を含め情報を共有する場面が必ず出てきますね。こうした場面こそ,“共通言語”すなわち「感染症疫学」の理解が必要であり,疫学者のリーダーシップが問われてくるわけです。
役割は,見える化,標準化,ネットワーク化の3つ
堀 吉田さんが今年の3月まで勤務されていた亀田総合病院(千葉県鴨川市)では,地域での取り組みについて何かなさっていましたか?
吉田 はい。亀田総合病院には感染管理部門に専従の感染管理認定看護師(CNIC)がおり,病院のスタッフであると同時に地域をサポートする立場も担っていました。彼女らと共に,2012年に感染防止対策加算に伴うカンファレンスを含む「安房いすみ感染対策地域連携ネットワーク(AI ネット)」を構築しました。当初6施設で始まったネットワークは,その後,地域の医療機関の関係者は誰でも来られるよう間口を広げ,昨年は9施設になりました。これまで希薄な関係だった施設の方も参加し,情報交換できるネットワークが築かれていきました。
さらに2014年の1年間は,数か月に1回の定例会議終了後に,30分の勉強会を毎回実施してきました。
堀 どのような内容を扱いましたか?
吉田 感染症対策は,まず,起きていることを“見える化”し,一緒に対策を講じる仲間で共有することから始まります。そこで勉強会では,疫学をツールとして使えるようになることを目的としました。そのためのツールとして「記述疫学」の手法が実践できることをゴールに,ハンズオンで取り組みました。感染症疫学の実践編としては,収集したデータを「時・人・場所」の要素に分け,目に見えず把握しにくい全体像を図や表を使って“見える化”する方法を,1年かけて皆で根気強く学びました。ポイントは,感染症の“見方”“見せ方”を伝えること。単に知識を得るだけの勉強ではなく,実際の病院での感染データを使って学ぶことで,「これだったら自分たちもできる」という基礎がだんだんと築かれていきました。
堀 とてもよい取り組みですね。感染症疫学者が果たすべき役割は,共通言語を用い,見える化,標準化,ネットワーク化するまでが大切だと思うのです。私がかかわっている東京都看護協会の感染対策委員会の活動でも,「ヴァーチャルICT」のような場をウェブサイトに作り,中小病院や診療所が共用できる資料をニュースレターで配信する準備を始めたところです。
吉田 それは興味深い取り組みです。疫学の訓練を受けた人たちが,わかりやすいツールを使って地域をサポートすることで,地域に根差した感染予防の普及につながるでしょう。大事なのは現場からの底上げです。そうすれば問題が起きても「医療機関ではこういう対策を」「行政はこういうバックアップが必要」と対策立案につながるということを,「AIネット」のネットワーク化の例で体感しました。
■“共通言語”で,つながり伝わる喜びを
堀 2002年のSARSの流行をきっかけに,先進国の感染症対策は大きく変わりました。実際には,感染症対策の体制が変わった国や現場と,変わりきれなかった国や現場もあったように思います。しかし日本は,国レベルはもちろんのこと,現場レベルでも,非常事態に平時から備え,いざというときにもリスクを最小限に抑え,適切に医療を提供する「仕組み」が整ったと言えます。
吉田 実は,MERSもSARSも,あるいは日常見かける感染症であっても,感染症対策としてやるべきことの基本は同じなのですよね。
堀 そうです。必要なのは,感染症の種類に応じ,どのタイミングで対策のレベルをアップするかを判断できるようにしておくことです。この判断ができないと,子どものサッカーのようにボールを皆で追いかけてしまい,全体を見てタイミングよく指示を出したり,不足しているところに支援や予算をつけたりということができなってしまうのです。
吉田 数ある感染症も,基本はぐるぐるとつながる感染症の輪(Chain of infection)の中で広がっていきます。そのことを理解し,その輪,つまり感染の伝播をどこで切るかを考え対策を講じることで,感染拡大を止めることができます。このような視点で感染症を見る,つまり感染症疫学の知識を元にサーベイランスを行い対策を講じ,その結果を評価することが,感染予防のスタンダードになることを学ぶ機会が増えていってほしいと考えます。
堀 現場の医療者からは,感染症疫学を学ぶ場所や機会が少ないという声を聞きますね。共通言語の基礎を学んだ後も,各職種の関心にカスタマイズした教育プログラムや,eラーニングを整備することも必要だと考えています。
吉田 疫学という“共通言語”によって,職種の垣根を越えて伝えたい意図が共有できたときは,やりがいを感じるものです。今後は,国際舞台でチャレンジしたいという医療者にとっても疫学は重要になるでしょう。
堀 疫学は,日本の感染予防の“共通言語”であると同時に,世界の“共通言語”でもありますから,グローバルに活動するには強い武器になります。
吉田 感染症にかかわる多くの医療者が疫学を学び,チームや地域の中で活躍すること期待しています。
MEMO 国立感染症研究所実地疫学専門家養成コース(FETP-J)感染症危機管理に対処できる知識とリーダーシップを備えた実地疫学者を養成する,2年間のプログラム。1996年に大阪府堺市で発生した大腸菌O157:H7集団アウトブレイクを契機に,2年後の1998年に始まった事業で,米国疾病予防管理センター(CDC)のEpidemic Intelligence Service(EIS)のプログラムをモデルにしている。 |
(了)
 よしだ・まきこ氏
よしだ・まきこ氏
武庫川女子大薬学部卒。2008年名大大学院修了(医学博士)。薬剤師として民間病院に20年間勤務し,薬局長として薬剤部のマネジメントの他,感染対策委員会の立ち上げに携わる。09年FETP-J(9期)修了。その後,WHO西太平洋地域事務局を経て,2011年からは,亀田総合病院で病院疫学者として感染管理を行うとともに,感染症疫学の普及と教育に関与する。15年4月より現職。大学病院に加え自治体の感染症対策や予防活動に取り組む。
 ほり・なるみ氏
ほり・なるみ氏
神奈川大法学部卒。卒業後,タイ王国チュラロンコン大大学院在学中に感染症の問題に直面し看護師を志す。帰国後,東女医大看護短大(現・看護学部)へ入学し,1994年に看護師資格取得。民間病院,公立病院感染症科勤務を経て,2009年FETP-J(9期)修了。同年より聖路加看護大(現・聖路加国際大)で教鞭をとった後,13年より現職。院内外の感染症対策や予防訓練の立案などに携わる。
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
-
医学界新聞プラス
[第1回]平坦な病変 (1)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.04.26
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
医学界新聞プラス
[第1回]バルーン閉塞下逆行性経静脈的塞栓術(BRTO)
『IVRマニュアル 第3版』より2024.04.26
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
