トリアージの時点から始まる検査と治療(菅原誠太郎,乗井達守)
寄稿
2015.08.31
【寄稿】
米国のAdvanced triageに学ぶ
トリアージの時点から始まる検査と治療
菅原 誠太郎(東京ベイ・浦安市川医療センター救急科)
乗井 達守(University of New Mexico, Department of Emergency Medicine)
皆さんがお勤めの救急外来では,平均待ち時間はどの程度でしょうか? 現在,日本の救急搬送件数は年々増加の一途をたどっています。総務省消防庁の調べでは,ここ10年で100万件以上増加し,年間600万件に到達する勢いです1)。それに伴い,救急外来での混雑,そして待ち時間が長くなることが問題になりつつあります。その様子を見ていると,超多忙な救急外来で活躍する医療者たちを描いた米国のドラマ「ER」が,日本でも現実となってきているかのようです。
ドラマの元になった米国の救急医療は北米型救急と呼ばれ,日本で用いられている1次から3次といった重症度分類に関係なく,患者を受け入れる体制です。日本でも,このような北米型救急体制を取っている病院が増えてきています。
救急受診数の増加によって,重要性を増したトリアージ
米国では,Emergency Medical Treatment and Active Labor Act (EMTALA)という法律が1986年に制定されました。この法律に関する詳細は割愛しますが,これ以降,救急室を訪れる全ての患者は,支払い能力や保険にかかわらずスクリーニングの診察を受け,緊急を要する病態があれば必要な治療を受ける権利が保障されました。これにより,社会におけるセーフティーネットとしての救急外来の役割が強化されました。その反面,普段内服している降圧薬がなくなったので処方してほしい,2年前から咳嗽が継続しているがかかりつけがないので診てほしいといった患者も救急外来を受診し,その全ての患者をタイムリーに診察することに困難が生じました。そこで,トリアージの重要性が必然的に増すことになったのです。
日本でも来院する救急患者に対してトリアージが実施されるようになってきています。2012年の診療報酬改定では,院内トリアージ実施料が診療報酬項目に加えられました。日本でのトリアージは,看護師が患者の主訴と簡単な病歴を聴取し,バイタルサインを測定後,緊急度を判定することが一般的です。カナダのトリアージシステムCTAS(Canadian Triage and Acuity Scale)の日本版であるJTASも使用されるようになってきています。
オーストラリア(1994年)やカナダ(1995年)が,全国規模で統一された救急外来でのトリアージシステムを早期に使用し始めたのに対し,米国ではやや遅れて1998年にEmergency Severity Index (ESI)のパイロット版が始まりました。生命の危険が迫っていればレベル1,その後症状の種類や,必要なリソース(血液検査,胸部X線等),そしてバイタルサインを元に5つのレベルで評価するという比較的簡易なトリアージ方法です。ハイリスクの主訴でなく,バイタルサインにも異常がなければ,レベル3から5に分類されます。ESIや,同様のコンセプトのトリアージが米国のほとんどの救急外来で取り入れられています。
待ち時間の長期化から生まれた“Advanced triage”
救急外来での混雑が悪化し,ドラマ「ER」放映時よりも待ち時間がさらに長期化している米国では,これまでのトリアージだけでは解決できない問題も出てきました。例えば,腹痛で救急外来を受診し,痛みが中程度でバイタルサインにも異常がなければ,先ほどのESIトリアージでレベル3に分類されます。その場合,救急外来の混雑度合いによっては,医師の診察を受けるまでに数時間も待つという事態が起こってきたのです。「救急の先生は緊急の患者さんに対応中です」と言われても,患者本人にとっては,数時間も待たされるのはたまったものではありません。また,医師の診察を待っている間,痛みへの対処や検査がまったく進まないというのは,医療者側からも多くの非難の声が上がりました。
そこで誕生したのが“Advanced triage”です。代表的なものとして,Nurse Initiated Protocol(NIP),Triage Nurse Ordering(TNO),Advanced Nursing Interventions(ANI)が挙げられます。実質この3つに大きな違いはないので,ここではNIPに関して紹介したいと思います。
看護師が検査・治療を担い,待ち時間の有効活用を
待ち時間が長くなりそうな患者に対して,医師による診察の前に,検査や治療を始めるシステムがNIPです(図)。胸痛,腹痛,発熱などの主訴に応じて,事前に決めたプロトコールにのっとり,看護師が血液検査,胸部X線等をオーダーします(写真)。症状によっては,酸素や吸入などの処置まで行うこともあります。
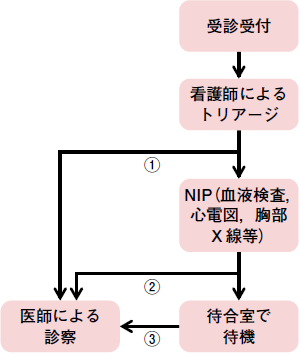 |
| 図 患者受付からNurse Initiated Protocol(NIP),医師による診察までの例
①トリアージレベルが高ければ,すぐに医師の診察 ②検査で異常があれば,速やかに医師の診察(例:胸部X線で肺炎像あり) ③検査で緊急を要する異常がなければ,医師の診察まで待合室で待機 |
 |
| 写真 ❶看護師が簡単な病歴や所見を取り,❷その後オーダーを入れる。 |
胸痛を例に見てみましょう。胸痛を主訴に受診し,15分以内に医師による診察が行えず,30歳以上,あるいは30歳未満であっても冠動脈疾患の既往,家族歴,高血圧,糖尿病,コカイン使用の内1つ以上に該当する患者の場合は,速やかに心電図が測定されます。同時にトロポニンを含む血液検査,胸部X線検査が行われます。医師は,急性心筋梗塞のような緊急疾患であれば即座に診察し,そうでなければトロポニンなどのデータがそろった上で診察をすることができ,待ち時間を有効に活用できるわけです。
このようなNIPの導入によって,肺炎患者に対する抗菌薬投与までの時間が短縮される2),救急外来の滞在時間が短縮される3)といった効果が得られることが,いくつかの研究結果から示されています。その一方で,不要な検査が行われる懸念や,生存率などに有意な差がないこと(トリアージレベルが低いが故に,待ち時間が長くなってしまう人がNIPの対象となるため,当然と言えば当然ですが)などに対する批判もあります。
日本では,救急外来で数時間以上診察を待つことは,ほとんどありません。しかし,今後さらに高齢化や病院の集約化が進むと,救急外来の混雑は現在より悪化する可能性があります。その際,NIPのような制度が重要視されるかもしれません。育ちつつある救急看護認定看護師や日本版のNurse Practitionerが活躍できる分野とも言えます。今後は他国の制度を柔軟に取り入れながら,地域の実情に応じた対策を講じていくことが求められるのではないかと思います。
◆参考文献
1)平成26年版救急救助の現況-I救急編.第15表 救急出動件数及び搬送人員の推移.総務省消防庁;2014年.
2)Cooper JJ, et al. Effect of an automated chest radiograph at triage protocol on time to antibiotics in patients admitted with pneumonia. Am J Emerg Med. 2008 ; 26(3): 264-9.[PMID: 18358934]
3)Chan TC , et al. Impact of rapid entry and accelerated care at triage on reducing emergency department patient wait times, lengths of stay, and rate of left without being seen. Ann Emerg Med. 2005 ; 46(6): 491-7.[PMID: 16308060]
 すがわら・せいたろう氏
すがわら・せいたろう氏
2010年福井大医学部卒。国立病院機構東京医療センターで初期研修後,東京ベイ・浦安市川医療センターにて後期研修中。現在チーフレジデントとして,臨床のみならず部門managementにも興味を持ち,奮闘中。
 のりい・たつや氏
のりい・たつや氏
2007年佐賀大医学部卒後,健和会大手町病院で初期研修。米国University of New Mexico救急レジデンシー,チーフレジデントを経て,14年より現職。処置時の鎮静(Procedural Sedation)を研究・教育のテーマに,国内外で講演活動を行う。
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
-
医学界新聞プラス
[第1回]平坦な病変 (1)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.04.26
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
医学界新聞プラス
[第1回]バルーン閉塞下逆行性経静脈的塞栓術(BRTO)
『IVRマニュアル 第3版』より2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
