医療関連機器圧迫創傷とは何か(須釜淳子)
寄稿
2014.06.23
【寄稿】
新たな対策が求められる
医療関連機器圧迫創傷とは何か
須釜 淳子(金沢大学医薬保健研究域附属健康増進科学センター・センター長)
これまで「褥瘡」と言えば,床やイスと接触する部位に生じる外力が原因で発生する創傷を指し,仙骨部,大転子部,踵部に多く発生するのが特徴であった。そして褥瘡が発生しやすい患者として,日常生活自立度が低く,褥瘡対策に関する危険因子,すなわち「基本的動作能力が“できない”(ベッド上またはイス上)」「病的骨突出“あり”」「関節拘縮“あり”」「栄養状態低下“あり”」「皮膚湿潤“あり”(多汗,尿失禁,便失禁)」「浮腫“あり”」のいずれかを有する者が挙げられていた。
近年,こうした特徴の見られる褥瘡とは異なる創傷として,「医療関連機器圧迫創傷(Medical device related pressure ulcer)」が注目されている。本稿では,注目されるに至った経緯から解説し,現場の看護師に求められる新たな対策・予防法について述べたい。
褥瘡医療が強化される中で浮き彫りになった新たな課題
医療関連機器圧迫創傷は,褥瘡対策が進む中で浮き彫りになってきた問題とも言える。ついては,まず本邦の褥瘡対策の歩みを振り返ることから始めたい。
入院患者に対する褥瘡対策の進展には,診療報酬改定が大きく関与してきた。始まりは2002年度,褥瘡対策未実施減算の導入により褥瘡医療は大きく様変わりした。これは褥瘡対策が未実施の場合,入院基本料の所定点数から1日当たり5点減算というものである。なお,ここでいう「褥瘡対策」とは,(1)専任の医師,看護職員から構成される褥瘡対策チームが設置されていること,(2)日常生活自立度の低い入院患者について褥瘡対策に関する診療計画書を作成し,実施すること,(3)必要な体圧分散式マットレスなどを使用する体制が整えられていることの3点を指す。この未実施減算の導入を契機に,事務系をはじめ,看護師以外の医療職も褥瘡の治療だけでなく,褥瘡の発生予防について真剣に取り組むようになった。
2004年度改定ではこの減算が見直され,褥瘡患者管理加算(1回の入院につき20点)を新設。さらに2006年度に,急性期入院医療において重点的な褥瘡ケアが必要な患者に対し総合的な褥瘡対策を実施する場合に算定できる,褥瘡ハイリスク患者ケア加算(1回の入院につき500点)が新設された。そして2012年度の診療報酬改定では,褥瘡患者管理加算が入院基本料の算定要件に含まれた。こうした一連の褥瘡対策により,2010年時点の褥瘡有病率は,病院1.92-3.52%,介護保険施設1.89-2.20%,訪問看護ステーション5.45%という結果が得られている1)。大学病院などの急性期病院では院内で発生する褥瘡が確実に減少しており,有病率が1%を切る施設も出現するに至っている。
そうした中,ギブスや深部血栓予防用弾性ストッキング,非侵襲的陽圧換気(Non-invasive positive pressure ventilation;NPPV)療法用フェイスマスクの装着部位に生じる外力が原因で発症する創傷が注目されるようになってきた。無論これらの創傷は以前から存在していたのだが,これまでの褥瘡対策のみでは発生が予防できない“新たな対策が求められる創傷”としてクローズアップされ始めたのだ。
他の理由もある。医療の高度化に伴い,多様な医療機器が疾患治療のために患者に使用されるようになったが,その使用によって生じる皮膚障害が“医療事故”としてみなされる事態が起こってきたのである。
褥瘡とは似て非なる,医療関連機器圧迫創傷
このような状況を受け,日本褥瘡学会では,2011年に「医療関連機器圧迫創傷」に関する指針の策定を行うことをアクションプランの中に掲げ,医療関連機器圧迫創傷を従来の褥瘡と区別して位置付けることとした(図)。
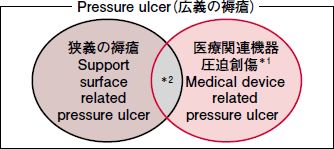 |
| 図 医療関連機器圧迫創傷と褥瘡の位置付け |
| *1:機器によって尿道・消化管・気道などの粘膜に発生するPressure Ulcerは除く *2:医療機器による外力,または自重による外力か判別が不明なPressure Ulcer |
医療関連機器圧迫創傷と創傷の違いは,発生原因となる外力の方向と,発生部位が異なる点だろう。「褥瘡予防・管理ガイドライン」において,褥瘡は「身体に加わった外力は骨と皮膚表層の間の軟部組織の血流を低下,あるいは停止させる。この状況が一定時間持続されると組織は不可逆的な阻血性障害に陥り褥瘡となる」と説明されている2)。
一方,医療関連機器圧迫創傷は,機器装着時に局所的な外力によって発生する創傷であり,褥瘡と一致する点はあるものの,自重が関与するとは限らない。また,医療関連機器圧迫創傷は耳介や腹部などに発生する場合もあって,必ずしも骨と皮膚表層の間の軟部組織に発生するわけではない。発生部位としても,成人では耳,小児では第1指が最も多く報告されており,褥瘡とは異なる部位に発症しやすいとわかっている。
医療関連機器圧迫創傷の発生頻度が高く,発生予防・管理に難渋する機器としては,本邦では深部静脈血栓予防用弾性ストッキング,NPPV療法用フェイスマスクが多いと,関連学会や看護系雑誌などで取り上げられている。
なお,海外では,「褥瘡」とカウントされた創傷のうち,9.1-34.5%が医療関連機器圧迫創傷であったという報告もあり3-5),本邦での実態を知るためにはさらなる調査が必要であろう。2013年に日本褥瘡学会実態調査委員会が調査に当たっており,その結果は,本年開催される「第16回日本褥瘡学会学術集会」(2014年8月29-30日,名古屋市)にて公表予定だ。
医療者の知識と技術が関与している
医療関連機器圧迫創傷の対策を行う上で重要なことは,全ての医療者が,「医療関連機器装着時には圧迫創傷発生の危険性があるという認識を持つこと」,そして「統一した予防対策を確実に実施していくこと」であろう。表は,米国褥瘡諮問委員会(National Pressure Ulcer Advisory Panel;NPUAP)がWebにて公開している発生予防対策の基本である6)。この表にあるように,患者に適したサイズの選択や機器使用時の管理や,医療スタッフへの教育が発生予防において重要になる。
| 表 NPUAPが公開する医療関連機器圧迫創傷の発生予防法 | |
|
|
| NPUAP Webサイト6)より筆者が和訳 |
具体的な対策として,下記のことが実践できるだろう。医療機器には薬品と同様に添付文書が付いており,重大な健康被害につながる可能性のある事項は,「警告」「禁忌・禁止」の項目に記載されている。医療者は,これらの情報には必ず目を通し,装着すべきでない患者への使用を避ける。また,「操作方法,使用方法等」「使用上の注意」といった項目にも発生を予防する上で重要な記載があるので,使用中の患者の看護計画にはそれらの情報を追記する必要がある。これらと同時に,医療関連機器を装着する患者には創傷発生の危険性に関する説明と,装着部皮膚に痛み・痒みなどの自覚症状が起こった場合には,遠慮せず周囲のスタッフに伝えるよう促すことも大切になろう。
*
医療関連機器圧迫創傷の発生に,機器を管理する医療者の知識と技術が関与していることは明白だ。創傷予防を進めるためには,機器の技術進歩に頼るだけでなく,ケアに当たる医療者の質向上が問われていると言えよう。
◆参考文献・URL
1)日本褥瘡学会実態調査委員会.第2回(平成21年度)日本褥瘡学会実態調査委員会報告1――療養場所別褥瘡有病率,褥瘡の部位・重症度(深さ).褥瘡会誌.2011;13(4):625-32.
2)日本褥瘡学会.褥瘡予防・管理ガイドライン.照林社;2009.158-63.
3)VanGilder C, et al. Results of the 2008-2009 International Pressure Ulcer Prevalence Survey and a 3-year, acute care, unit-specific analysis. Ostomy Wound Manage. 2009 ; 55(11): 39-45. 〔PMID : 19934462〕
4)Black JM, et al. Medical device related pressure ulcers in hospitalized patients. Int Wound J. 2010 ; 7 (5): 358-65. 〔PMID : 20561094〕
5)Curley MA, et al. Pressure ulcers in pediatric intensive care : Incidence and associated factors. Pediatr Crit Care Med. 2003 ; 4(3): 284-90. 〔PMID : 12831408〕
6)National Pressure Ulcer Advisory Panel. Best Practices for Prevention of Medical Device-Related Pressure Ulcers Posters.
| 須釜 淳子氏
1985年千葉大看護学部看護学科卒。金沢大病院に勤務後,88年同大医療技術短大助手,同大医学部保健学科講師・助教授を経て,2006年より現職。08-10年東大大学院医学系研究科アドバンストスキンケア(ミスパリ)寄附講座客員教授。日本褥瘡学会理事および学術委員会委員長,日本創傷・オストミー・失禁管理学会理事を務める。 |
 |
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
-
医学界新聞プラス
[第1回]平坦な病変 (1)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.04.26
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
医学界新聞プラス
[第1回]バルーン閉塞下逆行性経静脈的塞栓術(BRTO)
『IVRマニュアル 第3版』より2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
