どうなる? 専門医制度(池田康夫)
インタビュー
2012.10.08
【interview】
どうなる? 専門医制度
池田 康夫氏(日本専門医制評価・認定機構理事長/早稲田大学理工学術院教授/慶應義塾大学名誉教授)に聞く
本年8月31日,厚労省「専門医の在り方に関する検討会」(座長=日本医学会長・高久史麿氏)より新たな専門医に関する仕組みの中間まとめ(表)が発表されました。これを受けて,今後医師としてのキャリアをどう描けばよいか,不安を抱いている医学生は少なくないのではないでしょうか。そこで本紙では,日本専門医制評価・認定機構理事長であり,同検討会の委員を務める池田康夫氏に,新しい専門医制度の全体像や今後の議論の焦点についてお聞きしました。
客観的な立場から専門医を認定
――専門医制度の目的についてお教えください。
池田 専門医制度を設けることには,二つのメリットがあると考えます。一つは医師にとって,自らの知識や技術の向上を図るきっかけとなること。専門医を取得する過程では,専門医として求められる知識や技術に加えて,専門医として患者さんと接するときの態度も勉強します。患者さんと向き合う医師の専門的な技量を底上げすること,またそのモチベーションの維持に,専門医制度が非常に役立ちます。
もう一つ大事な点は,患者さんにとってのメリットです。患者さんは,自分を診てくれる医師が専門医資格を持っているかどうかによって,その医師がどういう技術を持ち,どの診療領域に特化した知識を持っているのかを知ることができます。専門医という肩書きは,患者さんにとって安心してより良い医療を受けるための重要な指標の一つと言えるでしょう。
| 表 新たな専門医に関する仕組みについて(専門医の在り方に関する検討会 中間まとめより) |
 |
――今回新たな専門医の仕組みの検討にあたって,現行制度の問題点,課題は何でしょうか。
池田 現行の専門医制度の特徴は,学会が独自に制度を設けて認定している点です。そのため,専門医としての質が全体で統一されていない現状があります。
厚労省に届け出されている専門医1)は,その旨を広告に記載することが認められています。そのため,専門医という肩書きを信頼して来院する患者さんは少なくないものの,今の専門医制度はそうした患者さんの期待に応えられるほど質が担保されたものとはいえません。患者さんの信頼を損なう前に,良い専門医を育てられる制度を作らなければなりません。
――そうした現状の中,今回中間まとめが発表されました。ポイントはどういったところでしょうか。
池田 今回の制度改正では,専門医制度の仕組みを標準化し,患者さんにとってわかりやすい医療体系を確立することを主眼としています。そのため一番重要な変更点は,専門医の認定は学会が任意に実施するものではなく,中立的な第三者機関が行うものにすることです。客観的な立場で認定制度を運営することで,専門医に対する患者さんの信頼を得たいと考えています。
さらに,専門医の取得にインセンティブを付けることも重要と考えています。例えば,中立的第三者機関が認めた専門医のみが診療科目を標榜できる仕組みなどについて,今後重要な課題として検討したいと思います。
専門医の枠組みが研修医のめざす道を明確にする
――新しい制度における専門医資格取得までの流れはどのようになりますか。
池田 中間まとめで発表した専門医の枠組みは,現在日本専門医制評価・認定機構が認定しているように,専門医を「基本領域専門医」と「サブスペシャルティ専門医」に二分し,基本領域専門医の取得後にサブスペシャルティ領域専門医を取得するという二段階制になります(図)。
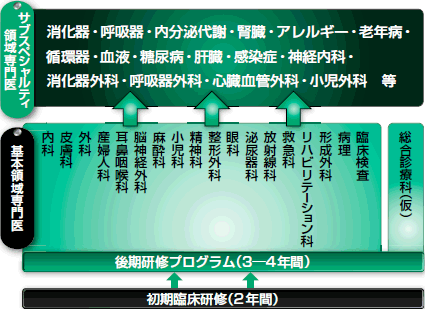 |
| 図 新たな専門医制度の基本設計(専門医の在り方に関する検討会の資料に基づき作成) |
| 現在,日本専門医制評価・認定機構は18の診療領域を基本領域として認定している。最終的には「総合医」「総合診療医」2)を加えた19の診療領域が基本領域専門医に認定される見込み。 |
まず,2年間の初期研修を終えた研修医は,原則として全員「基本領域専門医」の後期研修プログラムのいずれかに応募し,プログラム「専攻生」として後期研修に進むと考えています。3年から4年(多くは3年)の後期研修プログラムを修了し,一定の試験を受けて,「基本領域専門医」の資格を持つことになります。その後,基本領域の資格を更新しながら,個々の専門性や必要に応じてサブスペシャルティ領域の専門医資格を取得するという流れです。
――初期研修修了後,後期研修プログラムに応募するとのことですが,初期研修時の専門性はどのように扱われるのでしょう。
池田 今回の検討会では,専門医の取得にかかわる後期研修プログラムのみを対象としているため,初期研修修了時に後期研修プログラムに応募してもらう形を想定しています。しかし,例えばいくつかの基本領域では初期研修から後期研修にかけて一貫したプログラムが考えられており,後期研修を始める時点で一定のキャリアを重視する領域もあります。そうした領域では,後期研修プログラムに進むに当たって,初期研修のキャリアを加味するなどの措置がとられるでしょう。これらの要件は,できるだけ早く医学生にも明示したいと思っています。
――研究活動のための進学や,海外への留学を考えている人もいると思います。そういった人たちへの対応はお考えでしょうか。
池田 基礎研究の道に進む人でも,臨床に戻った際には,専門医を取得する後期研修プログラムに入れば良いと考えています。私は基礎研究に進むことに大いに賛成なので,臨床か研究か決断できるまで研究に取り組むのが良いと思っています。また,後期研修プログラムの中に基礎研究期間を設けるなどの特徴あるプログラムがあっても良いでしょう。
海外で臨床研修を修了した人に対しては,個別の対応が必要ですが,どこの国でどんな研修をやってきたのかという内容を重視すべきなので,海外での経験も評価できる仕組みを作りたいと考えています。
――複数の基本領域専門医を取得することは可能ですか?
池田 おそらく同時にはできませんが,一つ目の基本領域専門医を取得した後に,他の基本領域専門医のプログラムに入ることは可能です。ただ,二つの資格を取得したとしても,両方の知識や技術を維持し,専門医資格を更新するのは大変難しいでしょう。
――専門医資格の更新についても具体的にお考えでしょうか。
池田 詳細についてはこれから検討すべき事項ですが,しっかりとした資格更新の仕組みを作らなければ,専門医制度の意味がなくなると考えています。患者さんの信頼に応えられる専門医であるためには,学会に参加するだけで更新ができるというようなものではなく,日常診療においてその領域の診療に貢献している専門医のみが更新できる仕組みにしたいと私は考えています。
――サブスペシャルティ領域専門医の取得は,基本領域専門医の資格取得後とのことですが,基本領域の選択がサブスペシャルティ領域専門医の取得に影響しますか。
池田 誰もが,希望するサブスペシャルティ領域専門医を取得できるのではありません。定められた基本領域専門医を取得した人だけが,該当するサブスペシャルティ領域専門医を取得することができる仕組みになります。例えば,サブスペシャルティとして小児外科の専門医を取りたい場合,基本領域では外科の専門医であることが要求されており,小児科の専門医から小児外科専門医を取得することはできません。
サブスペシャルティ領域専門医については,その人が取得した基本領域専門医名も併せて明示するよう,現在検討しています。そうすることで,その医師がどのような基本領域に立脚してサブスペシャルティ領域に携わっているかが,わかりやすいでしょう。「基本領域専門医からサブスペシャルティ領域専門医へ」という枠組みをしっかり明示することで,医学生は自分のめざす道を明確にできると考えています。
施設の特色を活かしたプログラムの開設も
――後期研修プログラムの内容は,どのように検討されるのでしょうか。
池田 おおまかな骨組みは,各診療領域にボードというような仕組みを設け,そこで設定しますが,詳細なプログラム内容は各研修施設が検討することになると思います。各プログラムには,一年ごとの詳細な研修内容とその責任者である担当指導医を,事前に明示していただきたいですね。そうすることで,第三者機関は症例数などの量的なものだけでなく,研修内容の質も評価することができます。研修医にとっても,応募しやすいプログラムになることでしょう。
プログラムごとに独自の特色を出すことも可能にしたいと考えています。例えば,臨床も研究もできる専門医の育成を目標とする施設では,3年間の臨床研修に2年間の研究を加えるなどの特色を出すことも可能でしょう。それぞれのプログラムの目的や理念を明示すれば,それに呼応する研修医が集まり,プログラムへの満足度も高まると考えています。
また,プログラムの策定・実施に際しては,必ずしも一施設単独ではなく,近隣施設と連携した地域の病院群で研修プログラムを設ける仕組みを,今後考えていかなければならないと思っています。質の高い研修を提供しようとすれば,おのずと単一の施設で対応できる研修医の数は限られます。そこで複数の施設が病院群としてプログラムを展開することによって,研修内容の質を担保できるような仕組みにしてはどうかと考えています。
――今回の制度改正では,基本領域専門医に「総合医」あるいは「総合診療医」2)が加えられる見込みとのことです。
池田 患者を全体的に診られる医師や,地域医療を担当できる医師が,近年求められていることは明白です。米国では,すでにプライマリ・ケア関連の専門医制度が確立されています。日本でも,初期診療や地域医療,福祉や保健など,一つの診療領域に偏らない視点から広く全体を診る医師が必要とされています。
――総合的な診療能力を身につけるプログラムを作るのは,難しそうですね。どのように議論される予定ですか。
池田 現在,プライマリ・ケア連合学会に加えて,内科学会,外科学会,小児科学会,救急医学会,病院総合診療医学会の6学会と日本医師会が一緒になったワーキンググループを,日本専門医制評価・認定機構の中に作り,「総合医」「総合診療医」のプログラムを検討しています。総合医というのは,どこの国でも他の専門医より格下に見られがちなので,総合医も他の専門医と同様にレベルが高いと認知されるようなプログラムを作りたいですね。
■現在の4年生から新しい制度の対象に
――新しい制度が施行されるまでのスケジュールを教えてください。
池田 現在検討中のスケジュールとしては,2013年度中に中立的第三者機関を設立し,14年度に診療領域ごとのボードを発足させて議論を始めます。15年度には議論を集約してプログラム策定を行い,16年度に初期研修医への募集告知,17年春からの開始を目標に現在進めています。このスケジュールでの実施が決まれば,現在の医学部4年生が後期研修医になるころから新制度が始まるでしょうね。
――現在の初期研修医や,医学部の5・6年生には,何かしらの措置がとられますか。
池田 具体的には決まっていませんが,現在専門医を取得しようとしている人が不利にならないよう,移行の仕組みを検討しなければならないと思っています。将来的には基本領域の専門医を診療科の標榜と結び付けることも考えていきたいため,現在の制度下で専門医を取得された方を含めた移行措置が必須でしょう。
――現状の自由標榜制が改められるということでしょうか。
池田 もちろんそうしたことを視野にいれた検討を進めることは重要です。ただし,すでに開業されている方に不利益にならないよう,スムーズに移行していかなければなりません。いずれにせよ,患者さんから信頼される医療を構築することが何より重要だと,私は思います。
今後,医療の在り方や,医学生・研修医への教育方法などが,次々に見直されるでしょう。意見が分かれることもあるかもしれませんが,「患者さんのためになるか」という視点で検討すれば,おのずと答えが決まってくるはずです。新しい専門医制度も,「患者さんのため」という第一の目標を忘れず,最終まとめに向けて議論を尽くしたいと思います。
(了)
註
1) 詳細は下記URLを参照のこと。
「医療法における病院等の広告規制について(厚生労働省HP)」
2)正式な名称は,今後の検討会で議論される。
| 池田康夫氏 1968年慶大医学部卒。73年米国ブラウン大に留学。76年に帰国後,慶大輸血センター専任講師を経て,91年同大内科学教授,2005年同大医学部長。09年より現職。08年に社団法人日本専門医制評価・認定機構が発足し,初代理事長として就任。編書に『標準血液病学』(医学書院),近著に『内科実地診療必携』(朝倉書店)。 |
 |
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
-
医学界新聞プラス
[第1回]平坦な病変 (1)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.04.26
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
医学界新聞プラス
[第1回]バルーン閉塞下逆行性経静脈的塞栓術(BRTO)
『IVRマニュアル 第3版』より2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
