パートナーシップ・ナーシング・システム
寄稿
2012.05.28
【特集】
「自己完結型」から「二人三脚」の看護へ
パートナーシップ・ナーシング・システム
福井大病院では,年間のパートナーや日々のペアとなった看護師が,双方の受け持ち患者に関するすべての事柄を確認し,情報交換を行いながら二人三脚で看護を進める看護提供方式を開発。超過勤務・オカレンスの減少や人材育成など,さまざまな効果を挙げており,全国の病院から注目を集めている。本紙では,最初にこの方式を導入した福井大病院消化器外科病棟を取材した。
朝8時半。日勤の看護師が消化器外科病棟のナースステーションに集合し,その日の担当患者の割り振りや指示受けの確認を行う。その後,看護師が2人1組のペアとなって患者ラウンドが始まった。
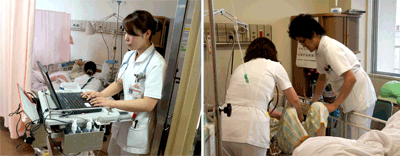 |
| 看護師2人ペアでの患者ラウンド。「対等な立場」がPNSの原則であり,役割分担は臨機応変だ。 【写真左】一方が患者をアセスメントする間に,他方が記録を入力する。記録をベッドサイドで終えることができる上,観察内容の不足がないかのダブルチェックにもなる。 【写真右】ベッドへの移乗介助も2人で力を合わせれば容易となる。 |
看護師Aが体温を測ると,容態が不安定な患者で40℃の発熱が認められた。「血液培養を取ったほうがいいかな?」。Aは引き続き脈拍や呼吸数を測りつつ,電子カルテに記録を入力するペア看護師のBに意見を求める。Aが備品の用意,Bは主治医への連絡と役割を決め,血液培養の準備に入った。
「もう家に帰りたい。昨夜からずっと悩んでいた」。癌手術後で抗癌薬治療中の患者が,バイタル測定中の看護師Cにそう打ち明けた。ペア看護師のDが記録を取る間,Cは患者の話を聞くことに集中する。息子が午前中に来るので,誰か一緒に話を聞いてほしいのだという。Cは,自分がその場に同席することを約束。さらに,主治医による午後の回診の際には,午前中の話し合いの結果を踏まえて一緒に相談しようと伝えた。こうした時間帯の看護業務は,Dにすべて頼むことにした。
スタッフ同士でのパートナー選定と「補完の三重構造」
2人の看護師で複数の患者を受け持つ。これは,2009年に福井大病院が独自に開発した看護方式で,パートナーシップ・ナーシング・システム(Partnership Nursing System;以下,PNS)と呼ばれる(図1)。当初は消化器外科病棟で始まった試みであったが,2011年より,看護部目標として全部署に拡大。それまでのプライマリーナーシング方式からPNSに切り替えた。同院において,PNSは次のように定義される。「看護師が,安全で質の高い看護を共に提供することを目的に,副看護師長を核(コア)としたグループの中で,互いに良きパートナーとして,対等な立場で,互いの特性を活かし,相互に補完し協力し合って,その責任と成果を共有する」。
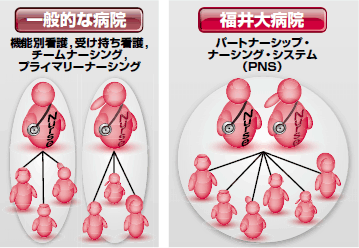 |
| 図1 パートナーシップ・ナーシング・システム |
| 従来の看護提供方式はいずれも「看護師が1人で複数の患者を受け持つ」ことに違いはない(左)。福井大病院のパートナーシップ・ナーシング・システムでは「2人の看護師で複数の患者を受け持つ」(右)。この場合,担当患者数は倍になるが,「看護師の経験や力量によって患者の観察・状況判断に差が出る」といった問題点は解消される。 |
では,PNSの実際をみていこう。まずパートナーの選定に当たっては,年度末にスタッフが集合し,年間を通してパートナーとなる同僚を選ぶ。師長の指示ではなく,スタッフ同士が公の場でパートナーを選ぶのがユニークなところだ。持ち味や得意分野の“異なる”看護師をパートナーとして選ぶことが推奨される。パートナーの特性や能力をうまく活かしながら,「1+1」が2以上となる相乗効果を狙っているという。
ただ,看護師にはそれぞれに夜勤や休みがあり,パートナーが毎日一緒に勤務するわけではない。そこで大事なのが,パートナーシップを補完するグループ作りだ。副看護師長を核としたグループを形成。力量・経験年数・役割などを踏まえ,パートナー同士を各グループに振り分ける(図2)。そして日々の看護はもちろんのこと,病棟内の係の仕事から委員会活動に至るまで,あらゆる業務をグループ内で補完する。つまり,個人をパートナーが,パートナーをグループが補完するという「補完の三重構造」を形成するのだ。具体的には,毎日の割り振りは以下の優先順位で決まる。
1)年間のパートナー同士がペアとなり,お互いが受け持つ患者を共に担当する。
2)年間のパートナーが不在の場合は,所属する副看護師長グループ内の看護師とペアとなり,お互いが受け持つ患者と,不在であるパートナーの受け持ち患者も担当する(図3)。
3)所属する副看護師長グループの看護師が出勤していないときは,他の副看護師長グループのメンバーとペアとなり,自分と自分のパートナーの受け持ち患者と,ペアになった看護師が受け持つ患者を共に担当する。
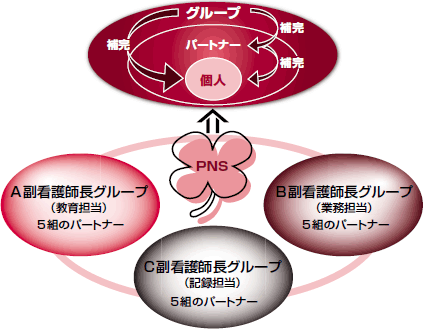 |
| 図2 パートナーシップを補完するグループづくり |
| 副看護師長を核としたグループを形成し,個人をパートナーが,パートナーをグループが補完するという「補完の三重構造」を形成する。 |
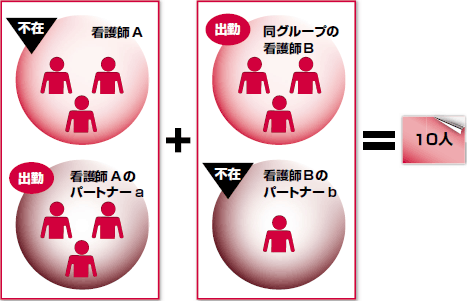 |
| 図3 患者割り振りの一例 |
| 看護師Aは不在で,その年間パートナーのaが勤務する場合。看護師aはその日,所属する副看護師長グループ内の看護師Bとペアになり,お互いが受け持つ患者(a3人+B3人)と,不在であるパートナーの受け持ち患者(A3人+b1人)の計10人を2人で担当する。 |
疲弊する看護現場にイノベーションを
福井大病院がPNSを構築した背景には,急性期医療の変化に伴う看護労働環境の厳しい実態があった。看護師の経験年数がさまざまで,受け持ち患者以外の担当患者が日によって異なる状況では,患者の観察・状況判断や終業時間に大差が出てしまう。患者の巡視は担当看護師に一任されるため業務状況の把握が難しく,指導やサポートも行き届かない。7対1看護で若手看護師が増加し,この傾向は一層顕著となった。
 |
| 【写真左】毎日の定時カンファは13時半から。午前の回診で気になった患者の状態を各自が報告し,その後のスムーズな引き継ぎにつなげる。 【写真右】PNS発案者の上山香代子師長。 |
福井大病院の消化器外科病棟においても,PNSの導入前は早朝出勤・超過勤務は当たり前。「日勤になると,朝早く来て,何時に帰れるかもわからない」「消化器外科病棟は仕事がきついから,新人を回せない」。そんな声が院内では聞かれた。「スタッフが疲弊し,病棟に重苦しい雰囲気が漂っていた」。消化器外科病棟看護師長で,PNS発案者の上山香代子氏はそう振り返る。
「やりがいのある職場環境をつくりたい。後輩たちの憧れとなる看護師を育てたい。看護現場にイノベーションを起こそう」。決意を固めた上山氏が参考にしたのが,当時通信制大学において経営論やコミュニティ・マネジメント論を学ぶうちに知った「パートナーシップ」という概念だ。PNSの原案を病棟スタッフに提案し,ひと月も経たないうちに導入に踏み切った。
移行期の混乱を経て現れた成果
しかし当初は,不満やとまどいの声の連続だった。2人1組なので担当患者は倍増し,先輩看護師の負担感が増した。薬剤を準備するタイミング,指示の取り方などの“自己流”が通せないイライラが募った。若手看護師からも,「先輩によってやり方が違うのでやりづらい」との声が聞かれた。
成果が出始めたのは,実践を積み重ねて半年ほど経過したころだ。まず,ペア同士で互いの看護実践を学び,レベルアップが図れるようになった。経験の浅い看護師にとっては,先輩看護師の処置,患者との接し方や観察ポイントをベッドサイドで学ぶことができる。「わからなければその場で相談できる」という安心感が増すことによって,それまでは自信がなかった重症患者の受け持ちも可能となった。
一方で,経験豊富な看護師も後輩にみられることで緊張感が増し,看護実践が丁寧になった。以前は寝衣や腹帯が多少汚れていても「後で替えればいい」という感覚のスタッフもいたが,手を抜かずその場で処理するようになった。ダブルチェック体制になるのでオカレンスは減少し,医療安全面でも効果的だった。
また,受け持ち患者数が倍増したにもかかわらず,超過勤務時間は減少していった(図4)。以前は患者の要望や急変時対応,処置に使う物品の不足などが起こるたびに業務が中断していたが,ペアとなった看護師のどちらかが対応することで業務が効率化。さらには,残業の主要因だった看護記録をベッドサイドで済ませてしまうことができるので,夕方にナースステーションで記録を書く光景が消えた。日勤者は定時上がりが当たり前。終業時刻がはっきりするので,育児中の看護師の職場復帰も容易になったという。
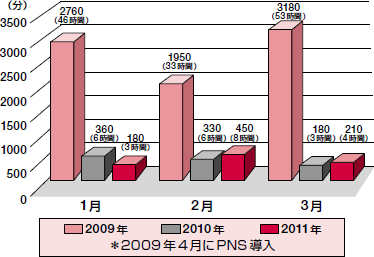 |
| 図4 日勤帯における超過勤務時間の変化 |
| 数字は消化器外科病棟スタッフ全員の合計(委員会活動等は除く)。PNS導入後,日勤帯(8:30-17:15)の残業時間は激減。 |
そして何より,看護師間のコミュニケーションが増し,病棟に活気が出てきた。「患者さんの言動をパートナーと分かち合える」「パートナーからの感謝の言葉を励みに頑張ることができる」。“個人プレー”が“チームプレー”に変わることで,スタッフの孤独感や焦りが和らいでいった。患者からも,「以前入院したときは,看護師さんは忙しそうで頼みづらかったが,今は気兼ねなく頼める」との声が聞かれるようになった。
全病棟,そして全国へと展開
福井大病院では前述のとおり,消化器外科病棟で始めたPNSを,2011年からは全病棟に拡大している。これに際しては,院内の人事交流でスタッフが消化器外科病棟に配属され,2-3週間かけてPNSの実際を学んだ。また,PNSの全面導入によってプリセプターシップを廃止。プリセプター/プリセプティの関係を超え,病棟全体で新人を育てていく方針を明確にし,3年目以上の看護師全員に「パートナー研修」という院内研修の受講を課している。
同院では現在,他病院からのPNSの見学を受け付けている。大学病院だけでも11病院が視察に訪れるなど,全国から申し込みが相次いでおり,一部の病院では既にPNSを導入している。
そのうちのひとつ,京大病院では昨年12月に最初の病棟で試行し,現在では5病棟でPNSを導入。3交代制から2交代制(12時間勤務)への移行と労働環境の整備を同時並行で進めるには超過勤務削減が不可欠との判断で導入したところ,当該5病棟の超過勤務は他病棟と比べて顕著に減少したという。看護部長の秋山智弥氏は「当院の固定チームナーシング体制ではともすれば曖昧になりがちだった,看護師個々の“責任と成果”も明確になった。PNSの2人1組という単位は,7対1の看護体制ならば最適の解になるのではないか」と手応えを語る。
「急変対応や物品の補充のたびに看護が中断される」「先輩には仕事を頼みづらい。わからないことも聞きづらい」「記録が日中に終わらずいつも残業になってしまう」……。これらは疲弊する医療現場で働く看護師ならば誰もが抱える悩みであり,管理者にとっては解決の糸口を見つけるのが難しい問題であろう。看護師の労働環境に大きな変革をもたらす可能性のあるPNSを,一度試してみる価値はあるのではないだろうか。PNS導入に当たって費用はかからず,必要なのは「変革の意思」と「業務の工夫」のみである。
福井大学医学部附属病院(和田有司病院長)
600床。平均在院日数15.9日。職員数1263人(看護職員626人)。2007年6月に7対1入院基本料算定開始。看護部は現在,全病棟が2交代制(12時間勤務)。2008年からは新人看護師のローテーション制度(最初は各病棟をローテートし,病棟への正式配属は1年目の12月)を導入し,新人離職率の激減に成功している。
いま話題の記事
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
-
寄稿 2016.03.07
最新の記事
-
医学界新聞プラス
[第4回]脆弱性骨盤骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.26
-
医学界新聞プラス
[第3回]わかりやすく2つの軸で分類して考えてみましょう
『心理社会的プログラムガイドブック』より連載 2024.04.26
-
医学界新聞プラス
[第1回]平坦な病変 (1)色調の変化があるもの
『内視鏡所見のよみ方と鑑別診断——上部消化管 第3版』より連載 2024.04.26
-
医学界新聞プラス
[第1回]心エコーレポートの見方をざっくり教えてください
『循環器病棟の業務が全然わからないので、うし先生に聞いてみた。』より連載 2024.04.26
-
医学界新聞プラス
[第1回]バルーン閉塞下逆行性経静脈的塞栓術(BRTO)
『IVRマニュアル 第3版』より2024.04.26
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
