- 医学
デジタル医療の未来に個別化・予見医療を見据えて
対談・座談会 野村章洋,苅尾七臣,田村雄一
2023.01.30 週刊医学界新聞(通常号):第3503号より

ウェアラブルデバイスや治療用アプリ,人工知能(AI)技術の診断への応用など,デジタル医療の実用化が急速に進んでいる。医療の質向上や効率化に向けてますますの発展が期待されるデジタル医療の理想的な活用法とは。またその理想の実現に向けて乗り越えるべき課題は何か。循環器領域におけるデジタル医療の最前線で活躍する3氏による座談会を行った。
野村 2022年末,FIFA W杯でVAR(Video Assistant Referee)が話題になったのをご記憶の方も多いでしょう。実はサッカーでは他にもデジタル活用が進んでおり,例えばウェアラブルデバイスで計測した試合中の走行距離や心拍データをもとに,選手の運動量をコーチ陣が管理して戦術を立てるそうです。医療分野への応用という点でも示唆に富むと感じました。
近年は医療分野でのデジタル技術の活用も進展が顕著です。本日は循環器領域でデジタル医療に取り組むお二人とともに,現状と今後の展望をお話しできればと思います。
デジタル医療が既存の臨床指標の価値を問い直す
野村 そもそもデジタル医療とはどのようなものでしょうか。
苅尾 まず,「時空間を超えて情報をつなげる」ことがデジタル医療の鍵となります。つまり,各臓器の信号を多面的に,かつ過去に計測した信号と現時点の信号をつなげて診療に生かすことです。そのつなげるべき信号,すなわち臨床指標の一丁目一番地が血圧だと私は考えています。
野村 その考えが,これまで苅尾先生が取り組まれてきた血圧領域へのデジタル技術の活用,すなわちDigital Hypertensionにつながるのですね。
苅尾 われわれが目にする血圧値は,年や季節単位から日内変動,1心拍ごとまで,時相の異なる血圧変動を全て反映したものです。その中には,気温などの環境要因に加えてストレスや摂取塩分量,睡眠状態などの生活状況も反映されており,精神心理状態や臓器状態の指標として血圧をとらえられます。さらに循環器イベントの多くには,血圧のメカニカルな圧負荷が影響します。つまり血圧が最大に上昇した時こそ,その人の循環器イベントリスクが最も高まる時です。
高精度なウェアラブルデバイスや測定センサーの開発により24時間365日の血圧データを集積する。そしてAI等を用いて解析して臓器障害やリスク評価につなげることがDigital Hypertensionに期待されています。
野村 血圧(脈波)のように多様な情報を持つ波はAIによる解析と相性がいいですね。解析によって人では知り得ない情報を見いだせることがあります。循環器領域で波と言えば,真っ先に挙がるのが心電図です。田村先生が取り組む,AIを用いて心電図解析を行う医療機器の開発について伺えますか。
田村 血圧と心電図は,複雑な生態系をある軸で切る点で共通しますね。心電図として目にする波形にも,多様な生理学的情報や神経学的情報などが複合されています。「われわれが目にする心電図波形は一部のパターン認識に過ぎず,解釈次第で得られる情報がもっとあるはず」。その思いから起業し,長時間心電図をディープラーニングで解析することで心房細動を自動判定するSmartRobin®を実用化しました。
現在のAI診断補助装置を利用が広がる第1段階ととらえ,「AIは便利だ」「人間のサポートや代わりになる」との認識を広げる。その上で発病には至らないものの軽い症状がある,いわゆる未病と言われるような人間が見えないものをAIで見るのがデジタル医療の第2段階だと考えています。
野村 AIならではの可視化について,具体的な構想はありますか。
田村 心電図の領域で言えば心不全の兆候検出,それからわれわれがAMED研究として治験中の心房細動の兆候検出です1)。非発作時の心電図波形から心房細動の兆候を検出することができます(https://www.cardio-i.com/technology/)。
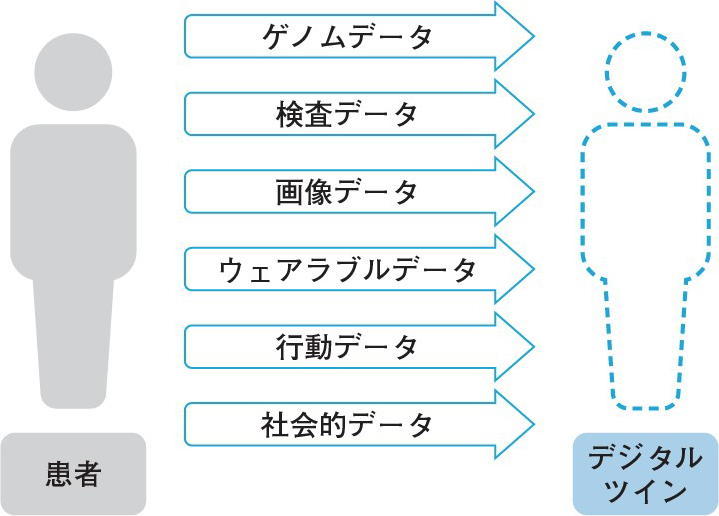
これら未病段階での予測や苅尾先生の指摘された個人データ集積の実現などの段階を踏んだ上で,デジタルツイン(図1)を実現することがデジタル医療の1つの理想だと考えています。
個人ごとのビッグデータを集積し個別化・予見医療の実現を
野村 デジタルヘルスがめざす理想とはどのようなものでしょう。例えばDigital Hypertensionの目下の課題である,高精度な計測が長期間連続して可能なセンサーが実用化し普及した時にどんな影響が考えられますか。
苅尾 心拍出量の変動や,循環器イベントの引き金になる血圧高値の要因が心臓にあるのか末梢にあるのかなども含め,全ての神経活動が把握できるでしょう。さらに言えば,これまでは血圧や血糖値などの指標ごとにフォローしていたのに対し,あらゆる指標を時系列的に集めた個人のビックデータ集積が可能になります。そこから,ある指標が変動した際に,連動して全体がどのように変化するかが解析できるかもしれません。すると,データに基づいて全体の変化を予見しながら必要な治療薬やその用量を最適に調整し,患者を最高の状態へ導く個別最適化医療が実現できるはず。この個別化・予見医療の実現がデジタルヘルスの理想だと考えます。
田村 まさにデジタルツインですね。多様なデータを1つの集団としてとらえ,各個人に類似する人を抽出し未来予測に役立てる。類似する人が何年後にイベントを起こしたかのデータから,今どう介入すべきかを予測する。これが可能になるのが,多次元の情報を処理できるAIの最大の強みです。そのためには薬剤への短期反応から長期の影響を予測する解析モデルの開発も必要です。
野村 デジタルツインは興味深い概念ですよね。究極的にはデータから超高精度のシミュレーションを行い,デジタルの中だけで治験を完了することも可能かと想像しています。そのためには,やはり各種の生体データを継続的かつ長期間計測し,それを可能にするセンサーやデバイスの開発が重要になりますね。
田村 持続的なモニタリングが必須というよりも,診断に使うのか兆候検出に使うのか,それとも治療介入に使うのかと,ユースケースによって左右されると思います。診断や兆候検出においては,短時間...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。

野村 章洋氏=司会(のむら・あきひろ)氏 金沢大学融合研究域融合科学系/循環器内科 准教授
2006年金沢大卒。米マサチューセッツ総合病院/ハーバード大医学部Center for Genomic Medicine Post-doc Research Fellowなどを経て,22年より現職。一般社団法人CureApp Institute共同代表。循環器ゲノム医療およびデジタル医療の臨床応用をめざし,研究開発に日々尽力する。

苅尾 七臣氏(かりお・かずおみ)氏 自治医科大学循環器内科学部門 教授
1987年自治医大卒。2000年同大講師/米マウントサイナイ医大循環器センター客員助教授。自治医大COE・循環器内科教授/米コロンビア大内科客員教授などを経て,09年より現職。主な専門分野は循環器内科学,高血圧,血栓症。近年は個別化予見医学の実現を見据え,Digital Hypertensionの臨床応用・研究に注力する。

田村 雄一氏(たむら・ゆういち)氏 国際医療福祉大学医学部 循環器内科学 教授
2004年慶大卒。同大特任助教などを経て,15年国際医療福祉大三田病院心臓血管センター/肺高血圧症センター准教授。20年教授。21年より現職。19年に株式会社カルディオインテリジェンスを立ち上げ,心電図におけるAIの活用を先導する。専門は肺高血圧症,肺血栓塞栓症,デジタルヘルス,腫瘍循環器学など。
いま話題の記事
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
-
「看護」とは何をする仕事なのか
中田 明子氏(専修大学人間科学部社会学科 専任講師)に聞くインタビュー 2026.04.14
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
サルコペニアの予防・早期介入をめざして
AWGS2025が示す新基準と現場での実践アプローチ寄稿 2026.03.10
-
対談・座談会 2025.11.11
最新の記事
-
対談・座談会 2026.04.14
-
寄稿 2026.04.14
-
対談・座談会 2026.04.14
-
「看護」とは何をする仕事なのか
中田 明子氏(専修大学人間科学部社会学科 専任講師)に聞くインタビュー 2026.04.14
-
寄稿 2026.04.14
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。