- HOME
- 医学界新聞プラス
- 医学界新聞プラス記事一覧
- 2021年
- 医学界新聞プラス[第1回]耳鼻咽喉科
医学界新聞プラス
[第1回]耳鼻咽喉科
『レジデントのための専門科コンサルテーション』より
連載 山本健人,前田陽平
2021.10.29
レジデントのための専門科コンサルテーション
「専門科へのコンサルトの必要性やタイミングを見極めるのが難しい……」
多くの研修医が抱くこの悩みに答えるべく生まれたのが『レジデントのための専門科コンサルテーション』です。 本書は,編著者の「けいゆう先生」こと山本健人氏が研修医に扮して12の専門科の医師にインタビューすることで,普段学ぶ機会の少ない専門科の知識をその場で教えてもらっているかのように読める解説書となっています。「医学界新聞プラス」ではそのうち耳鼻咽喉科と精神科の一部をピックアップしてご紹介します。本連載を通して,“デキレジ力”を身につけよう!

耳鼻咽喉科医からのアドバイス
耳鼻咽喉科領域は、耳、鼻、のどのいずれにもコモンな疾患が多く、研修医にとっては救急外来で軽症例を診る経験が比較的多くなるでしょう。軽症例なら、初診で適切に対応し、耳鼻咽喉科外来への受診につなげる必要があります。
一方で、口・鼻・のどは気道ですから、重症例への対応を誤ると致命的になる病態もあります。緊急性の高い病態を見逃さず、適切なタイミングで耳鼻咽喉科にコンサルトしなければなりません。
また、口腔内や眼周囲は、同じ疾患でも病院によって担当する診療科が異なる場合があります。ある病院では耳鼻咽喉科にコンサルトすべき疾患でも、別の病院では形成外科や眼科にコンサルトすべき、というケースもあるということです。コンサルト時には、こうした病院のローカルルールを事前に確認して動くことも大切になるでしょう。
では、研修医にとって重要なポイントを順に解説していきましょう。
1| 鼻の疾患

1.鼻出血
鼻出血は、研修医が救急外来で特に出会うことの多い病態です。軽症例では、まず鼻翼を圧迫し、15〜20分ほど止血を試みることから始めましょう。自宅できちんと圧迫せずに受診する患者は多いため、用手的な圧迫のみで止血できるケースも比較的多くあります。圧迫する部位を間違えている患者や、上を向くなどして圧迫そのものを試していない患者も多いので、圧迫止血が奏効したケースでも今後の鼻出血への正しい対応を指導しましょう(図1)。

一方、圧迫で止血が難しい場合は、鼻腔に綿花を詰めて内側からの圧迫(パッキング)を試みます。綿花にアドレナリン(ボスミン®)を染み込ませた状態で挿入してもよいでしょう。ジメチルイソプロピルアズレン(アズノール®)軟膏などを付けたガーゼを挿入する方法もあります。
救急外来に鼻出血用のタンポン(図2)が常備してあれば、これをトライしても構いません。使ったことがないと戸惑うかもしれませんが、説明書を見ながら使えばそれほど難しいものではありません。

(Foryou Medicalホームページより)
一方、後方からの動脈性出血であれば、通常のパッキングで止血することは困難ですので、耳鼻咽喉科へのコンサルトが必要です。ガーゼパッキングをうまく行うことで止血できる場合もありますが、バルーンタンポンなどを使った後鼻腔タンポン法や、内視鏡下の鼻粘膜焼灼による止血を必要とする場合もあります。
大量の血液がのどに垂れ込むと、窒息のリスクもあります。非常にまれですが、鼻出血が原因で気管切開が必要になるケースもありますので、特に大量の出血がある場合は、処置中も気道への配慮は常に怠らないようにしましょう。
逆に、前方からの出血であれば、たとえ動脈性出血でも圧迫は有効です。鼻出血は、その約90%がキーゼルバッハ(Kiesselbach)部位(図3)を含む前方からの出血ですので1)、動脈性・静脈性にかかわらず、まずは圧迫を試みることが大切です。
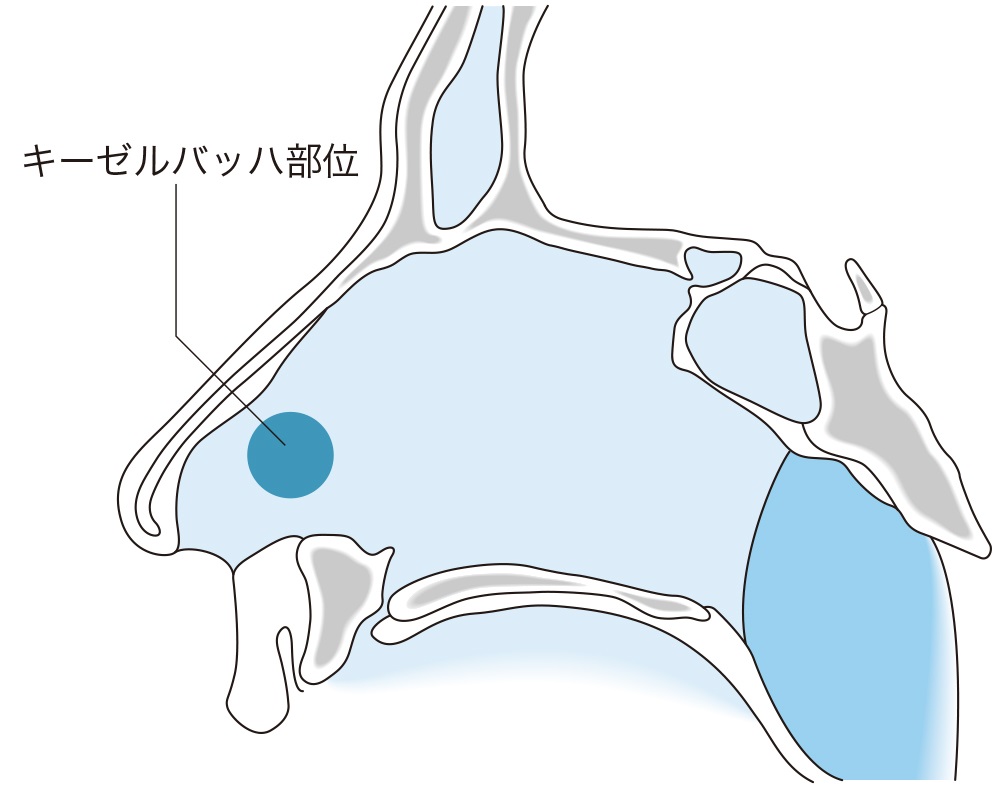
ただし、前方からの鼻出血であっても、動静脈奇形など解剖学的な異常を背景としたものに対しては、圧迫止血が難しいことがあります。出血の勢いは動脈性出血と同様に強いうえに、血管壁に弾性がなく、圧迫が有効でないことが多いためです。適切な処置を行っても止血が難しい場合は、こうした基礎疾患が隠れている可能性を考慮し、耳鼻咽喉科にコンサルトしましょう。
❶ 患者に問診・説明すべきこと
出血の量が多いと患者はパニックになり、血圧が上がって余計に止血が難しくなることがあります。まずは静かに声かけをし、患者を落ち着かせることが先決です。また、血液を飲み込まないよう指示することも大切です。血液を多量に飲み込むと嘔気・嘔吐をきたすためです。
なお、医師側もアクティブな出血に慌ててしまい、止血処置ばかりに意識が向きがちですが、丁寧な問診も大切です。
患者に問診すべきなのは、「どんなふうに出血が始まったか」です。左右のどちらから出たのか、どのくらいの量か、突然のどの奥に垂れ込んできたかなど、発症の様子について問い、病態の把握に努めましょう。
当然ながら、抗凝固薬や抗血小板薬などの内服歴、易出血性をきたす基礎疾患の有無を確認することも大切です。また、忘れがちですが家族歴に関する前述の動静脈奇形をきたす問診も重要です。Osler病(遺伝性出血性末梢血管拡張症、hereditary hemorrhagic telangiectasia;HHT)は、難治性鼻出血の原因として有名な常染色体優性遺伝疾患です。皮膚や口腔に血管拡張病変を認めることが多いため、注意して診察しましょう。
救急外来で止血ができた症例では、前述した圧迫止血の指導とともに、鼻を触らないこと、当日は激しい運動や熱い風呂を避けることを指示しましょう。出血の勢いが激しく動脈性出血が疑われた場合は、止血できたとしても後日耳鼻咽喉科外来の受診をすすめるのがよいでしょう。鼻粘膜焼灼などを行い、再出血を予防すべきケースがあるためです。
鼻出血の訴えがあった患者を診察するときは、「本当に鼻出血かどうか」を確認することも大切です。吐血や喀血を鼻出血と誤認するケースがあるためです。鑑別診断や必要とされる処置、コンサルトすべき診療科は全く異なりますので、この点には十分に注意が必要でしょう。
2| のどの疾患

のどの疾患で注意すべきものは、急性喉頭蓋炎と扁桃周囲膿瘍です。順に詳しく解説しましょう。
1.急性喉頭蓋炎
急性喉頭蓋炎は、気道閉塞により短時間で致命的となりうる「帰してはならない耳鼻咽喉科疾患」の代表といってよいでしょう。
しかしながら、救急外来レベルで急性喉頭蓋炎を診断するのは、それほど簡単ではありません。耳鼻咽喉科外来であれば、「のどが痛い」と訴える患者全員の喉頭を直接確認できますが、夜間・休日の救急外来だとそうはいきません。したがって、喉頭を観察することなく疑わしい症例を見抜かなければなりません(当たり前ですが、口を開けても喉頭は見えません)。
まず、くぐもり声がある、stridorが聞こえる、といった上気道閉塞を強く示唆する所見があれば、急性喉頭蓋炎を疑う必要があります。また、唾液が飲み込めないほど強い嚥下時痛があるにもかかわらず、中咽頭(開口して見える範囲)の所見は軽度、という場合も要注意です。こうしたケースでは、急性喉頭蓋炎を想定し、入院を検討してよいでしょう。
なお、SpO2は、上気道が完全に閉塞するぎりぎりまで低下しません。頻呼吸によって代償するためです。つまり、呼吸数の増加は、上気道閉塞を疑う重要なサインになります。
また、発症からの経過も丁寧に問診しましょう。急性喉頭蓋炎では、短時間に急性に増悪したケースであるほど、気道緊急の危険性は高まります。つまり、「今日から痛い患者」と「3日前から痛みが続いている患者」では、前者のほうをより注意すべき、ということです。耳鼻咽喉科にコンサルトする前に、こうした時間経過をきちんと聴取しておくとよいでしょう。
ちなみに、急性喉頭蓋炎は単純X線によるthumb sign(親指の形のように喉頭蓋が描出される)という所見(図4)が教科書的にはよく知られていますが、必ずしも有用ではありません。正常でも喉頭蓋が厚く写る患者はいる一方で、この所見がなくても急性喉頭蓋炎を否定できないためです。やはり、これまで書いた問診と身体診察が大切です。
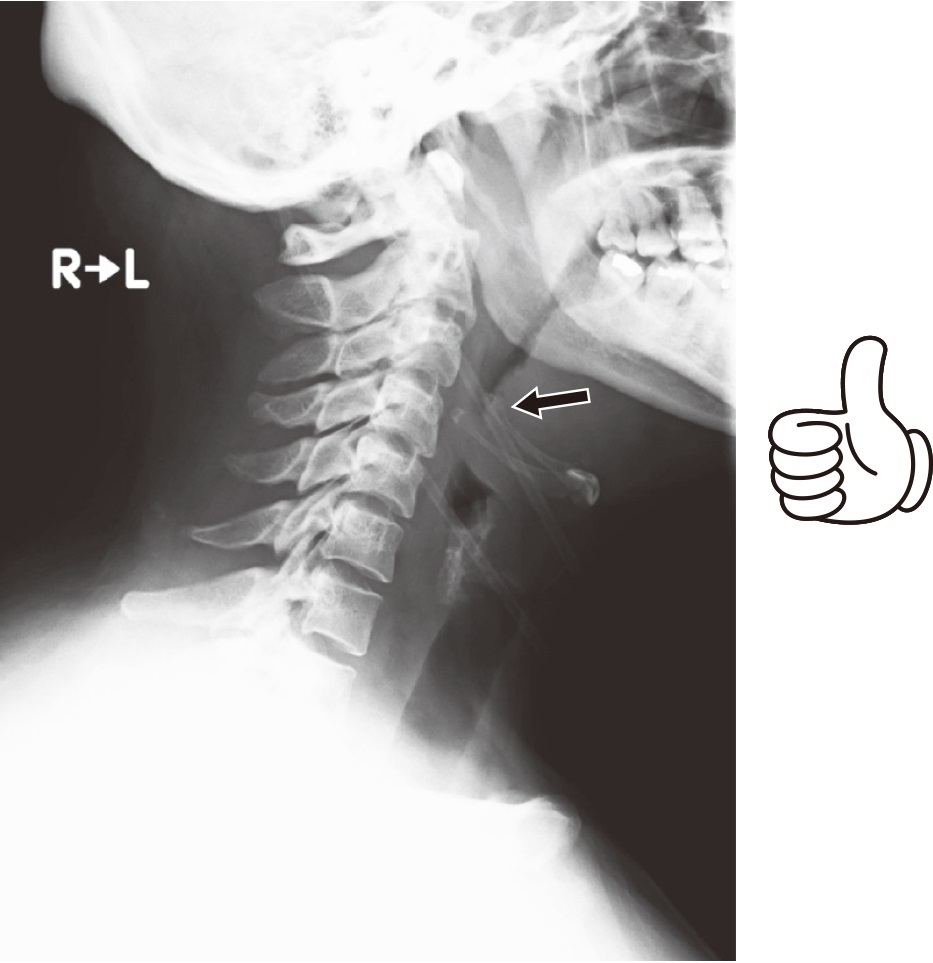
〔岸本 曜:急性喉頭蓋炎.森山 寛(監修),大森孝一,他(編):今日の耳鼻咽喉科・頭頸部外科治療指針 第4版,p403,医学書院,2018より〕
急性喉頭蓋炎では、早急に耳鼻咽喉科にコンサルトしたうえで、血液検査、血液培養をオーダーし、抗菌薬の投与を行いましょう。耳鼻咽喉科にコンサルト後は、重症度や施設の方針により、気管切開を行って管理することもあります。
喉頭浮腫を軽減する目的でステロイドを投与することもあります。
2.扁桃周囲膿瘍
扁桃周囲膿瘍(図5)も、急性喉頭蓋炎と同じく発熱と強い咽頭痛をきたす耳鼻咽喉科疾患ですが、急性喉頭蓋炎ほど緊急性はありません。休日・夜間に来院した場合は、基本的には翌日の耳鼻咽喉科外来受診を指示する方針でよいでしょう。
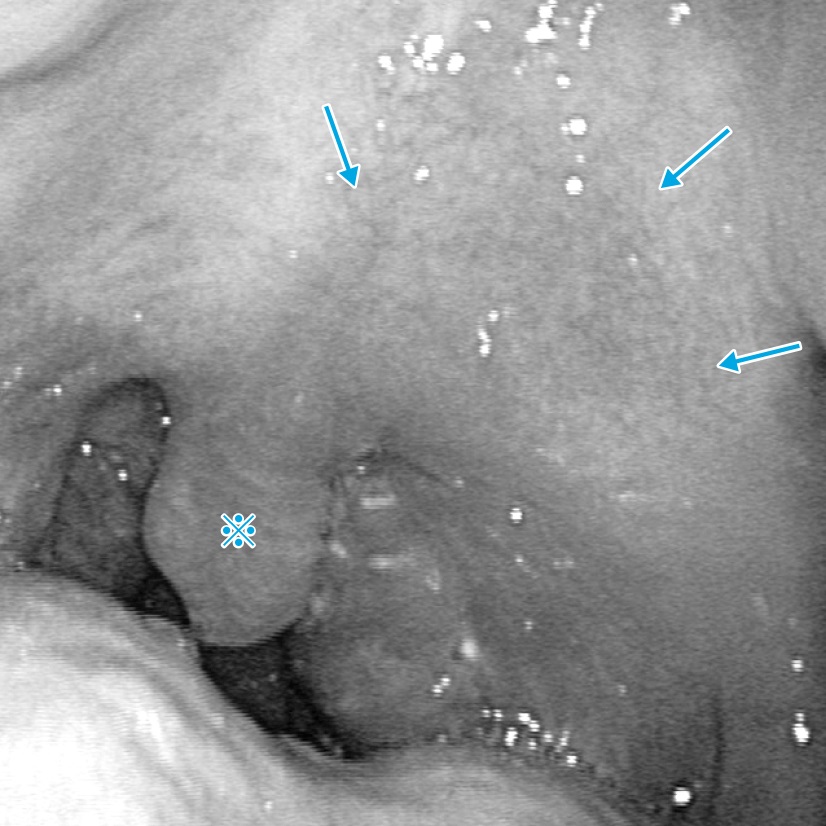
口蓋垂が右に偏位している(※)。左軟口蓋が発赤腫脹している(→)。
〔堀 進悟(監修),田島康介(編):耳鼻科.マイナー外科救急レジデントマニュアル,p217,医学書院,2016より〕
喉頭蓋とは異なり、扁桃周囲は肉眼的に観察できますので、まずは扁桃に炎症所見があるかどうかを丁寧に診察することが大切です。扁桃周囲膿瘍を疑う重要な身体所見として「開口障害」があります。
ただし、膿瘍がどのくらいの範囲に及んでいるかまでは肉眼的に判断できません。下方まで及んでいるケースでは、喉頭浮腫によって気道狭窄が生じるリスクもあります。症状、呼吸状態に注意する必要があるでしょう。
扁桃周囲膿瘍を疑う場合に造影CTが必須というわけではありませんが、造影CTを行うことで膿瘍の部位(たとえば縦隔まで広がっているかなど)を正確に把握することができます。単純CTでは膿瘍の評価は困難です。リソースに応じて検査を選択しましょう。縦隔まで広がっている場合は耳鼻咽喉科のみならず、胸部外科にコンサルトが必要です。
なお、一見すると扁桃周囲膿瘍に見えて、実は齲蝕(虫歯)が原因で周囲に膿瘍を形成しているケースがあります。この場合は歯科にコンサルトが必要です。扁桃そのものに炎症所見があるかどうかをしっかり観察しましょう。
近年はHibワクチンの普及により、小児の急性喉頭蓋炎は激減しました。Hibワクチンが定期接種に指定されたのは2013年ですが、2014年以降に重篤なHib感染症は一例も報告されていません。逆にいえば、小児の場合はワクチン接種歴を確認することが大切です。定期接種とはいえ、一部に未接種の患児もいるためです。
・急性喉頭蓋炎と“危険なめまい”は見逃さない
参考文献
1)Alvi A, et al:Acute epistaxis. How to spot the source and stop the flow. Postgrad Med 99:83-90, 94-96, 1996
書籍『レジデントのための専門科コンサルテーション』には,本章の続きとして「耳の疾患」「外傷」「自力での対処法を覚えておくべき病態」に関する情報も盛りだくさん! ぜひお手に取ってみてくださいね。(編集部より)
レジデントのための
専門科コンサルテーション
学びにくい専門科の知識と
コンサルト力を身につける
<内容紹介>レジデントにとってメジャー科以外の専門科は、そのすべてを初期研修中にローテートすることができず、知識も不十分になりがちなため、専門科医師へのコンサルトのタイミングを図るのが難しいという悩みを抱えている。本書は12の専門科について「いつ、どのようにコンサルトすべきか」が理解できるとともに、学びにくい専門科の知識や自力で対応できる技術を修得できる。巻末には、デキるレジデントになるための座談会も収載。
目次はこちらから
タグキーワード
いま話題の記事
-
医学界新聞プラス
[第11回]外科の基本術式を押さえよう――鼠径ヘルニア手術編
外科研修のトリセツ連載 2025.04.07
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
-
医学界新聞プラス
[第10回]外科の基本術式を押さえよう――腹腔鏡下胆嚢摘出術(ラパコレ)編
外科研修のトリセツ連載 2025.03.24
-
サルコペニアの予防・早期介入をめざして
AWGS2025が示す新基準と現場での実践アプローチ寄稿 2026.03.10
最新の記事
-
対談・座談会 2026.03.10
-
医療者の質をいかに可視化するか
コンピテンシー基盤型教育の導入に向けて対談・座談会 2026.03.10
-
対談・座談会 2026.03.10
-
医療を楽しく知る・学ぶ社会をめざして
おもちゃAED「トイこころ」開発への思い
坂野 恭介氏に聞くインタビュー 2026.03.10
-
寄稿 2026.03.10
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。



