画像診断レポートの見落としを防ぐ「二重確認法」のススメ
寄稿 飯田 茂晴
2021.04.19 週刊医学界新聞(通常号):第3417号より
画像診断レポートの見落としが多数報道され,社会問題となっています1)。この問題は,電子カルテシステムの改善に頼るだけでは解決が困難であると筆者は考えています。根本的な理由として,電子カルテシステムの基となる現在の情報工学そのものに陥穽があるからです。
筆者が在籍する京都南病院グループはグループ全体で合計306床を有し,24時間救急も行っており,45人の常勤医が勤務しています。放射線科常勤医は2人で,医師同士は常時PHSで連絡を取ることが可能です。医療安全専任の医師はおらず,電子カルテの更新に潤沢な予算が組めるわけではありません。日本全国どこにでもある,典型的な中規模市中病院です。
2016年末以降,当院では行動経済学やトヨタ生産方式等の仕組みを取り入れることにより,電子カルテ等の追加投資ゼロ,かつ放射線科医1人のみでも実行できる「二重確認法」を導入しています2~4)。その結果,画像診断レポートの見落としはこの4年間で発生していません。本稿では,この二重確認法をご紹介します。
主治医への確実な連絡にナッジを活用
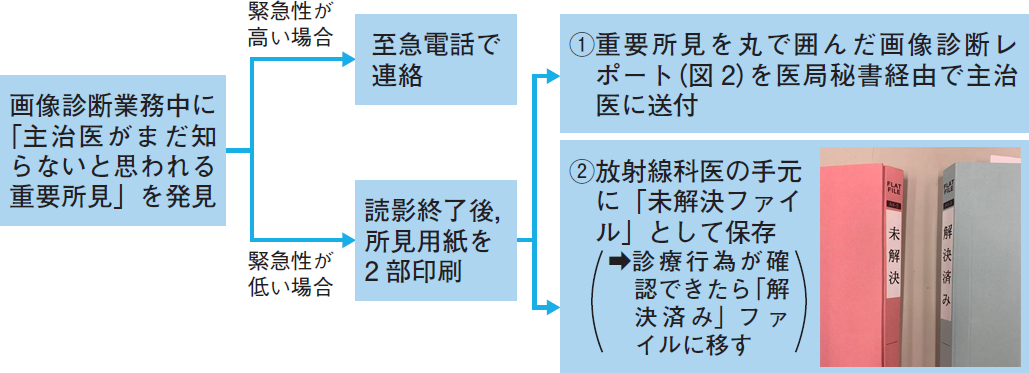
具体的な方法を図1,2に示します。緊急性が低い場合,印刷した所見用紙2部を,1枚目は「ナッジ」を活用した主治医への連絡に,2枚目は「かんばん方式」を活用したファイル管理に使います。
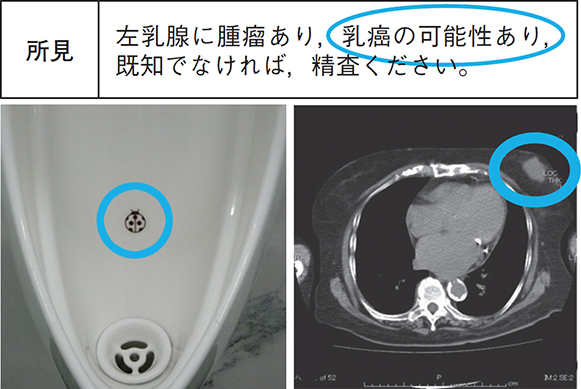
ナッジ(Nudge)は「肘で軽くつつく」という意味で,21世紀に入ってからノーベル経済学賞を3回も受賞した行動経済学の領域において提唱されています5)。規則や罰則よりも,肘で軽くつつくような働き掛けのほうが人の行動を変え,社会をより良いものにすることが知られています。男性の読者ならば,「トイレの虫マーク」を一度は見たことがあるでしょう。これもナッジを活用した事例です。
緊急性に乏しい偶発所見を,外来や手術で忙しい臨床医に電話連絡すると,迷惑に思われることは確実です。当院では,画像診断業務中に「主治医がまだ知らないと思われる重要所見」を発見した際,緊急性が低い場合は主治医への電話連絡は行わず,医局秘書を経由して診療がひと段落した時に伝達してもらいます。所見用紙には重要所見を丸で囲み,トイレの虫マークのごとく,すぐに目に飛び込むように工夫しています。その結果,ほぼ全ての重要な偶発所見を,1週間以内に主治医に伝えることに成功しました。
二重確認法を導入するに当たって最大の難所は,「知らせるべき重要所見とは何か」を定義することです。数が少な過ぎるのは論外ですが,多過ぎても狼少年状態になり「警告疲れ」が双方に生じます。当院では,絶対に漏れのないように定義しました。レポートの情報のうち,表のdに相当する「3か月放置できない,かつ主治医は知らない情報」は全て連絡しています。所見としては,悪性腫瘍はもちろん,動脈瘤,良性腫瘍,水腎症,間質性肺炎等も含まれます。前述のとおり,診療に配慮した医局秘書経由での連絡ならば,念のため多くの重要情報を連絡したとしても迷惑に思われることはほぼありません。

診療行為の追跡に「かんばん方式」を採用
しかしながら,ナッジ...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。

飯田 茂晴(いいだ・しげはる)氏 新京都南病院放射線科医長
1996年京都府立医大卒。放射線診断専門医,IVR専門医,検診マンモグラフィ読影認定医(AS)。2013年より現職。画像診断レポートの見落とし・確認不足問題に取り組み,Twitter(ID: @economics_dr)やYouTubeにて情報を発信している。
いま話題の記事
-
対談・座談会 2026.05.12
-
Sweet Memories
揺れながら進む,あなたの一歩に意味がある寄稿 2026.05.12
-
生涯を通じて女性のQOLを維持・向上する
産婦人科4本目の柱「女性医学」対談・座談会 2026.05.12
-
寄稿 2026.05.12
-
がん患者のせん妄を看護する エビデンスと臨床の間で
[第8回] せん妄かもしれないと思った時に看護師ができること連載 2026.05.12
最新の記事
-
対談・座談会 2026.05.12
-
生涯を通じて女性のQOLを維持・向上する
産婦人科4本目の柱「女性医学」対談・座談会 2026.05.12
-
Sweet Memories
揺れながら進む,あなたの一歩に意味がある寄稿 2026.05.12
-
デジタル撮像とAIが切り拓く,細胞診の新たな地平
新田 尚氏(株式会社CYBO 代表取締役社長)に聞くインタビュー 2026.05.12
-
そのとき,研修医と指導医は何を考えているのか
麻酔科における「時間の流れ」と「思考の進め方」寄稿 2026.05.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
