- HOME
- 医学界新聞プラス
- 医学界新聞プラス記事一覧
- 2021年
- 医学界新聞プラス[第2回]精神科
医学界新聞プラス
[第2回]精神科
『レジデントのための専門科コンサルテーション』より
連載 山本健人,亀井士郎,山崎真平
2021.11.05
レジデントのための専門科コンサルテーション
「専門科へのコンサルトの必要性やタイミングを見極めるのが難しい……」
多くの研修医が抱くこの悩みに答えるべく生まれたのが『レジデントのための専門科コンサルテーション』です。 本書は,編著者の「けいゆう先生」こと山本健人氏が研修医に扮して12の専門科の医師にインタビューすることで,普段学ぶ機会の少ない専門科の知識をその場で教えてもらっているかのように読める解説書となっています。「医学界新聞プラス」ではそのうち耳鼻咽喉科と精神科の一部をピックアップしてご紹介します。本連載を通して,“デキレジ力”を身につけよう!

精神科医からのアドバイス
精神科志望でない研修医が、精神疾患について詳細な知識を持っておく必要はそれほどありません。しかし、せん妄や不眠などは、一般病棟や救急外来で頻繁に出会うコモンな病態です。
多くは自科(身体科)での頓用指示などで対応できると思いますが、難しいケースでは精神科に介入を依頼したほうがよいでしょう。せん妄の管理も、不眠の服薬コントロールも、やはり精神科医のほうが慣れているからです。
また、救急外来では自殺企図の患者を診療することが多いと思います。頻度は多くありませんが、自殺念慮が強い場合は精神科に入院適応の判断を求める必要があるでしょう。
一方、病気不安症(心気症)やパニック症の症状で救急外来に繰り返し受診する患者に出会うこともあります。精神疾患であることに気づきにくいケースもあるかもしれませんが、可能な限り精神科受診につなげたいところです。患者が発してくれたSOSに気づき、うまく精神科にアプローチしてもらうのも初診医の仕事です。
では、精神科にコンサルトすべきシチュエーションを順にみていきましょう。
1| せん妄

1.せん妄とは
せん妄とは、身体疾患や薬剤により惹起される意識障害の一種で、認知機能や注意力、見当識などが一過性に障害される病態です1, 2)。当の患者は、いわば「睡眠と覚醒のはざまでもうろうとした状態」にあり、幻覚を体験することもあります。入院患者の10〜30%、手術後の患者の15〜53%に起こるとされています。
また、せん妄は予後悪化の独立した因子の一つで、死亡率が2倍、のちの認知症発症が3倍となるという報告があります。基本的には可逆的な病態で、適切な介入があれば1〜数日で改善しますが、病態が遷延することもしばしばあります。
せん妄には大きく二つのタイプがあります。
まず、日没から明け方にかけて不穏・興奮状態に至るものを過活動型せん妄といいます。これは、転倒やカテーテルの自己抜去などにつながるため、医学管理上問題となりやすい病態です。
一方、一日中ベッド上でぼんやりとして不活発な状態になるものを低活動型せん妄といいます。客観的にわかりづらく、しばしば見逃されます。
せん妄の診断のポイントは、①過活動または低活動の急激な発症または日内変動と、②意識障害です3)。
①は経過から判断します。②の判断には注意の検査が役に立ちます。1週間の曜日を逆順に答えてもらう、または20から1ずつ数を減らして答えてもらうといった検査を行い、いずれも完遂できなければ障害ありとします。認知症ではこれらは可能なことが多く、鑑別に有用です。①と②があれば、せん妄の可能性が高いといえます。
2.せん妄の治療
せん妄に対しては、非薬理学的な介入と薬理学的な介入を行います2)。前者では、早期の離床を促し、動作を妨げる点滴やカテーテル、ドレーン類を必要最小限にします。時計やカレンダー、家族の写真などをベッドサイドに置くのも大切です。
一方、後者でまず重要なのは、せん妄の原因となりうる薬物を中止することです。ベンゾジアゼピン系の睡眠薬や抗不安薬、あるいは非ベンゾジアゼピン系(ゾピクロン、エスゾピクロン、ゾルピデムなどのいわゆるZドラッグ)の睡眠薬は、かえって中途半端な睡眠状態を惹起し、せん妄を悪化させる恐れがあります。1剤程度であれば原則中止するのが望ましいでしょう。
ただし、これらの薬を大量に飲んでいる場合、突然の中止は離脱症状を引き起こすため、減量について精神科にコンサルトするか、薬剤師に相談しましょう。
他にも、オピオイドや抗コリン薬もせん妄の原因となりやすいため、中止や減量を検討しましょう。
せん妄を治療するために薬剤を投与する場合、その目的は「夜間の不穏を抑え、しっかり寝かせること」です。過活動型せん妄のみに投与し、低活動型せん妄には投与しません。
内服できるのであれば、クエチアピン(セロクエル®)を最初に試みるのがよいでしょう1)。ただし、糖尿病には禁忌です。糖尿病患者で、さらに70歳以上か、パーキンソン症状や腎機能障害があればペロスピロン(ルーラン®)から、いずれも該当しなければリスペリドン(リスパダール®)から試みるのがよいでしょう。
せん妄の不穏・興奮は基本的に日没から悪化しますが、その初期に介入することが重要であるため、内服のタイミングは夕食後が理想的です(処方例:クエチアピン錠25〜50 mg/ペロスピロン錠 4〜8 mg/リスペリドン内用液0.5〜1 mg、いずれも夕食後)。
ただし、上記の抗精神病薬は、過量になると過鎮静や錐体外路症状が生じ、転倒のリスクが高まります。特に高齢になるほど副作用が生じやすくなります。適量がわからなければ、まず処方例の下限を夕食後に処方し、同量を不穏時頓用としましょう。効果があれば同じ量で継続、効果がなければ速やかに増量します。せん妄がしばらくみられなくなれば中止しましょう。
また、内服ができない場合はハロペリドール(セレネース®)注〔セレネース®注2.5〜5 mg(静注or筋注)/セレネース®注2.5〜5 mg+生食50 mL(点滴)〕を用いて対応します。
せん妄によってベッドから転落したり、カテーテルを自己抜去したりするなど危険な行動があり、他に手段がない場合にやむなく身体拘束を行うこともありますが、期間は最小限にすべきです。
3.精神科の介入を依頼すべきとき
前述の対応をしてもせん妄のコントロールが難しい場合は、速やかに精神科にコンサルトしましょう。病院によっては「精神科リエゾンチーム」や「認知症ケアチーム」(名称は病院ごとに異なる)が設置されています。いずれも、精神症状や認知症に対応する医師や看護師からなる多職種チームで、せん妄などの精神科的な問題に関して相談できます。
ただし、せん妄の原因となる電解質異常や低酸素など身体の問題が見逃されている場合、精神科医が介入してもせん妄は改善しません。せん妄そのものの治療と合わせて、せん妄の原因となっている身体の問題を検索し、しっかり対処することも大切です。
4.精神科に依頼する際に注意すべきこと
精神科医がせん妄に適切に対処するには、患者の臨床情報をしっかり得る必要があります。この際には、看護師の協力が欠かせません。患者を最も近くでケアしている看護師から、日中や夜間の患者の様子を詳しく教えてもらう必要があるからです。主治医として関わる医師も、患者に関する情報を看護師ときちんと共有しておく必要があるでしょう。
また、身体科からコンサルトを受けて精神科医が病室を訪問すると、本人と家族が驚いてしまうことがあります。事前に主治医から説明を受けていないと、「何か重い精神疾患にかかったのか」と不安になってしまうからです。
せん妄という病態は一般にはほとんど知られていません。精神科の専門領域に含まれることを知っている患者もほとんどいないでしょう。精神科にコンサルトして診察を依頼したときは、その目的を本人と家族にきちんと伝えておくことが大切です。
2| 不眠

1.不眠への対応
入院中の不眠は、非常にありふれた訴えです。研修医が看護師から不眠に対する処方を求められることもよくあるでしょう。
まず、入院中の睡眠薬(表1、2)は、せん妄を生じるリスクがあるかどうかで使い分けます。せん妄を生じるリスクが高い高齢(70歳以上)の患者や、中枢神経疾患を持つ患者、認知機能障害が疑われる患者であれば、スボレキサント(ベルソムラ®)やレンボレキサント(デエビゴ®)などのオレキシン受容体拮抗薬や、ラメルテオン(ロゼレム®)などメラトニン受容体作動薬が適していますので、これらの薬を使用しましょう。

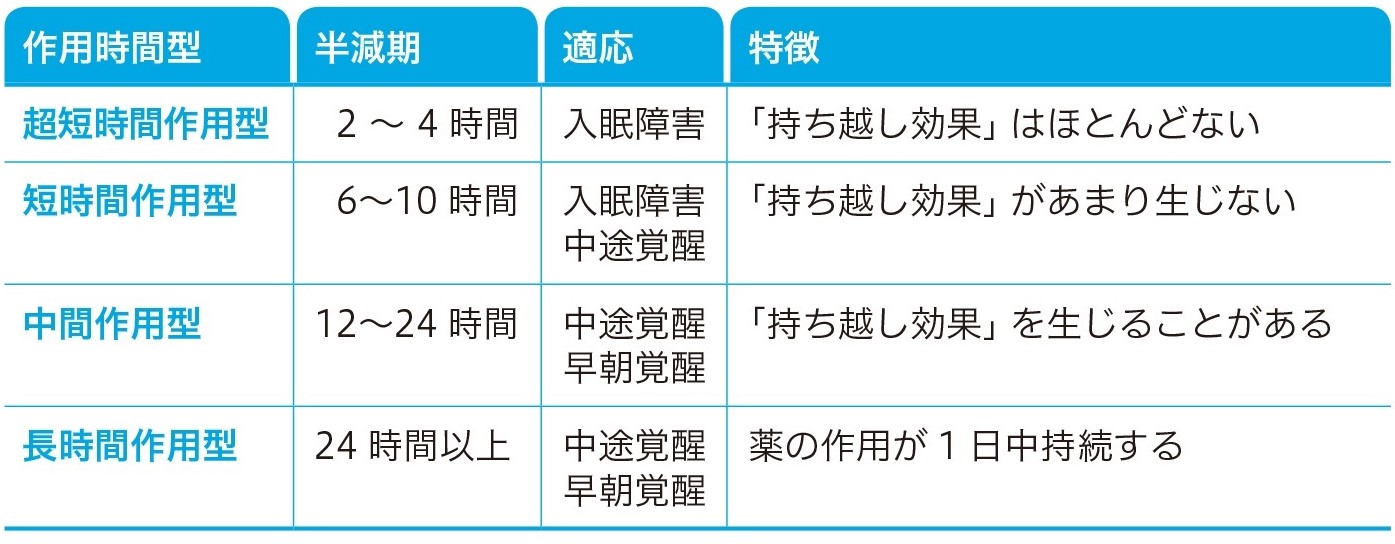
スボレキサントやラメルテオンは、連日の投与でせん妄の発症を予防する効果があるとされています4,5)。不穏・興奮はないものの不眠があり、せん妄予防も期待して処方する場合、夕食後にラメルテオン 8 mg、不眠時にスボレキサント 15 mgという指示が推奨されます6)。必要なら、不穏時は前述の「せん妄」で述べたとおりクエチアピンなどを使用するとよいでしょう。
せん妄のリスクが全くない患者であれば、先に上げた睡眠薬の他に、非ベンゾジアゼピン系の超短時間作用型であるゾルピデム(マイスリー®)や、短時間作用型のブロチゾラム(レンドルミン®)のような、効果が得られやすい薬を1種類使用します。
なお、添付文書の上限用量でも効果がなかった時点で精神科にコンサルトするのがよいかと思います。つまり、不眠が改善しないときに、2剤以上使用するのは避けたほうがよいでしょう。
また、せん妄のリスクがない不眠の患者に対しては、症状が「入眠障害」「中途覚醒」「早朝覚醒」のいずれにあたるのかを問診すると、薬剤選択の参考になります。一般的に、超短時間・短時間作用型の薬が使えるのは「入眠障害」(寝つけない)のタイプです。
一方、中途覚醒の患者であれば中間作用型の睡眠薬が必要になりますし、早朝覚醒の場合は、うつ病を疑って診察することも大切になります。これらのケースは、精神科に服薬コントロールを依頼したほうが無難でしょう。
2.不眠の原因にアプローチする
不眠を訴える患者に対して単に対症的に睡眠薬を出す前に、「なぜ不眠になっているのか」を考えることが大切です。もしせん妄を起こしているなら、せん妄としての介入が必要ですし、痛みなど身体へのストレスが背景にあるなら、まずは疼痛コントロールが必要です。抑うつ的になっていて眠れないなら、うつに対する介入が必要になります。
入院前には睡眠薬をいっさい飲んでいなかった人が、入院後に単剤の上限量を飲んでも眠れない場合、背景に何らかの原因があると考えたほうがよいでしょう。
コンサルト前に不眠の原因について考察されていると、精神科側としても患者に関する情報が増え、ベストな介入がしやすいといえます。
一方、入院前からかなりの量の睡眠薬を内服している患者もいます。このような場合は、最初から精神科にコンサルトしても構いません。環境が変わると、同じ投薬内容では不眠のコントロールに難渋することもあります。精神科医が介入すれば、薬を整理するよいきっかけになるというメリットもあるでしょう。
なお、睡眠薬や抗不安薬として用いられるベンゾジアゼピン系の薬剤は、添付文書上の用量でも(過量投与でなくても)依存をきたすことがあります。これを「常用量依存」と呼び、長期的な使用はそのリスクになります。依存が形成されると、断薬・減薬時に、不眠や不安、焦燥感、頭痛や振戦などの離脱症状が出現します。
ベンゾジアゼピン系の薬剤は身体科でもよく用いられますが、長期的に使用する場合は、やはり精神科の介入を得たほうが安心でしょう。
不眠や不安などの訴えに対し、睡眠・抗不安の効果を期待してエチゾラム(デパス®)が漫然と処方されるケースがありますが、前述のとおりベンゾジアゼピン系の薬剤は依存のリスクがあるため、できるだけ避けるべきです。特にエチゾラムは効果が強いため安易に処方されやすいのですが、原則、精神科以外では処方しないほうがよい薬剤と考えるべきでしょう。
3.外来での不眠への対応
研修医であれば、救急外来で不眠の患者を診療することもあります。こうしたケースでは、睡眠薬への依存がある場合や、指示された用量を超えて内服しているために薬が不足した場合など、背景に何らかの問題を抱えていることがよくあります。
処方を求められたからといって、救急外来で安易に処方してしまうのは禁物です。一晩眠れなくても命に関わることはまずありません。かかりつけ医に相談するよう指示して帰宅してもらうのがよいでしょう。
一方、不眠に対するアプローチとしては、薬剤以外の指導も大切です(表3)7)。定期的な運動や寝室環境、食生活、お酒など、生活面での指導内容についても覚えておいてください。

〔厚⽣労働科学研究・障害者対策総合研究事業「睡眠薬の適正使⽤及び減量・中⽌のための診療ガイドラインに関する研究班」および⽇本睡眠学会・睡眠薬使 ⽤ガイドライン作成ワーキンググループ (編):睡眠薬の適正な使⽤と休薬のための診療ガイドラインー出⼝を⾒据えた不眠医療マニュアル.2013(http://jssr.jp/data/pdf/suiminyaku-guideline.pdf)より〕
超短時間作用型のゾピクロン(アモバン®)は苦味が特徴です。たとえ素早く飲み込んでも、体内で吸収された成分が再び口内に分泌されることで、しばらく時間が経過してから苦味を生じることもあります。苦味に対する苦痛で飲みにくく感じる患者もいますので、注意が必要です。
・不眠症に対する投薬、薬への依存には注意しよう
参考文献
1)Taylor DM,他(著),内田裕之,他(訳):モーズレイ処方ガイドライン.第13版日本語版,ワイリー・パブリッシング・ジャパン,2019
2)日本総合病院精神医学会せん妄指針改訂班(編):せん妄の臨床指針〔せん妄の治療指針 第2版〕.星和書店,2015
3)Hodges JR(著),森 悦朗(監訳):臨床家のための高次脳機能のみかた.新興医学出版社,2010
4)Hatta K, et al:Preventive effects of ramelteon on delirium: a randomized placebo-controlled trial.JAMA 71:397-403, 2014
5)Hatta K, et al:Preventive effects of suvorexant on delirium: a randomized placebo-controlled trial.J Clin Psychiatry 78:e970-e979, 2017
6)Hatta K, et al:Real-world effectiveness of ramelteon and suvorexant for delirium prevention in 948 patients with delirium risk factors. J Clin Psychiatry 81:19m12865, 2019
7)厚⽣労働科学研究・障害者対策総合研究事業「睡眠薬の適正使⽤及び減量・中⽌のための診療ガイドラインに関する研究班」および⽇本睡眠学会・睡眠薬使⽤ガイドライン作成ワーキンググループ (編):睡眠薬の適正な使⽤と休薬のための診療ガイドライン─出⼝を⾒据えた不眠医療マニュアル.2013 http://jssr.jp/data/pdf/suiminyaku-guideline.pdf
書籍『レジデントのための専門科コンサルテーション』には,本章の続きとして「自殺企図への対応」「その他の精神疾患」に関する情報も盛りだくさん! ぜひお手に取ってみてくださいね。(編集部より)
レジデントのための
専門科コンサルテーション
学びにくい専門科の知識と
コンサルト力を身につける
<内容紹介>レジデントにとってメジャー科以外の専門科は、そのすべてを初期研修中にローテートすることができず、知識も不十分になりがちなため、専門科医師へのコンサルトのタイミングを図るのが難しいという悩みを抱えている。本書は12の専門科について「いつ、どのようにコンサルトすべきか」が理解できるとともに、学びにくい専門科の知識や自力で対応できる技術を修得できる。巻末には、デキるレジデントになるための座談会も収載。
目次はこちらから
タグキーワード
いま話題の記事
-
医学界新聞プラス
[第16回]データを「匿名化」すれば,企業への提供や海外展開に自由に使えますか?
研究者・医療者としてのマナーを身につけよう 知的財産Q&A連載 2026.03.06
-
医学界新聞プラス
[第2回]開口部からストーマを見分けよう
写真を見て・解いて・わかる皮膚排泄ケア「WOCドリル」ストーマ編連載 2026.03.04
-
医学界新聞プラス
[第4回]喉の痛みに効く(感じがしやすい)! 桔梗湯を活用した簡単漢方うがい術
<<ジェネラリストBOOKS>>『診療ハック——知って得する臨床スキル 125』より連載 2025.04.24
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
サルコペニアの予防・早期介入をめざして
AWGS2025が示す新基準と現場での実践アプローチ寄稿 2026.03.10
最新の記事
-
対談・座談会 2026.03.10
-
医療者の質をいかに可視化するか
コンピテンシー基盤型教育の導入に向けて対談・座談会 2026.03.10
-
対談・座談会 2026.03.10
-
医療を楽しく知る・学ぶ社会をめざして
おもちゃAED「トイこころ」開発への思い
坂野 恭介氏に聞くインタビュー 2026.03.10
-
寄稿 2026.03.10
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。

