患者のそばで最高のパフォーマンスを発揮する
セル看護提供方式®とは何か
寄稿
2019.09.23 週刊医学界新聞(看護号):第3339号より
2013年,福岡県にある飯塚病院では看護師の生産性向上を目標に,製造業におけるセル生産方式を応用した「セル看護提供方式®」(以下,セル看護)を全病棟で導入した。日勤看護師全員が患者を均等に受け持ち,看護業務のムダを徹底的に排除した病室内で看護を完結させるのが特徴だ。こうした取り組みは看護師の労務環境の改善,患者の転倒・転落や褥瘡の発生件数減少にも貢献し,全国から注目を集める。セル看護を開発した同院の取り組みを取材した(関連記事)。
スタッフステーションがガランとしている。十数分ほど待ってみても,出入りするのは医師やクラーク,管理栄養士だけで看護師の姿はない。周りを見回すと,PCを載せたカートを押しながら病室に入っていく看護師を見つけた。後に続いて病室に入ると,もう1人の看護師の姿が。看護師はそれぞれカートを患者のそばに寄せ,笑顔で患者と会話をしながらカートに積んだ処置具を取り出し業務を行っている。この間,患者のそばから看護師が動いたのは,病室内に備え付けられている棚から物品を補充したときだけ。全ての業務が病室内で完結していた。
徹底したムダ取りで業務改善
製造業の世界にはセル生産方式と呼ばれる生産体制がある。1人,もしくは数人の小集団が製品の組み立てから検査までの全行程を受け持つことで待ち時間を排除し,生産性を上げる方式だ。このセル生産方式を看護分野に応用したのがセル看護である。
セル看護が従来の看護提供方式と異なるのは,患者―看護師間のやりとりだけに注視するのではなく,業務の「流れ」と患者に与える「結果」にも着目し,勤務時間内に最高のパフォーマンスを上げる点にある。その中で特筆すべき点は,①受け持ち患者の均等割り振り,②看護業務のムダ取りの大きく分けて2つだ。以下に,実際の工夫を見てみよう。
◆受け持ち患者の均等割り振り
セル看護では,看護師1人当たりの業務量軽減のため,師長を除く日勤看護師全員が日単位に患者を割り振られ,担当患者に対するあらゆる業務を受け持つ。現在,飯塚病院の看護師1人当たりの受け持ちは4人である。しかし,看護師不足と言われ続ける中で,この体制は本当に実現可能なのか。
セル看護を発案・開発した同院看護部特任顧問の須藤久美子氏が看護部長に就任した2008年当時,チームナーシング制度を採用していた同院では,日勤の看護師1人当たり6~8人,時には10人の患者を担当するような過酷な状況だったという。
こうした環境を改善しようと須藤氏が看護体制を見直した際,病棟の総患者数を師長も含めた日勤の看護師数で割ったところ,看護師1人当たりの担当患者数は3~4人程度であることが明らかになった。計算上は,業務に余裕ができる人員数であるにもかかわらず,現場との実情になぜこれほどのギャップが生じてしまったのか。そこには「従来の看護体制に対する固定概念の邪魔があった」と須藤氏は振り返る。
一般的なチームナーシングは,部署の看護師を3チーム程度の小規模集団に分け,リーダー看護師の下で業務を行う。一方で小集団の中にはリーダー看護師をはじめ,早・遅出,フリーなど,担当患者を受け持たない看護師がおり,結果的に患者を受け持てる看護師数だけで業務の分配を考えると,受け持ち患者数が増大してしまうのだ。
そのため,セル看護では1人にかかる業務量を減らそうと,まずは受け持ち患者の均等割り振りを行った(図)。「早・遅出で行っていた業務を全員で少しずつ分担することで,この変更はスムーズにできた」と須藤氏は述懐する。また不測の事態への対応を目的に置かれていたフリー看護師の業務も,病棟ごとに物品の位置をそろえ,他フロアからの応援を呼びやすくすることで代用できるようにし,患者対応に専念できる体制を構築した。
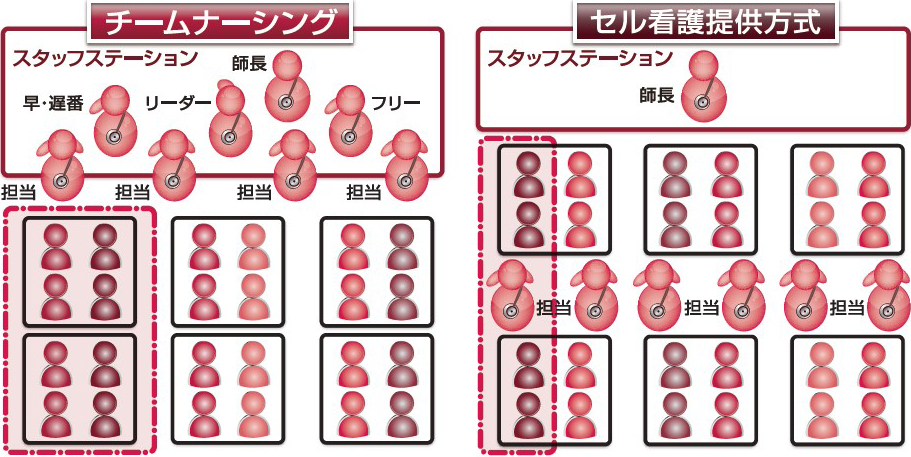
チームナーシングでは,リーダー,早・遅番,フリーなど,受け持ち患者を持たない看護師がいる一方,セル看護では師長以外の全ての看護師が患者を均等に受け持つ。また,1部屋に複数の看護師が出入りするよう人員を配置しているのも特徴だ。
◆看護業務のムダ取り
セル看護は,従来のスタッフステーションを起点とした情報収集やカンファレンスではなく,ベッドサイドを起点とした業務運用を基本とする。この取り組みを最大限実現するために,①動線のムダ,②記録のムダ,③配置のムダの3点に絞り,それぞれ対策を講じた。具体的にどのような内容か。
①動線のムダ取りは,患者のそばに看護師が居続けるための最重要項目である。看護師が戻ることの多いスタッフステーションと病室間を何度も往復しないよう,カートに物品を詰め込んだり,病室周囲に棚を設けたりして,少しでも患者のそばにいる時間を確保できるよう工夫している。
②記録のムダ取りは,利活用されないメモや下書き,重複した...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。
いま話題の記事
-
医学界新聞プラス
[第4回]喉の痛みに効く(感じがしやすい)! 桔梗湯を活用した簡単漢方うがい術
<<ジェネラリストBOOKS>>『診療ハック——知って得する臨床スキル 125』より連載 2025.04.24
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
対談・座談会 2025.03.11
-
医学界新聞プラス
[第11回]外科の基本術式を押さえよう――鼠径ヘルニア手術編
外科研修のトリセツ連載 2025.04.07
-
サルコペニアの予防・早期介入をめざして
AWGS2025が示す新基準と現場での実践アプローチ寄稿 2026.03.10
最新の記事
-
対談・座談会 2026.03.10
-
医療者の質をいかに可視化するか
コンピテンシー基盤型教育の導入に向けて対談・座談会 2026.03.10
-
対談・座談会 2026.03.10
-
医療を楽しく知る・学ぶ社会をめざして
おもちゃAED「トイこころ」開発への思い
坂野 恭介氏に聞くインタビュー 2026.03.10
-
寄稿 2026.03.10
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
