救急医療現場における“看取り”の医療について考える(鹿野 恒)
寄稿
2010.02.08
【寄稿】
救急医療現場における“看取り”の医療について考える
鹿野 恒(市立札幌病院救命救急センター副医長)
救急医療は「生」と「死」が常に背中合わせになっている医療であるが,今までの救急医療は,とにかく患者を救うことだけを追求してきたように思える。慢性疾患や末期がんなどの終末期では,ターミナルケアやホスピスなどが充実し,患者の尊厳や家族との時間を大切にする医療がすでに成熟してきているが,運ばれて間もない時期に終末期を迎えることが少なくない救急医療現場では,終末期医療はまだまだ未熟であると言える。救急医療はどんなに頑張って治療しても亡くなりゆく患者が多い現場でもある。医療者の「最後まであきらめない」という使命感から,実は患者と家族の大切な時間を見過ごしてきてしまったのかもしれない。
終末期医療を実践するためには,助からないという「告知」を行うことが必要となるため,医療者にとって「終末期の告知」自体も大変なストレスとなり得る。しかしそれにも増して,不慮の事故や突然の疾病により救急搬送され,わずかな時間で愛する人を失う家族の悲しみは計り知れない。救急医療を担うわれわれだからこそ,終末期医療について真剣に考えていかなければならないのではないだろうか。
本稿では,現在当施設で実践している終末期医療について紹介し,救急医療現場における終末期医療について考えたい。
終末期の告知が重要
看取りの医療の中では,これからの医療すなわち(1)治療の差し控え(withholding),(2)治療の中止(withdrawing)について話し合うことになる。近年,医学界の各方面において,終末期の治療に関するガイドラインが出されている。救急医療の分野においては,日本集中治療医学会の「集中治療における重症患者の末期医療のあり方についての勧告」(2006年8月)と日本救急医学会の「救急医療における終末期医療に関する提言(ガイドライン)」(2007年11月)が参考となる。特に後者では,具体的な治療の手控えや中止の方法も記載されている。
最近インフォームドコンセントを重要視するあまり,一方的に家族へ治療の選択肢を提示し,決断させる施設もあると聞く。しかし,これは医療者として無責任であるような気がする。いずれの選択をしても,家族はその責任の重さを抱えてしまうことになり,患者が亡くなった後に後悔や自責の念に駆られるかもしれない。当施設では,家族の気持ちを十分に聞いた後に「医療者として良心に基づき対応する」ことをお話ししている。そのことで,今までにトラブルとなった症例は一例も存在していない。
当施設における救急医療における終末期医療の方針を示す(図)。まず,患者が回復不能である,あるいは回復が極めて困難であることが疑われる場合,その病状を複数名の医師により適切に診断し,脳死状態が疑われる場合には脳死の診断を行う。
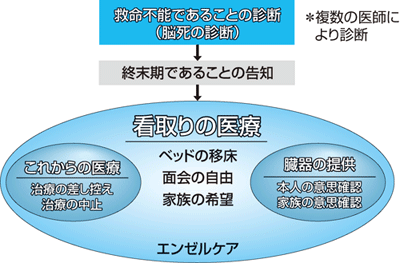 |
| 図 市立札幌病院の救急医療における終末期医療の方針 |
昨年7月の臓器移植法改正の際に「脳死は人の死か」ということが議論され,国民は「脳死と診断されると治療が打ち切られるのではないか」「患者が切り捨てられるのではないか」などの不安を募らせている。しかし,脳死診断は決して治療を打ち切るために行っているのではなく,「残された時間を有意義に過ごしてほしい」「家族の望まない医療の押し付けだけはしたくない」という思いで行っていることを伝えることが重要である。
患者を助けてほしいと願う家族に対して「もう助からない」「助けることが極めて困難である」と告知すると,家族は「最後まで全力で尽くしてほしい」「あきらめないでほしい」と言うかもしれない。また,医療者にとっても告知は敗北を意味し,「人の命を助けたい」との思いで医師となったばかりの研修医らにとっては,なおさらジレンマを感じずにはいられないであろう。しかし,この「終末期の告知」こそが,患者と医療者の信頼関係を再構築し,患者や家族にとって安らかな「看取り」を迎える第一歩となると,私たちは考えている。
ICUでも「看取り」はできる
当施設では,家族への告知の後,患者をできるだけ静かな病室へ移床し,最後の時間と空間を提供している。ここで,私たちが以前経験した患者の例を紹介したい。
患者は2歳児,自宅で痙攣と同時に嘔吐したため窒息し,心停止状態で搬送された。救急外来で心拍は再開したものの意識は回復せず,脳死状態および臓器不全となった。そこで,両親に救命が不可能であること,死が近いことを告げ,ICU内にあるパーティションで仕切られた部屋に移床した。
面会の制限時間を解除するとともに,両親がICU内に泊まれるよう配慮し,本人が好きだったおもちゃなどをベッドにたくさん並べた。また,限られた時間を記録に撮ってもよいことを伝え,ビデオやカメラでその大切な時を記録し,勤務を終えた看護師たちが玩具のピアノで歌を歌った。そして,最後に人工呼吸器や昇圧剤の点滴がついたまま両親に抱っこしてもらった。
後日,両親はその当時を振り返り,「ICUにいるのに不思議と病院にいる気がしなかった。生きているうちに抱っこできてよかった」と話してくれた。ただでさえ器械だらけのICUの中で緊張している家族からは,このようなことはなかなか言いだせない。だからこそ,医療者は家族が何を望んでいるかを十分に考え,提案する必要がある。
ほかにも,家族が患者の体の清拭を看護師とともに行ったり,中学生の娘さんが患者である母親にネイルアートをしたこともあった。さらに,脳死となった女性には,少しでも女性としての尊厳を守りたいという気持ちから,亡くなる前からメイクを行うこともある。このように,個々の患者の背景や状態によって「看取り」の医療は異なるが,患者と家族に最後まで寄り添っていく気持ちが重要である。
また当施設では,患者が亡くなった後にも,ご遺体をシャワーなどできれいに清め,エンゼルメイクを行っている。これらは家族と共に行われることが多いが,その部屋からはよく笑い声が聞かれる。今までの悲しみに暮れて患者を見送っていた救急医療の中ではあり得なかった光景である。
臓器移植は救急医療の延長上にある
先述したように,当施設では,脳死状態が疑われる場合には複数の医師による脳死診断も行っている。2004年より48例で臓器移植の意思確認を行い,そのうち32例(66.7%)に承諾をいただいた。患者の命を助ける救急医療と,患者の死を前提とする臓器提供は一見相反する医療に思われ,抵抗感を抱いている医療者も少なくない。しかし私たちは,臓器提供は救急医療の延長上にあると考えている。
私事になるが,以前事故に遭った若い女性が治療の甲斐なく脳死状態となり,心停止後の腎臓提供を経験したことがあった。その際,父親に「これで娘は生きていきます」と言われた。患者を助けられなかった敗北感でいっぱいであった私にとっては衝撃的な言葉であり,それ以来,脳死と診断された患者の家族に対し,臓器提供の意思確認を必ず行っている。
臓器移植法改正の報道の中で,日本は「移植後進国」と言われていたが,欧米に比べて圧倒的に臓器移植が少ないからと言って,日本人が決して臓器提供に後ろ向きであるとは思えない。提供後に家族を訪ねると,「今もどこかで元気に生きている」「息子のことを本当に誇りに思う」と話してくれ,家族が前向きに生きていることを実感する。
*
現在,救急医療体制が崩壊し,たらい回しや救急医の過剰労働などが問題となっている状況の中で,終末期医療にまでなかなか配慮が行き届かない実情も理解できる。しかし,突然の出来事で,わずかな時間のうちに愛する人を失う家族ほど,患者の「死」は受け入れがたく,混乱し悲しみも深い。患者を助けられないと知ったとき,救急医療は「cure(治療)」から「care(ケア)」に変わっていく。終末期医療を真剣に考えることが,救急医療を最期まで全うすることになるのではないだろうか。
| 鹿野恒氏 1993年旭川医大卒。2005年より現職。日本救急医学会評議員・指導医,日本脳神経外科学会専門医,日本脳死脳蘇生学会理事,日本移植学会評議員。専門は救急医学・脳蘇生医学・脳神経外科学。最近,人工心肺を用いた脳蘇生法の研究・開発に取り組んでいる。 |
 |
いま話題の記事
-
人工呼吸器の使いかた(2) 初期設定と人工呼吸器モード(大野博司)
連載 2010.11.08
-
寄稿 2016.03.07
-
忙しい研修医のためのAIツールを活用したタイパ・コスパ重視の文献検索・管理法
寄稿 2023.09.11
-
連載 2010.09.06
-
事例で学ぶくすりの落とし穴
[第7回] 薬物血中濃度モニタリングのタイミング連載 2021.01.25
最新の記事
-
医学界新聞プラス
[第5回]事例とエコー画像から病態を考えてみよう「腹部」
『フィジカルアセスメントに活かす 看護のためのはじめてのエコー』より連載 2024.04.12
-
医学界新聞プラス
[第3回]学会でのコミュニケーションを通して自分を売り込む!
『レジデントのためのビジネススキル・マナー――医師として成功の一歩を踏み出す仕事術55』より連載 2024.04.12
-
医学界新聞プラス
[第1回]心理社会的プログラムと精神障害リハビリテーションはどこが違うのでしょうか
『心理社会的プログラムガイドブック』より連載 2024.04.12
-
医学界新聞プラス
[第2回]小児Monteggia骨折
『クリニカル・クエスチョンで考える外傷整形外科ケーススタディ』より連載 2024.04.12
-
対談・座談会 2024.04.09
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
