変わる腎不全看護と看護師の役割
慢性腎臓病と看護の専門性
対談・座談会 水附裕子,秋澤忠男,内田明子
2009.10.26 週刊医学界新聞(看護号):第2852号より

近年,慢性腎臓病(chronic kidney disease;CKD)という疾患概念のもとに腎疾患をとらえる考え方が注目されている。腎機能の低下を早期にとらえ,生活指導,食事指導,服薬指導などを通して腎機能のさらなる悪化や合併症を防ぐことがCKD治療のポイントである。
患者のライフスタイルへの介入が大きなカギとなるCKD医療において重要になるのが,看護師の役割だ。日本腎不全看護学会では,CKDの病態にあわせた看護システムの構築とともに,これまで養成してきた透析療法指導看護師がCKD看護に携わるための方策の検討を進めている。わが国のCKD医療・看護はどうあるべきか,日本の第一人者たちによる座談会を企画した。
CKD医療のポイントは早期発見と質の高いケア
水附 日本腎不全看護学会は,1976年に日本透析看護研究会を設立し,活動を始めま した。1986年には日本腎不全看護研究会へと名称を変更し,1998年からは現在の日本腎不全看護学会として活動しています。本学会は,透析看護をはじめ,腎不全保存期や,腎代替療法選択期,透析導入期,維持透析期と患者の変化に対応しながら腎臓病看護のあり方を考えてきました。
近年,慢性腎臓病(CKD)という疾患概念が登場し,さまざまな疾患から起こりうる腎臓病の中心的な考え方になりつつあります。本日は,CKD概念に基づく医療の考え方の中で,私たちはどのような看護を展開していくべきなのか考えてみたいと思います。
秋澤 CKDの概念は慢性腎不全に置き換わる概念として,米国で生まれました。この概念の誕生には,以下の3つの背景があります。
1つは,CKD患者さんが非常に多いということ。2つ目は,CKDは予後が悪く,放置すれば末期腎不全へ進行し,透析や移植が必要になるということ。そして最後に,CKDは慢性の心血管疾患を高い確率で合併するということです。CKD患者さんは,末期腎不全に至って亡くなるよりも,その過程で心血管疾患により亡くなる場合が多いという報告もあります。また,腎機能の低下は,患者さんのQOLの低下を招くばかりでなく,医療費圧迫の要因にもなっており,早期の対策が必要だという議論が高まったのです。
この傾向は日本でも同様で,およそ1330万人のCKD患者さんがいます。そのうち,約600万人が腎不全あるいは心血管疾患合併のハイリスク患者であると言われています。
水附 予後が優れない点を考慮しますと,早期発見が大切になってきますね。
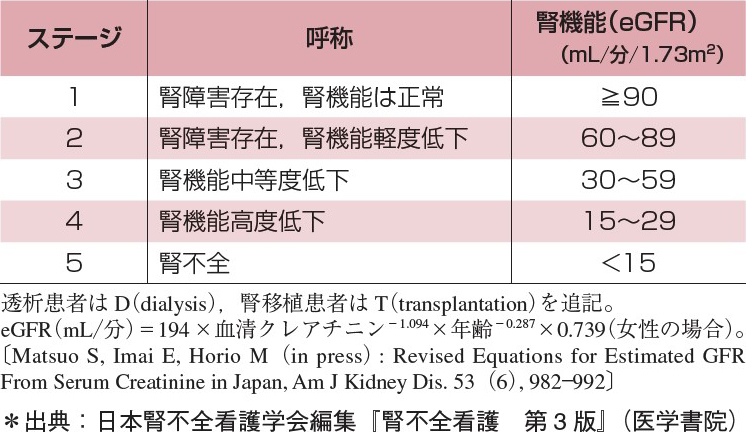
秋澤 そのとおりです。現在,腎疾患は,慢性糸球体腎炎や急性間質性腎炎,膜性増殖性腎炎といった,病態に応じた細かな分類がなされています。これに対しCKDでは簡明な診断基準を設けることで,腎機能低下を示唆するわずかな変調を容易に発見できるようにしています。早期の段階で治療を開始し,透析導入や心血管疾患の合併を抑えることをめざしているのです(表1)。

また,病態に応じて5つのステージに分類されており,軽度から重度まで多様な患者さんを対象としています(表2)。CKDと診断されたあとは,この幅広く,かつたくさんの患者さんへの服薬管理や生活・食事療法が重要になってきます。チーム医療の観点に立ち,看護師,栄養士,薬剤師をはじめとしたコメディカルの方々と協力して,CKD治療に取り組んでいきたいと思います。
内田 CKDという疾患概念が出たとき,私は,今後は一見健康そうな人たちも看護の対象になっていくのだと感じました。看護学生のときに学んだ「看護の役割は,健康な人を含めたすべての人の健康の保持・増進である」という看護の根源的な考え方をあらためて実感しました。今後は,CKDという広い視野に立った看護実践・研究を重ねていくことが必要になってくると思います。
水附 そうですね。まず考えられるのが「一見健康そうな人」,すなわち自覚症状のない,軽度のCKD患者さんに対する治療や診断,特に継続的な受診の支援などを行うことは,現状では難しいと思います。どのような対策が有効になるのでしょうか。
秋澤 例えばステージ3で重要になってくるのは,病状の進行を予防するための生活指導であり,さまざまなコメディカルがかかわるチーム医療が求められていると思います。その新たなチームにとって,腎不全看護,透析看護を通して蓄積されたノウハウは宝です。活かせるものは活かしながら,新たなCKD医療をつくるために力を貸していただきたいと思います。
水附 最近ではCKDの早期段階から継続的にかかわり,腎機能の改善や進行の抑制をめざす動きが出ています。中には,外来のシステム作りから始め,看護師や薬剤師,栄養士らによる生活指導や服薬指導を細やかに行っている病院もあります。特に透析にかかわる看護師は,患者さんへの生活指導が長年のテーマでしたので,得意分野でもあり,大いに貢献していきたいところです。
CKD進行の予防という意味では,外来だけでなく病棟における患者指導への取り組みも有効です。病棟や外来,在宅など患者の日常生活に応じた指導方法の工夫を,患者さんの病期に合わせて行うことで,生活に密着した患者支援が行われ,CKDの進行抑止力としては,効果が大きいと思われます。
内田 当院では,透析室の看護師が院内横断的に活動し,CKD患者の発見および専門的なケアを行えるようにしています。この看護師はCKDコーディネートナースと呼ばれており,外来,病棟,さらには当院で実施された人間ドックなど,院内のあらゆるところで見つかった腎疾患の患者さんを対象と考えています。血清クレアチニン検査をしたすべての患者さんの推定糸球体濾過率(eGFR)を算出し,通知してもらえるシステムをつくりました。CKDの早期発見だけでなく,これまでもっぱら透析看護にかかわってきた看護師がCKDについて学ぶ機会になることも期待しています。
秋澤 今後,効果的なCKD医療を構築していく上で,CKDを専門にしたさまざまなコメディカルが生まれていくのは大切なことだと思います。これは看護師においても同様で,いわば「CKD専門看護師」のようなものが生まれてくることが期待されます。そのような看護師が外来・病棟を問わず活動できる仕組みを整えていくことが,CKD医療を大きく飛躍させるものと考えます。
CKD患者の早期発見・治療へ向けて――病院と地域の連携
内田 先ほど,CKDの診断基準は早期発見を意図したものであるという秋澤先生のお言葉がありました。例えば,極めて初期の患者さんが人間ドッグで異常を通知された場合,受診する気にならず治療対象にならないことが考えられます。このような方々に,私たちはどのようにかかわっていくことができるでしょうか。
秋澤 やはり地域の保健・医療スタッフとの連携が必要だと思います。地域・職域の保健師さんや訪問看護師さんが定期的に患者さんを訪問・面談し,受診勧奨するとともに必要なケアや指導を実施し,さらに病院との情報共有を図っていくべきでしょう。また,今後は増加するであろう高齢のCKD患者さんに対して連続的なケアを行うために,地域の福祉施設や保健施設との連携を進めていくことも大切です。
内田 施設との連携で言うと,高齢のCKD患者さんには透析対象の方が多く,喫緊の課題だと思います。これまでは,透析看護のスタイルはご本人のセルフケアを前提として,私たちは,あくまでその支援をしていくというものでした。しかし,高齢になるとそもそもセルフケアが困難な人たちが増えてきます。そのため,介護保険などの制度を利用しながら,私たち看護師や訪問看護師,ホームヘルパーなど,多くの職種が支援にあたっています。医療のマンパワーの面からみても,施設を超えて,多職種が連携して患者さんをみていく必要があります。
水附 地域との連携では,まだまだ工夫や改善すべきところが多くあります。生活の援助者という視点では,今後,病院は地域におけるさまざまな職種と綿密な連携をとっていく必要があります。高齢のCKD患者さん...
この記事はログインすると全文を読むことができます。
医学書院IDをお持ちでない方は医学書院IDを取得(無料)ください。

水附裕子(みずつき・ゆうこ)氏 葉山ハートセンター看護部長/日本腎不全看護学会理事長
関東学院大経済学部経済学科卒。看護学校卒業後,横須賀共済病院人工腎臓室に入職。神奈川県立看護教育大学校人工透析課程・看護教育学科を経て,鎌倉額田記念病院,東京共済病院などで急性期・慢性期の透析に携わる。2006年より現職。1970年代の新人看護師時代における,透析患者とのかかわりが現在までの看護の継続の原点となっている。日本腎不全看護学会理事長として,腎不全看護領域における専門性確立に取り組んでいる。

秋澤忠男(あきざわ・ただお)氏 昭和大学医学部内科学講座腎臓内科 学部門教授/日本透析医学会理事長
東医歯大医学部卒。76年昭和大藤が丘病院内科(腎臓)の創設に参加。同病院の講師,助教授を経て,99年和歌山県立医大腎臓内科・血液浄化センター教授。2005年より現職。専門分野は腎臓病学,特に腎不全の病態と治療,および血液浄化療法。日本透析医学会,日本腎臓学会専門医・指導医,日本透析医学会理事長。『透析療法事典 第2版』(医学書院)など多くの編著訳書の編纂にも携わっている。

内田明子(うちだ・あきこ)氏 聖隷佐倉市民病院看護次長/日本腎不全看護学会副理事長
看護師,保健師資格を取得後,千葉社会保険病院透析室,千葉社会保険介護老人保健施設勤務を経て,2006年より現職。同年千葉大大学院を修了し看護学修士取得。血液透析,腎移植の実績を持つ聖隷佐倉市民病院で認定看護管理者としてCKD看護や訪問看護などのプロジェクトを推進している。また,日本腎不全看護学会副理事長としては透析領域の看護師の認定や看護系学会等社会保険連合での活動に取り組んでいる。
いま話題の記事
-
あせらないためのER呼吸管理トレーニング
[ミッション7] マスク換気デバイスと友達になろう!連載 2026.05.12
-
VExUS:輸液耐性が注目される今だからこそ一歩先のPOCUSを
寄稿 2025.05.13
-
対談・座談会 2026.05.12
-
ピットフォールにハマらないER診療の勘どころ
[第22回] 高カリウム血症を制するための4つのMission連載 2024.03.11
-
実際どうなの? 糖尿病診療のココが知りたい
[第1回] 血糖悪化,どう考えて,どう動く?連載 2026.05.12
最新の記事
-
対談・座談会 2026.05.12
-
生涯を通じて女性のQOLを維持・向上する
産婦人科4本目の柱「女性医学」対談・座談会 2026.05.12
-
Sweet Memories
揺れながら進む,あなたの一歩に意味がある寄稿 2026.05.12
-
デジタル撮像とAIが切り拓く,細胞診の新たな地平
新田 尚氏(株式会社CYBO 代表取締役社長)に聞くインタビュー 2026.05.12
-
そのとき,研修医と指導医は何を考えているのか
麻酔科における「時間の流れ」と「思考の進め方」寄稿 2026.05.12
開く
医学書院IDの登録設定により、
更新通知をメールで受け取れます。
