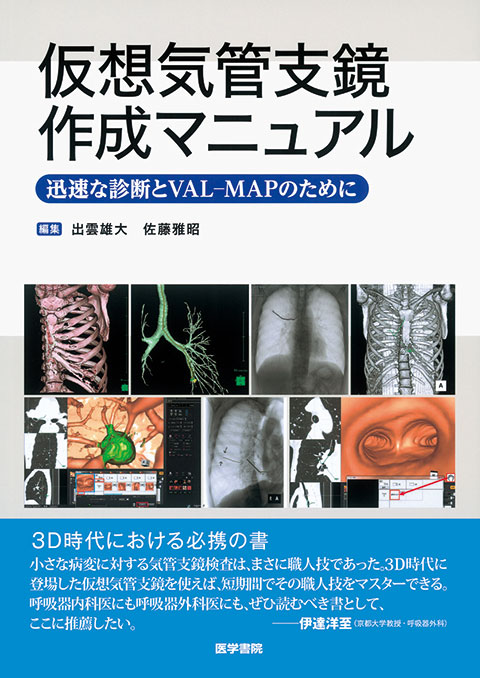
気管支鏡診断アトラス
中枢病変・末梢病変の診断過程をトレースできる実践的なアトラス
もっと見る
CT画像から気管支分岐を正確にイメージし、肺末梢の病変まで捉える気管支鏡“枝読み”術。その手法を駆使し診断に至った症例を多数提示する。10 steps methodを用いた気管支鏡所見の見かた、生検・擦過のコツ、病変の分類・評価のポイント等、著者が長年の経験により培ったノウハウも併せて解説。中枢病変・末梢病変の診断過程をトレースできる実践的なアトラス。
更新情報
-
更新情報はありません。
お気に入り商品に追加すると、この商品の更新情報や関連情報などをマイページでお知らせいたします。
- 序文
- 目次
- 書評
- 正誤表
序文
開く
はじめに
気管支鏡検査を継続してくると,忘れることのできない教育的な症例に出くわす.
内視鏡画像,特に消化器内視鏡検査を一般外科診療の中で行っていた時期がある.1989年から1990年にかけ山口県にて岡崎幸紀先生に消化器内視鏡画像と深達度診断の面白さを教えていただき,消化器内視鏡検査に強く引き付けられた.岡崎先生が毎月主宰される「レントゲン・アーベント」という研究会などで,多くのことを教えていただいた.臨床において早期胃癌の症例に出会うと,その内視鏡画像における深達度診断と細かく切り出した手術摘出検体における深達度を比べ,今まで報告されてきた所見の意味と,何か新しい所見はないか病理の先生に食い下がっていたように思う.
その後,聖マリアンナ医科大学に異動し,さらに呼吸器に特化した診療を行うようになった.しかし,どうしても消化器内視鏡検査の進歩に遅れないようにと,消化器内視鏡の学会・研究会には時間があれば参加したいと感じ,東京で開催される早期胃癌研究会に参加するようにしていた.この研究会は毎月第3水曜日午後6~9時の間に,5症例を提示し,1症例30分で読影・病理との比較を行う会である.中堅医師の読影に対し経験豊富な先輩医師のコメントは辛辣でありながらも教育的であり,気管支鏡検査にも通じるところがあった.また,複数の病理医が若干異なるコメントを交わすこともあり,学問の深さを感じた.この早期胃癌研究会後にはJR田町駅の近くで,本書の共著者である森田克彦先生と消化器内視鏡の細やかな読影について遅くまで酒を酌み交わした.
また,福岡大学筑紫病院の八尾建史先生,秋田赤十字病院(現在,札幌医科大学)の山野泰穂先生などの先生方から内視鏡手技,所見の取り方などを詳細に教えていただき,消化器内視鏡検査の神髄の深さに心酔した.
幸運なことに,聖マリアンナ医科大学,JCHO下関医療センター,島根大学医学部附属病院には,多くの珍しい気管支鏡検査の症例が集まり,直接経験させていただいた.当然ながら,聖マリアンナ医科大学呼吸器外科でご教授いただいた長田博昭名誉教授,中村治彦前教授をはじめ,聖マリアンナ医科大学呼吸器内科の宮澤輝臣特任教授,峯下昌道教授と多くの呼吸器内科の先生方,症例をご紹介いただいた先生方,JCHO下関医療センター呼吸器外科の森田克彦先生とスタッフの方々,島根大学医学部呼吸器・臨床腫瘍学の礒部威教授と同僚の先生方の協力なくしてはこの本の出版には漕ぎつけていない.
きれいな気管支鏡画像と示唆に富む病理組織所見を比較することを基本におき,わずかでも気管支鏡所見の読影が上達するように心がけてきたつもりである.本書『気管支鏡診断アトラス』では,自分の中で示唆に富む症例を集め,「気管支鏡検査画像をどのように考え,どのように診断するのか」という疑問に対し,私の中で考えてきたことをまとめてみた.この本を手にとっていただいた先生方に,何らかの考え方をお伝えできれば幸いである.
2018年10月
栗本 典昭
肺末梢の孤立性病変に対する気管支鏡所見はいったいどうなっているのか? 10年以上前から興味を持ち続けてきた.遡ること今から20年以上前になるが,岩国みなみ病院の“栗本部屋”に呼び出されたことを思い出す.切除標本にラジアル型超音波プローブを挿入してエコーで病変の形が描出されることを教わった.その感激を忘れてしまったわけではないが,消化管から内視鏡の世界に入った経緯から,病変が直接内視鏡観察できないことに対して,“物足りなさ”を感じてきた.
聖マリアンナ医科大学に在籍していたころ,ルーチンの気管支鏡検査で気道洗浄するときはいつもきれいな写真が撮れるので,一生懸命多くの写真を残すように心がけていた.岩国みなみ病院に戻ってからは,EBUS-GS法を細径気管支鏡で行う際に少量の生理食塩液を気道内に浸水させる方法により安定して末梢気道のきれいな写真が撮れるようになった.超音波プローブを内挿したガイドシースを浸水下に内視鏡観察しながら安定して選択的に挿入できるようになった.
JCHO下関医療センターに赴任してからはルーチンに極細径気管支鏡観察を先行させてから,EBUS-GS法のために細径気管支鏡に入れ替えて生検するようになった.そうすることで,“末梢性肺腫瘤”でもおよそ半分の確率で何らかの直接所見が得られることがわかってきた.
外科医であり,切除標本を(病理診断に影響しない程度に)自由に切り出す権限があると思っている.病理診断のレポートを見ても,実際にプレパラートを観察しても,内視鏡で観察された気道狭窄,癌の露出などがうまく出ていることは少なかった.どうしても内視鏡所見と病理所見を対比したかった.
そこで,「切除標本の生理食塩液持続浸水下の気管支鏡観察」を始めた.この方法は,総胆管結石の手術の際に行ってきた“胆道鏡検査”にヒントを得た.消化器外科医には必須の手技であるが,総胆管切石術といい,総胆管の側壁を小切開して,“胆道ファイバー”と呼ばれる先端径4mmぐらいの軟性鏡を総胆管に挿入する.下流は膵内胆管からVater乳頭部の方向,逆に上流は総肝管,左右の肝内胆管の方向をくまなく観察し,胆道内にある結石を探し出し排石するのである.このときに重要なポイントはworking channelから点滴ルートを介して胆道内に入れる生理食塩液であった.助手は(切開孔の左右に掛けた支持糸を各々その対側に適度に牽引するようにして)胆道鏡が挿入された総胆管側壁の小切開孔の脇から水漏れを少なくしなければならない.胆道が開かなくなり,視野の確保が困難になるからである.肝外胆管は水漏れして,水圧が維持できないとすぐ虚脱してしまうし,またある程度流量がないと胆道内の浮遊物により視野は制限されてしまう.
手術直後に切除標本の生理食塩液持続浸水下の気管支鏡観察を極細径気管支鏡にて行い,関与気管支にガイドワイヤーを挿入して,ホルマリン伸展固定した.後にガイドワイヤーに沿って切り出しを行い,関与気管支が全長にわたって露出されるようにした.病変の直接影響を受けている気道を中心に病理検索が行えるようになった.ようやく物足りなさが解消されつつある.多くの協力者がいて初めてできる作業であり,JCHO下関医療センターのスタッフの協力体制のおかげである.特に毎回,標本の切り出しを手伝ってもらった村上誠一前放射線技師長,当方の些細な質問に応じていただいてきた瀬戸口美保子病理診断科部長に深謝を申し上げる.
2018年10月
森田 克彦
気管支鏡検査を継続してくると,忘れることのできない教育的な症例に出くわす.
内視鏡画像,特に消化器内視鏡検査を一般外科診療の中で行っていた時期がある.1989年から1990年にかけ山口県にて岡崎幸紀先生に消化器内視鏡画像と深達度診断の面白さを教えていただき,消化器内視鏡検査に強く引き付けられた.岡崎先生が毎月主宰される「レントゲン・アーベント」という研究会などで,多くのことを教えていただいた.臨床において早期胃癌の症例に出会うと,その内視鏡画像における深達度診断と細かく切り出した手術摘出検体における深達度を比べ,今まで報告されてきた所見の意味と,何か新しい所見はないか病理の先生に食い下がっていたように思う.
その後,聖マリアンナ医科大学に異動し,さらに呼吸器に特化した診療を行うようになった.しかし,どうしても消化器内視鏡検査の進歩に遅れないようにと,消化器内視鏡の学会・研究会には時間があれば参加したいと感じ,東京で開催される早期胃癌研究会に参加するようにしていた.この研究会は毎月第3水曜日午後6~9時の間に,5症例を提示し,1症例30分で読影・病理との比較を行う会である.中堅医師の読影に対し経験豊富な先輩医師のコメントは辛辣でありながらも教育的であり,気管支鏡検査にも通じるところがあった.また,複数の病理医が若干異なるコメントを交わすこともあり,学問の深さを感じた.この早期胃癌研究会後にはJR田町駅の近くで,本書の共著者である森田克彦先生と消化器内視鏡の細やかな読影について遅くまで酒を酌み交わした.
また,福岡大学筑紫病院の八尾建史先生,秋田赤十字病院(現在,札幌医科大学)の山野泰穂先生などの先生方から内視鏡手技,所見の取り方などを詳細に教えていただき,消化器内視鏡検査の神髄の深さに心酔した.
幸運なことに,聖マリアンナ医科大学,JCHO下関医療センター,島根大学医学部附属病院には,多くの珍しい気管支鏡検査の症例が集まり,直接経験させていただいた.当然ながら,聖マリアンナ医科大学呼吸器外科でご教授いただいた長田博昭名誉教授,中村治彦前教授をはじめ,聖マリアンナ医科大学呼吸器内科の宮澤輝臣特任教授,峯下昌道教授と多くの呼吸器内科の先生方,症例をご紹介いただいた先生方,JCHO下関医療センター呼吸器外科の森田克彦先生とスタッフの方々,島根大学医学部呼吸器・臨床腫瘍学の礒部威教授と同僚の先生方の協力なくしてはこの本の出版には漕ぎつけていない.
きれいな気管支鏡画像と示唆に富む病理組織所見を比較することを基本におき,わずかでも気管支鏡所見の読影が上達するように心がけてきたつもりである.本書『気管支鏡診断アトラス』では,自分の中で示唆に富む症例を集め,「気管支鏡検査画像をどのように考え,どのように診断するのか」という疑問に対し,私の中で考えてきたことをまとめてみた.この本を手にとっていただいた先生方に,何らかの考え方をお伝えできれば幸いである.
2018年10月
栗本 典昭
肺末梢の孤立性病変に対する気管支鏡所見はいったいどうなっているのか? 10年以上前から興味を持ち続けてきた.遡ること今から20年以上前になるが,岩国みなみ病院の“栗本部屋”に呼び出されたことを思い出す.切除標本にラジアル型超音波プローブを挿入してエコーで病変の形が描出されることを教わった.その感激を忘れてしまったわけではないが,消化管から内視鏡の世界に入った経緯から,病変が直接内視鏡観察できないことに対して,“物足りなさ”を感じてきた.
聖マリアンナ医科大学に在籍していたころ,ルーチンの気管支鏡検査で気道洗浄するときはいつもきれいな写真が撮れるので,一生懸命多くの写真を残すように心がけていた.岩国みなみ病院に戻ってからは,EBUS-GS法を細径気管支鏡で行う際に少量の生理食塩液を気道内に浸水させる方法により安定して末梢気道のきれいな写真が撮れるようになった.超音波プローブを内挿したガイドシースを浸水下に内視鏡観察しながら安定して選択的に挿入できるようになった.
JCHO下関医療センターに赴任してからはルーチンに極細径気管支鏡観察を先行させてから,EBUS-GS法のために細径気管支鏡に入れ替えて生検するようになった.そうすることで,“末梢性肺腫瘤”でもおよそ半分の確率で何らかの直接所見が得られることがわかってきた.
外科医であり,切除標本を(病理診断に影響しない程度に)自由に切り出す権限があると思っている.病理診断のレポートを見ても,実際にプレパラートを観察しても,内視鏡で観察された気道狭窄,癌の露出などがうまく出ていることは少なかった.どうしても内視鏡所見と病理所見を対比したかった.
そこで,「切除標本の生理食塩液持続浸水下の気管支鏡観察」を始めた.この方法は,総胆管結石の手術の際に行ってきた“胆道鏡検査”にヒントを得た.消化器外科医には必須の手技であるが,総胆管切石術といい,総胆管の側壁を小切開して,“胆道ファイバー”と呼ばれる先端径4mmぐらいの軟性鏡を総胆管に挿入する.下流は膵内胆管からVater乳頭部の方向,逆に上流は総肝管,左右の肝内胆管の方向をくまなく観察し,胆道内にある結石を探し出し排石するのである.このときに重要なポイントはworking channelから点滴ルートを介して胆道内に入れる生理食塩液であった.助手は(切開孔の左右に掛けた支持糸を各々その対側に適度に牽引するようにして)胆道鏡が挿入された総胆管側壁の小切開孔の脇から水漏れを少なくしなければならない.胆道が開かなくなり,視野の確保が困難になるからである.肝外胆管は水漏れして,水圧が維持できないとすぐ虚脱してしまうし,またある程度流量がないと胆道内の浮遊物により視野は制限されてしまう.
手術直後に切除標本の生理食塩液持続浸水下の気管支鏡観察を極細径気管支鏡にて行い,関与気管支にガイドワイヤーを挿入して,ホルマリン伸展固定した.後にガイドワイヤーに沿って切り出しを行い,関与気管支が全長にわたって露出されるようにした.病変の直接影響を受けている気道を中心に病理検索が行えるようになった.ようやく物足りなさが解消されつつある.多くの協力者がいて初めてできる作業であり,JCHO下関医療センターのスタッフの協力体制のおかげである.特に毎回,標本の切り出しを手伝ってもらった村上誠一前放射線技師長,当方の些細な質問に応じていただいてきた瀬戸口美保子病理診断科部長に深謝を申し上げる.
2018年10月
森田 克彦
目次
開く
I編 気管支鏡検査の基本
1 気管支鏡検査の心構え 7か条
【第一条】脇を締める
【第二条】第4・5指の関節で気管支鏡を持つ
【第三条】気管支鏡を直線状に立て,たわませない
【第四条】足の位置に注意を払う
【第五条】気管支鏡の回転操作には,術者の体の回旋,手首,肘を,この順で使う
【第六条】助手は,次に行う操作を先取りする
【第七条】助手は,言葉で術者を助ける
2 押さえておきたい解剖学的事項
1 鼻腔から喉頭
2 気管・気管支
3 気管支鏡所見のとり方―撮影のポイント
1 撮影したい対象病変がある場合
2 撮影したい対象病変がない場合
3 機器の設定(オリンパスの機器での個人的推奨)
4 1枚の写真のどこが大切か,視線をどのように動かすか
II編 中枢病変の気管支鏡診断
1 気管支鏡所見の読影ステップ―10 steps method
1 病変の場所
2 背景上皮
3 病変の大きさ
4 病変の形態
5 病変の境界
6 病変の色調
7 病変の表面
8 既存構造の変化
9 血管の変化―1本の血管形態の変化
10 血管の変化―複数本の血管形態の変化
■付記:特殊な血管所見
2 バルーンを用いたEBUSによる深達度診断
1 ラジアルプローブをバルーンシースに装着
2 バルーンシース内に生理食塩液を充填
3 バルーン内での探触子の位置の調整
4 超音波観測装置の確認事項
5 EBUS画像の正しい角度への回転
6 超音波を気管支壁に直角に入れる
7 20MHz細径超音波プローブによる気管支壁層構造解析
3 中枢病変アトラス―10 steps methodによる診断
症例1 右B9+B10の病変
症例2 左上葉支から上区支に拡がる病変
症例3 左B3aの病変
症例4 左B8aの病変
症例5 気管の病変
症例6 左下葉切除後,気管支断端部に生じた病変
症例7 左B3ciの病変
症例8 左主気管支の病変
症例9 右上葉気管支の病変
症例10 左主気管支の病変
症例11 気管の病変
症例12 左舌区支の病変
症例13 右底区支の病変
症例14 気管,右上葉気管支の病変
症例15 右B3の病変
症例16 左主気管支に多発する病変
症例17 右中間幹から右中葉支の病変
症例18 気管の病変
症例19 右B10の病変
症例20 右B4の病変
症例21 左B1+2aの病変
症例22 B1+2aの病変
III編 末梢病変の気管支鏡診断
1 肺末梢病変診断の基礎
1 肺末梢病変に対するEBUS using a guide sheath(EBUS-GS)
2 末梢気管支に気管支鏡を誘導する方法
3 EBUS画像を基にしたプローブ/GSの誘導方法
4 GSによる減衰を用いたGS先端の位置の同定
5 EBUS画像の評価方法
2 枝読み術のコツ
◆CT画像からの気管支枝読み術
◆水平枝の枝読み術における基本的考え方
3 末梢病変アトラス―EBUSを用いた診断
◆枝読み図の中の視点,視線について
A EBUS-GSの典型的症例
症例1 右B7aiiαxyxの枝読みが有効であった結節影
症例2 垂直支の典型的枝読み術を行った右B10c胸膜直下の
小結節[垂直支 復習症例]
症例3 心臓に接した病変に対し,心電図同期にて撮影したCTで
左B8aiiαyy(VII次気管支)が誘導気管支であると
枝読みできた1例(左上葉肺癌にて左上葉切除後)
症例4 右上葉水平枝(B3b)の典型的枝読み術を行った
結節性病変[右上葉水平枝 復習症例]
症例5 右B3biiαyyxyy(X次気管支)が病巣に入る,
S3bの胸膜直下結節性病変
症例6 右B2biβxの枝読み術が有用であった症例
◆矢状断MPRにおける気管支の確認
症例7 右B2aiiαxxxyが入る胸膜直下の空洞性病変
症例8 右S4aの胸膜近傍の小結節に対し,枝読みが
有効でありwithinに誘導できた扁平上皮癌の1例
症例9 右B4aの枝読みで,冠状断MPRが補助的に有用であった1例
症例10 X次肺動脈A8aiiαxyxxxまでの枝読みが可能であった
右S8aの結節性病変
B 特徴的・典型的EBUS像
症例1 左B10aiiαの閉塞性病変を生理食塩液注入下に観察でき,
典型的なType IIIaであった1例
症例2 右B4bの枝読みが有用で,典型的なType Iaに分類できた
非結核性抗酸菌症の1例
症例3 左舌区の典型的枝読み術を行ったType IIIa症例[左舌区 復習症例]
症例4 右B3aのpart-solid lesion内の気管支分岐まで枝読みし,
病変内まで気管支鏡を誘導できた症例
症例5 右上葉水平枝(B3a)の典型的枝読み術を行った
ground glass nodule(Type IIa)症例[右上葉水平枝(B3a) 復習症例]
症例6 BF-P290が左B8aiiβまで到達,EBUS画像が
高エコーであり粘液が豊富な病変を疑った症例
症例7 S6を中心とする左下葉の広範囲に浸潤し,高輝度内部エコーを呈した
invasive mucinous adenocarcinomaの1例
C 超音波下誘導に成功した症例
症例1 右B6bの典型的枝読みで,水平-水平分岐の考え方が理解でき,
超音波下誘導でadjacent toからwithinにできた1例[B6b水平枝 復習症例]
症例2 右上葉水平枝(B2a),特に右B2aiα/β(V次気管支)分岐部の
枝読みが教訓的であり,超音波下誘導を用いてadjacent toから
withinにできた1例[右上葉水平枝(B2a) 復習症例]
症例3 BF-P260F先端を右B6ciαに楔入し,down angleレバーを
用いた超音波下誘導にて,adjacent toからwithinにできた1例
◆超音波下で気管支鏡up/down angleを用いプローブを移動させると,
プローブが病変の接線方向に移動する場合の対処法について
D pinpoint biopsy
症例1 左B6aの典型的枝読み術を施行し,pinpoint biopsyを施行した
結節性病変[B6a 復習症例]
症例2 びまん性肺疾患に対するTBLBで,肺動脈を避けて
生検(pinpoint biopsy)を行った1例
症例3 病変内でプローブに隣接する肺動脈を避けて生検(pinpoint biopsy)した
リンパ増殖性病変の1例
症例4 気管支鏡にup angleをかけ回転して,肺動脈を避けてpinpoint biopsyした
胸膜直下病変
E 誘導子による誘導が成功した症例
症例1 右B6biβyxxが関与気管支であり,誘導子にてwithinに誘導可能であった1例
◆本例での,EBUS-GSの手技の流れ
症例2 狭窄した右B1bを通過したBF-XP290が右B1biαまで到達後,
右B1bを通過できなかったBF-P290下で誘導子を用いてGSを
右B1biαxに誘導しwithinにできた症例
F 側枝症例
症例1 右B4aiからの分岐が観察された側枝(右B4ai*)において,
EBUS-GS法により診断しえた肺腺癌の1例
症例2 右B4bii*(側枝)において,EBUS-GSで診断しえた肺腺癌症例
G 極細径気管支鏡による末梢気管支鏡所見
症例1 病巣入口部の右B9aiiβが閉塞していた1例
◆極細径気管支鏡(BF-XP260F)による気管支鏡所見
症例2 BF-P290が右B1aiiの病変に到達し,NBIで病変表面を観察した症例
症例3 BF-XP290で右B4biαx/yの気管支内腔所見を観察できた症例
症例4 BF-XP290で右B5aiiβxyyの気管支内腔所見を観察できた症例
H スコープ180°回転(逆手)が有効であった症例
◆病変が左S1+2c,左S3a,左S3bの尾側領域にある場合にスコープを180°回転し
アプローチすることの有用性
症例1 左S1+2cの尾側病変に対し,BF-P260Fを180°回転しEBUS-GSで診断した病変
IV編 症例を突き詰める―診断のプロセスを学ぶ6症例
Case1 極細径気管支鏡でVII次気管支内を観察しえた胸膜直下NTM
Case2 標本気管支鏡でVI次気管支に生検跡が判明した右上葉腺癌
Case3 右上切後(SqCC)フォロー中に・次気管支で病変が半周性に
確認できた小細胞肺癌
Case4 左上葉肺癌切除後フォロー中に増大した右中葉肺癌
Case5 V次気管支まで確認できた右下葉“pure GGN”
Case6 VI次気管支から中枢へポリープ状の発育をした扁平上皮癌
付録
1 EBUS-TBNA押さえておきたい手技のポイント
2 気管支鏡手技(通常観察・EBUS-GS)の標準化に向けて
■索引
COLUMN
●気管支鏡検査の質を上げる
●求めるもの
●切除標本に対する生理食塩液浸水法による気管支鏡観察
1 気管支鏡検査の心構え 7か条
【第一条】脇を締める
【第二条】第4・5指の関節で気管支鏡を持つ
【第三条】気管支鏡を直線状に立て,たわませない
【第四条】足の位置に注意を払う
【第五条】気管支鏡の回転操作には,術者の体の回旋,手首,肘を,この順で使う
【第六条】助手は,次に行う操作を先取りする
【第七条】助手は,言葉で術者を助ける
2 押さえておきたい解剖学的事項
1 鼻腔から喉頭
2 気管・気管支
3 気管支鏡所見のとり方―撮影のポイント
1 撮影したい対象病変がある場合
2 撮影したい対象病変がない場合
3 機器の設定(オリンパスの機器での個人的推奨)
4 1枚の写真のどこが大切か,視線をどのように動かすか
II編 中枢病変の気管支鏡診断
1 気管支鏡所見の読影ステップ―10 steps method
1 病変の場所
2 背景上皮
3 病変の大きさ
4 病変の形態
5 病変の境界
6 病変の色調
7 病変の表面
8 既存構造の変化
9 血管の変化―1本の血管形態の変化
10 血管の変化―複数本の血管形態の変化
■付記:特殊な血管所見
2 バルーンを用いたEBUSによる深達度診断
1 ラジアルプローブをバルーンシースに装着
2 バルーンシース内に生理食塩液を充填
3 バルーン内での探触子の位置の調整
4 超音波観測装置の確認事項
5 EBUS画像の正しい角度への回転
6 超音波を気管支壁に直角に入れる
7 20MHz細径超音波プローブによる気管支壁層構造解析
3 中枢病変アトラス―10 steps methodによる診断
症例1 右B9+B10の病変
症例2 左上葉支から上区支に拡がる病変
症例3 左B3aの病変
症例4 左B8aの病変
症例5 気管の病変
症例6 左下葉切除後,気管支断端部に生じた病変
症例7 左B3ciの病変
症例8 左主気管支の病変
症例9 右上葉気管支の病変
症例10 左主気管支の病変
症例11 気管の病変
症例12 左舌区支の病変
症例13 右底区支の病変
症例14 気管,右上葉気管支の病変
症例15 右B3の病変
症例16 左主気管支に多発する病変
症例17 右中間幹から右中葉支の病変
症例18 気管の病変
症例19 右B10の病変
症例20 右B4の病変
症例21 左B1+2aの病変
症例22 B1+2aの病変
III編 末梢病変の気管支鏡診断
1 肺末梢病変診断の基礎
1 肺末梢病変に対するEBUS using a guide sheath(EBUS-GS)
2 末梢気管支に気管支鏡を誘導する方法
3 EBUS画像を基にしたプローブ/GSの誘導方法
4 GSによる減衰を用いたGS先端の位置の同定
5 EBUS画像の評価方法
2 枝読み術のコツ
◆CT画像からの気管支枝読み術
◆水平枝の枝読み術における基本的考え方
3 末梢病変アトラス―EBUSを用いた診断
◆枝読み図の中の視点,視線について
A EBUS-GSの典型的症例
症例1 右B7aiiαxyxの枝読みが有効であった結節影
症例2 垂直支の典型的枝読み術を行った右B10c胸膜直下の
小結節[垂直支 復習症例]
症例3 心臓に接した病変に対し,心電図同期にて撮影したCTで
左B8aiiαyy(VII次気管支)が誘導気管支であると
枝読みできた1例(左上葉肺癌にて左上葉切除後)
症例4 右上葉水平枝(B3b)の典型的枝読み術を行った
結節性病変[右上葉水平枝 復習症例]
症例5 右B3biiαyyxyy(X次気管支)が病巣に入る,
S3bの胸膜直下結節性病変
症例6 右B2biβxの枝読み術が有用であった症例
◆矢状断MPRにおける気管支の確認
症例7 右B2aiiαxxxyが入る胸膜直下の空洞性病変
症例8 右S4aの胸膜近傍の小結節に対し,枝読みが
有効でありwithinに誘導できた扁平上皮癌の1例
症例9 右B4aの枝読みで,冠状断MPRが補助的に有用であった1例
症例10 X次肺動脈A8aiiαxyxxxまでの枝読みが可能であった
右S8aの結節性病変
B 特徴的・典型的EBUS像
症例1 左B10aiiαの閉塞性病変を生理食塩液注入下に観察でき,
典型的なType IIIaであった1例
症例2 右B4bの枝読みが有用で,典型的なType Iaに分類できた
非結核性抗酸菌症の1例
症例3 左舌区の典型的枝読み術を行ったType IIIa症例[左舌区 復習症例]
症例4 右B3aのpart-solid lesion内の気管支分岐まで枝読みし,
病変内まで気管支鏡を誘導できた症例
症例5 右上葉水平枝(B3a)の典型的枝読み術を行った
ground glass nodule(Type IIa)症例[右上葉水平枝(B3a) 復習症例]
症例6 BF-P290が左B8aiiβまで到達,EBUS画像が
高エコーであり粘液が豊富な病変を疑った症例
症例7 S6を中心とする左下葉の広範囲に浸潤し,高輝度内部エコーを呈した
invasive mucinous adenocarcinomaの1例
C 超音波下誘導に成功した症例
症例1 右B6bの典型的枝読みで,水平-水平分岐の考え方が理解でき,
超音波下誘導でadjacent toからwithinにできた1例[B6b水平枝 復習症例]
症例2 右上葉水平枝(B2a),特に右B2aiα/β(V次気管支)分岐部の
枝読みが教訓的であり,超音波下誘導を用いてadjacent toから
withinにできた1例[右上葉水平枝(B2a) 復習症例]
症例3 BF-P260F先端を右B6ciαに楔入し,down angleレバーを
用いた超音波下誘導にて,adjacent toからwithinにできた1例
◆超音波下で気管支鏡up/down angleを用いプローブを移動させると,
プローブが病変の接線方向に移動する場合の対処法について
D pinpoint biopsy
症例1 左B6aの典型的枝読み術を施行し,pinpoint biopsyを施行した
結節性病変[B6a 復習症例]
症例2 びまん性肺疾患に対するTBLBで,肺動脈を避けて
生検(pinpoint biopsy)を行った1例
症例3 病変内でプローブに隣接する肺動脈を避けて生検(pinpoint biopsy)した
リンパ増殖性病変の1例
症例4 気管支鏡にup angleをかけ回転して,肺動脈を避けてpinpoint biopsyした
胸膜直下病変
E 誘導子による誘導が成功した症例
症例1 右B6biβyxxが関与気管支であり,誘導子にてwithinに誘導可能であった1例
◆本例での,EBUS-GSの手技の流れ
症例2 狭窄した右B1bを通過したBF-XP290が右B1biαまで到達後,
右B1bを通過できなかったBF-P290下で誘導子を用いてGSを
右B1biαxに誘導しwithinにできた症例
F 側枝症例
症例1 右B4aiからの分岐が観察された側枝(右B4ai*)において,
EBUS-GS法により診断しえた肺腺癌の1例
症例2 右B4bii*(側枝)において,EBUS-GSで診断しえた肺腺癌症例
G 極細径気管支鏡による末梢気管支鏡所見
症例1 病巣入口部の右B9aiiβが閉塞していた1例
◆極細径気管支鏡(BF-XP260F)による気管支鏡所見
症例2 BF-P290が右B1aiiの病変に到達し,NBIで病変表面を観察した症例
症例3 BF-XP290で右B4biαx/yの気管支内腔所見を観察できた症例
症例4 BF-XP290で右B5aiiβxyyの気管支内腔所見を観察できた症例
H スコープ180°回転(逆手)が有効であった症例
◆病変が左S1+2c,左S3a,左S3bの尾側領域にある場合にスコープを180°回転し
アプローチすることの有用性
症例1 左S1+2cの尾側病変に対し,BF-P260Fを180°回転しEBUS-GSで診断した病変
IV編 症例を突き詰める―診断のプロセスを学ぶ6症例
Case1 極細径気管支鏡でVII次気管支内を観察しえた胸膜直下NTM
Case2 標本気管支鏡でVI次気管支に生検跡が判明した右上葉腺癌
Case3 右上切後(SqCC)フォロー中に・次気管支で病変が半周性に
確認できた小細胞肺癌
Case4 左上葉肺癌切除後フォロー中に増大した右中葉肺癌
Case5 V次気管支まで確認できた右下葉“pure GGN”
Case6 VI次気管支から中枢へポリープ状の発育をした扁平上皮癌
付録
1 EBUS-TBNA押さえておきたい手技のポイント
2 気管支鏡手技(通常観察・EBUS-GS)の標準化に向けて
■索引
COLUMN
●気管支鏡検査の質を上げる
●求めるもの
●切除標本に対する生理食塩液浸水法による気管支鏡観察
書評
開く
気管支鏡,CT,EBUSの対比で示す新時代の診断法
書評者: 雨宮 隆太 (茨城県立中央病院名誉がんセンター長/雪谷大塚クリニック院長)
本書を一読して,軟性気管支鏡を用いた診断学の教科書として初心者から呼吸器内視鏡専門医・指導医までの全ての気管支鏡を扱う医師にとっての必読書になると感じた。特徴は各症例の気管支鏡,CT,EBUS(気管支腔内超音波断層法)の3画像を連続的に対比し,その画像に対する病理学的解析を行っていることにある。
私が於保健吉先生と共に上梓した『気管支ファイバースコピー―その手技と所見の解析』〔初版(1980)~第6版(1994),医学書院〕の初版発行から39年が経ち,機器の改善と新診断法の開発により,われわれが意図していた手技と所見の解析の21世紀版の教科書がやっと上梓された。
本書の前半は中枢側の気管支鏡所見,EBUSの分析法と組織・細胞採取の技法が記述されている。25年前に比べ中枢側の中間層領域までの気管支鏡観察はファイバースコープから電子内視鏡に完全に移行した。電子内視鏡は画素数が増えて微細病変の鮮明な描出が可能になり,さらに画像強調のNBI(狭帯域光法:血管像の分析)を用いることで血管所見の詳細な解析ができるようになった。私がファイバースコープで内視鏡的血管像の解析の話をしていた時代に,眼では見えていても微細な所見を画像としてフィルムに捉えることが困難であったことを思い出す(日本胸部疾患学会雑誌 26;1988)。電子内視鏡は中枢から末梢側までの一連の連続動画像が保管可能なために,本書でもわかりやすい枝読み像が提示されている。
20世紀末からCT機器も高分解能CTとなり,専用ワークステーションによる高度な再構成画像処理が可能となったので,気管から末梢気管支までの小気管支や三次元画像が本書でも作成されて,提示されている。各症例ではCT画像と仮想気管支鏡像に内視鏡画像を並列して対比し,順次末梢気管支への道筋が理解しやすいよう導いてくれている。
本書の後半は,従来の気管支鏡の指導書では少なかった末梢病変の極細径気管支鏡像を含めた沢山の画像と組織・細胞の採取手技が詳細に記述されている。構造解剖学的に気管支軟骨や気管支腺が存在するV~VII次気管支までの内視鏡写真が多数提示されていることは興味深いことであり,近い将来における末梢気管支病変の詳細な内視鏡的解析の可能性が示唆される。
栗本典昭先生は超音波観測装置によるEBUSに長年関与しておられるので,当然のことながらEBUSによる気管支壁内・外の画像,末梢病変の画像が詳細に説明されている。これらの説明は,気管支鏡の取り扱いができない人でも本書を一読しておくだけでカンファランスの症例検討で提示された画像を理解できるようになっている。
21世紀になり何種かの気管支鏡の本が発行されているが,多くは部位別に分断した画像が中心であり,気管支鏡,CT,EBUSの3者の詳細な画像を対比連続して掲載した総合的な内視鏡的合同診断法は本書の特徴であり,今後このような提示方法が増えるであろう。
気管支鏡診断,そして気管支鏡という「学問のすすめ」
書評者: 礒部 威 (島根大教授・呼吸器・臨床腫瘍学)
栗本典昭先生と森田克彦先生は「名人」であると同時に「達人」でもある。本書は名人が名人芸を披露したものではなく,達人が気管支鏡という学問はどのように進めていけばよいのかを記した,初学者にとって最良の指南書であり,専門医,指導医にとっては自分の気管支鏡診断を再度確認し,学問としての気管支鏡を行うための必読書である。
プレシジョン医療の時代である。肺がんの治療は適正な組織採取による,病理診断,分子生物学的診断が実施できるか否かで患者さんの運命が左右される。「達人」とお付き合いしてわかったことであるが,彼らのコンセプトは正確で必要十分な組織をなるべく侵襲度を抑えて採取するために,いかに精度を上げていくか,という相反する大命題に取り組んでいることにある。私が広島大に在籍中(2000年頃と記憶している)に非常にまれな「気管気管支巨大症(Mounier-Kuhn症候群)」の症例の超音波内視鏡診断のために,栗本先生に気管支鏡検査に来ていただいた時のことを思い出した。耳鏡を用いた丁寧な咽喉頭麻酔から始まり,気管支鏡開始後に一度も患者さんに咳をさせることなく各気管支の写真撮影,超音波内視鏡検査が終了した。超音波所見はもちろんであるが,栗本先生の「匠としての技」に感銘を受けた。
気管支鏡は「競技」であり,術者はアスリートである。上達の第一歩は「構え」であろう。本書は心構え7か条から始まっている。ゴルフやテニスでもアドレス,構えが決まらなければ,思い通りに球を扱うことはできない。次に,目的の場所へ到達するために達人がどう考えてどこに落とし穴があるかが詳細に記載されていると同時に,「枝読み術」が直接書き込めるようになっている。気管支鏡検査では目的の場所にたどり着いても,そこで何をするかがわかっていなければ,正確かつ安全に組織を採取することはできない。本書にはその極意が示されている。非常に鮮明で豊富な写真とともに,実際に担当医としての気管支鏡検査が再現可能なアトラスである。聖マリアンナ医大で共に気管支鏡学に取り組まれた峯下昌道先生の的確な監修があってのことであろう。
栗本先生は当科で行った気管支鏡検査を,症例ごとに臨床データ,胸部画像,気管支鏡画像,病理画像などをご自身でアルバムのごとくファイルし,気付いたことを若手にフィードバックしてくれている。本書には「達人の気付き」が記されている一方で,達人は本書から新たな気付き=クリニカルクエスチョンとその解明による気管支鏡学の発展を切望されている。
書評者: 雨宮 隆太 (茨城県立中央病院名誉がんセンター長/雪谷大塚クリニック院長)
本書を一読して,軟性気管支鏡を用いた診断学の教科書として初心者から呼吸器内視鏡専門医・指導医までの全ての気管支鏡を扱う医師にとっての必読書になると感じた。特徴は各症例の気管支鏡,CT,EBUS(気管支腔内超音波断層法)の3画像を連続的に対比し,その画像に対する病理学的解析を行っていることにある。
私が於保健吉先生と共に上梓した『気管支ファイバースコピー―その手技と所見の解析』〔初版(1980)~第6版(1994),医学書院〕の初版発行から39年が経ち,機器の改善と新診断法の開発により,われわれが意図していた手技と所見の解析の21世紀版の教科書がやっと上梓された。
本書の前半は中枢側の気管支鏡所見,EBUSの分析法と組織・細胞採取の技法が記述されている。25年前に比べ中枢側の中間層領域までの気管支鏡観察はファイバースコープから電子内視鏡に完全に移行した。電子内視鏡は画素数が増えて微細病変の鮮明な描出が可能になり,さらに画像強調のNBI(狭帯域光法:血管像の分析)を用いることで血管所見の詳細な解析ができるようになった。私がファイバースコープで内視鏡的血管像の解析の話をしていた時代に,眼では見えていても微細な所見を画像としてフィルムに捉えることが困難であったことを思い出す(日本胸部疾患学会雑誌 26;1988)。電子内視鏡は中枢から末梢側までの一連の連続動画像が保管可能なために,本書でもわかりやすい枝読み像が提示されている。
20世紀末からCT機器も高分解能CTとなり,専用ワークステーションによる高度な再構成画像処理が可能となったので,気管から末梢気管支までの小気管支や三次元画像が本書でも作成されて,提示されている。各症例ではCT画像と仮想気管支鏡像に内視鏡画像を並列して対比し,順次末梢気管支への道筋が理解しやすいよう導いてくれている。
本書の後半は,従来の気管支鏡の指導書では少なかった末梢病変の極細径気管支鏡像を含めた沢山の画像と組織・細胞の採取手技が詳細に記述されている。構造解剖学的に気管支軟骨や気管支腺が存在するV~VII次気管支までの内視鏡写真が多数提示されていることは興味深いことであり,近い将来における末梢気管支病変の詳細な内視鏡的解析の可能性が示唆される。
栗本典昭先生は超音波観測装置によるEBUSに長年関与しておられるので,当然のことながらEBUSによる気管支壁内・外の画像,末梢病変の画像が詳細に説明されている。これらの説明は,気管支鏡の取り扱いができない人でも本書を一読しておくだけでカンファランスの症例検討で提示された画像を理解できるようになっている。
21世紀になり何種かの気管支鏡の本が発行されているが,多くは部位別に分断した画像が中心であり,気管支鏡,CT,EBUSの3者の詳細な画像を対比連続して掲載した総合的な内視鏡的合同診断法は本書の特徴であり,今後このような提示方法が増えるであろう。
気管支鏡診断,そして気管支鏡という「学問のすすめ」
書評者: 礒部 威 (島根大教授・呼吸器・臨床腫瘍学)
栗本典昭先生と森田克彦先生は「名人」であると同時に「達人」でもある。本書は名人が名人芸を披露したものではなく,達人が気管支鏡という学問はどのように進めていけばよいのかを記した,初学者にとって最良の指南書であり,専門医,指導医にとっては自分の気管支鏡診断を再度確認し,学問としての気管支鏡を行うための必読書である。
プレシジョン医療の時代である。肺がんの治療は適正な組織採取による,病理診断,分子生物学的診断が実施できるか否かで患者さんの運命が左右される。「達人」とお付き合いしてわかったことであるが,彼らのコンセプトは正確で必要十分な組織をなるべく侵襲度を抑えて採取するために,いかに精度を上げていくか,という相反する大命題に取り組んでいることにある。私が広島大に在籍中(2000年頃と記憶している)に非常にまれな「気管気管支巨大症(Mounier-Kuhn症候群)」の症例の超音波内視鏡診断のために,栗本先生に気管支鏡検査に来ていただいた時のことを思い出した。耳鏡を用いた丁寧な咽喉頭麻酔から始まり,気管支鏡開始後に一度も患者さんに咳をさせることなく各気管支の写真撮影,超音波内視鏡検査が終了した。超音波所見はもちろんであるが,栗本先生の「匠としての技」に感銘を受けた。
気管支鏡は「競技」であり,術者はアスリートである。上達の第一歩は「構え」であろう。本書は心構え7か条から始まっている。ゴルフやテニスでもアドレス,構えが決まらなければ,思い通りに球を扱うことはできない。次に,目的の場所へ到達するために達人がどう考えてどこに落とし穴があるかが詳細に記載されていると同時に,「枝読み術」が直接書き込めるようになっている。気管支鏡検査では目的の場所にたどり着いても,そこで何をするかがわかっていなければ,正確かつ安全に組織を採取することはできない。本書にはその極意が示されている。非常に鮮明で豊富な写真とともに,実際に担当医としての気管支鏡検査が再現可能なアトラスである。聖マリアンナ医大で共に気管支鏡学に取り組まれた峯下昌道先生の的確な監修があってのことであろう。
栗本先生は当科で行った気管支鏡検査を,症例ごとに臨床データ,胸部画像,気管支鏡画像,病理画像などをご自身でアルバムのごとくファイルし,気付いたことを若手にフィードバックしてくれている。本書には「達人の気付き」が記されている一方で,達人は本書から新たな気付き=クリニカルクエスチョンとその解明による気管支鏡学の発展を切望されている。
正誤表
開く
本書の記述の正確性につきましては最善の努力を払っておりますが、この度弊社の責任におきまして、下記のような誤りがございました。お詫び申し上げますとともに訂正させていただきます。


![気管支鏡“枝読み”術 [DVD-ROM(Windows版)付] 第2版](https://www.igaku-shoin.co.jp/application/files/9716/2728/2985/108731.jpg)