【寄稿】
新臨床研修制度で何が変わったか沖縄県立中部病院における到達度自己評価の比較から
宮城良充(沖縄県立中部病院副院長)
沖縄県立中部病院臨床研修のあらまし
本院の臨床研修は1967年にスタートした。終戦後続いた貧困な医療事情を改善する目的で,当時の琉球政府(現沖縄県)は全国各地の国立大学医学部に内地留学の形で医師養成をめざした。卒業後は沖縄に戻り,医療を開始してもらうはずではあったが,施設整備の遅れや卒後臨床研修がないことがネックとなり,医師不足解消の目的を達することのできない状況が続いていた。その解決の一方策として1965年に中部病院が新築,機器整備をし,2年後にその内地留学を終えた新人医師を受け入れる,臨床研修制度が開始されたのである。ハワイ大学を通じてアメリカ本国から研修制度立ち上げに指導医が招かれた。おのずからアングロアメリカン方式の教育が行われ,研修到達の目標は,当時の沖縄の医療事情を加味し,プライマリケアのできるジェネラリストの育成とされた。その精神を引き継ぎ現在に至っている。
1972年の日本復帰の時期が大きな試金石であった。「人材と資金を伴う研修事業を今後,復帰して貧乏な沖縄県では支えきれないので打ち切るべし」との意見が噴出してきた。中部病院を中心として医療復興の兆しが見え始めた頃で,「もはや医療の後退は許せない」と,関係機関に強く働きかけた。その結果,病院や医師会の懸命の説得が奏功し,危機的状況を乗り越えることができたのである。
その後は順調に発展し,1973年から後期研修の開始,応募者増加に伴い1976年から採用試験の導入が行われた。1996年から離島にて一人で住民の健康管理ができる医師育成のプライマリケア医コースを新設,同時に研修制度を向上させるため米国における指導医の研修も可能とした。2004年から新臨床研修制度に合わせ,研修体制を見直し,今日に至っている。
新臨床研修プログラムにおける変更点
旧(2004年以前)研修プログラムでも,新(2004年以降)臨床研修プログラムでいわれる「地域医療をになう医師を養成する」「基本的診療能力を習得するためのスーパーローテーションによるプライマリケア教育」「研修医がアルバイトなしで研修に専念できるようする」「全国から研修医をマッチングにて公募する」は,すでに行っていたことなので準備に力を要しなかった。研修内容に,従来のプログラムになかった「地域医療」と「精神科」を,それぞれ1か月加えるだけであった。しかし,新制度スタートは本院においても,従来行ってきた研修体制の見直しの好機ととらえ,いくつかの改善を試みた。
1)研修医採用方法の改善
学力筆記試験に重点が置かれていた採用法に,面接による適性を重要視する方法も加えた。
2)処遇面の改善
非常勤の県職員として身分を確定し,それに伴い待遇が改善した。院内宿舎以外に,病院に隣接した研修医寮を確保した。
3)研修管理委員会の実効性を改善
研修管理委員会の役割を明確化し,作業部会的な小委員会を組織した。各小委員会責任者が毎週集まり,種々の問題に即応できる現在の体制とした。
4)研修医の健康管理の徹底
各種ワクチンの接種の義務化,精神的サポート体制の強化(チューター制,評価会,昼食会など)を徹底した。
新旧制度で研修医はどう変わったか
2004年(旧制度),2006年(新制度)の初期研修修了医に対して,研修到達自己評価を行った(図)。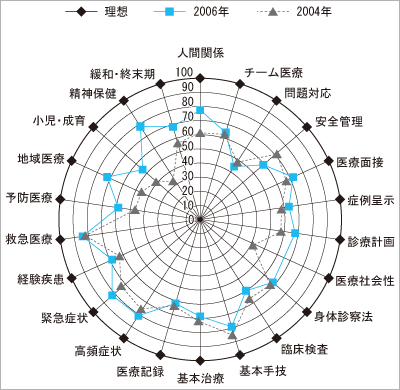 |
| 図 到達度自己評価比較 臨床研修到達度チェックシート(厚生労働省「臨床研修の到達目標について」準拠,畑尾正彦氏監修)に,2004年(旧制度)16名,2006年(新制度)15名の初期研修修了医が回答。 |
1)行動目標における比較
行動目標(医療人として必要な基本的姿勢・態度)においては,「患者―医師関係」(図中の「人間関係」)が改善している。患者の権利に関する意識が高まったこと,研修医採用時にコミュニケーション能力を重視したことも関係していると考えられる。「医療の安全」(図中の「安全管理」)は逆に後退している。医療安全推進委員会は以前に増して教育を行っているのだが,昨今の医療訴訟の多さに,研修医は相対的に能力不足を感じていると思われる。
「医療の社会性」については新旧とも到達度は低い。その原因は興味を持たない研修医だけにあるのではなく,指導医もこの領域を不得手としており,指導がおろそかになっている点が明らかになった。
2)経験目標における比較
「手技と治療,経験すべき症状・病態・疾患」については,大きな差は認めていない。研修医が成長するには多くの症例を経験する必要がある。自己評価では特に差を認めていないが,周囲のスタッフの評価では習熟度が以前と比較すると低下していると評価している。これは,採用人員を例年より10名多くした影響と思われる。
経験症例数は人数が増えたぶん減ったが,研修医にとっては以前と比べて余裕のある研修生活を送ることができる良い面もある。しかしながら,現場のコメディカルからは,「以前と比べて,多くの患者を診ていないので,救急時の判断力や対応力が劣っている」と評価され,研修のコア部分に影響も出ている。よって,次年度より採用人数を再検討することにした。
「特定の医療現場の経験」では,大幅な改善を認めた。従来われわれの医療は歴史的・地理的背景から,救急を中心として展開されてきたので,自ずから臨床研修においても救急をコアとしたものとして形づけられていった。「急性疾患に強い研修医」を輩出して評価を受けてはいたが,予防,保健,精神,終末の医療分野は不得手で,これらの教育の必要性を認めながらも,手つかずのままであった。新臨床研修で必修となったおかげで,グラフで示すように,2004年の旧制度のいびつな形が,2006年度の新制度では修正され,より外枠の円形に近くなっている。従来知識・技術一辺倒であった研修医がよりバランスのよい“良医”に近づいていることがわかる。
新臨床研修が臨床研修にもたらしたもの
新制度のために当院での基本的研修スタイルは変わっていない。経験できる症例が採用研修医数の関係で一時的に減少したが,全体としては研修の質は保たれている。新制度の良い点は,研修到達目標が公的に明確に提示されため,“成人教育”という視点を指導医に芽生えさせたことである。また,ジェネラリストとして不足していた領域が新たに加えられバランスがよくなった。面接試験を従来に比べ重視した採用試験とした結果,コミュニケーションに長けた協調性のある研修医像への変化をみた。
結論として本院においては,新臨床研修プログラムは従来の研修プログラムの改善に役立っていると言える。
今回立てられた数多くの到達目標を2年ですべて実現するのは困難である。内容・項目については取捨選択し,研修内容の質や量を担保できるようなレベルまで整備する必要がある。新臨床研修制度は研修医のためにではなく国民のためになされた改革である。こうした観点にたてば,“平成の大改革”はまだ道半ばである。
