座談会
薬物治療における臨床薬理学の貢献と今後の展開 |
 |
| 中野重行氏 <司会> 大分大学医学部附属病院長 日本臨床薬理学会理事長 |
中野眞汎氏 静岡県立大学大学院研究科教授 臨床薬剤学 |
 |
 |
| 安原 一氏 昭和大学教授 第2薬理学教室 |
大橋 京一氏 浜松医科大学教授 臨床薬理学 |
■薬物治療における臨床薬理学の意義
臨床薬理学の意義
中野(重)<司会> 今年は日本臨床薬理学会が創立25周年を迎えます。そこで本日は安原先生(24回会長),中野眞汎先生(25回会長),大橋先生(26回会長)に出席していただきまして,「薬物治療における臨床薬理学の貢献と今後の展望」と題していろいろ語り合ってみたいと思います。最初に薬物治療における臨床薬理学の意義について,皆さんのお考えをお聞きしたいと思います。安原 申し上げるまでもなく,医薬品の開発に際しては,「創薬」に関与する部分がまず1つあると思います。次に,各種の目的に沿った「臨床試験」があります。また,「創薬」に対応して中野重行先生が提唱しておられる市販後の「育薬」というものがありますが,臨床薬理学がこれらすべてに貢献しているのではないかと思います。
中野(眞) 私は薬学出身で,薬物の効果的投与法の研究が専門でしたが,熊本大学病院薬剤部長という役目をいただいてからは,医師と積極的に共同研究を進めてきました。現在は臨床試験の国際的重要性を鑑みて,薬剤師の参加が進み,CRC(clinical research coordinator)などに積極的に関与する時代になりました。特に臨床試験ではインフォームド・コンセントやコンプライアンスなどの問題がありますが,臨床薬理学は大きな影響を与えると思います。
大橋 私は臨床薬理学は,科学的な基盤に立ったうえで,薬物治療の個別化をめざすものだと思います。「オーダーメイド医療」と言われますが,患者さんに最適な薬を提供することが最終目的だと考えています。
それを達成するには,安原先生がお話しになったように,医薬品の開発という面も重要ですし,薬物動態学をベースとした薬の投与計画も重要です。また今後は遺伝子解析も,臨床薬理学にとって大きな領域になると思います。
「臨床薬理学の3本柱」
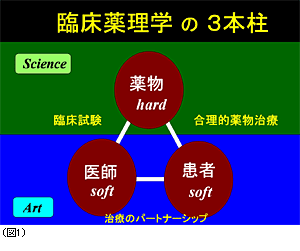 中野(重) 臨床薬理学の意義についてお話しいただきましたが,まとめてみますとこのようになると思います(図1)。
中野(重) 臨床薬理学の意義についてお話しいただきましたが,まとめてみますとこのようになると思います(図1)。
医療というのは,そもそも病んでいる患者さんを楽にしてあげるという目的から生まれていますから,人間が対象になります。
人間という“ソフトな”存在が,人間に対してアプローチするのが医療の本質だと思います。そこに薬物という非常にハードなものが入ってくるわけで,この部分はサイエンスの対象になりやすい。薬物を中心とした科学が発達していく過程で,その基本にある「人間対人間」,つまり“ソフトな”部分が少し希薄になってきたのではないか。その反省がベッドサイドという意味の「臨床」を頭につけた「臨床薬理学」の重要性が叫ばれる背景にあるように私は思います。
私が「臨床薬理学の3本柱」として常日頃考えているのは,いまお話いただいたように,薬というものは有効かつ安全でなければならないわけで,これを評価するために「臨床試験」があるわけです。そして次に薬の使い方です。薬との上手なつきあい方と言ってもいいでしょうが,大橋先生が言われた「個別化」に尽きると思います。つまり,合理的な薬の使い方ですが,そこでは薬物動態や合理的投与計画法が役立つわけです。この2つが大きな柱としてあるわけですが,そのベースにもう1つ,「人間を対象とした薬理学」,「人間回復の薬理学」があると思います。
■わが国の臨床薬理学の歴史
その前史
中野(重) 学会の歴史を振り返ってみますと,1970年に現在の日本臨床薬理学会の前身となる臨床薬理学研究会(第1回)が開かれています。欧米より10数年遅れてはじまりましたが,日本では当時「薬漬け」という批判があるほど,医療費の中に占める医薬品の比率が高かったし,また「サリドマイド」や「キノホルム」の薬害事件もあって,臨床薬理学に対する期待が高まったわけです。しかし当時の記録を見ると,その時に発表された12演題のうち人間を対象にした研究は4題で,残りは動物が対象の研究でした。また第2回,第3回も臨床データの発表はまだ少なく半分ぐらいでしたが,昨年の学会ではほとんど人間のデータです。
その点でも大きく変わりました。会員の数も10倍以上に増えていると思います。
私は1998年に第19回の学会を別府で開催させていただきましたが,ちょうど臨床試験が国際化する時期でしたので,臨床試験関係のシンポジウムやワークショップを多く組み込んだ記憶があります。
「海外研修制度」と「学会認定医制度」
中野(重) 研究会の頃から海外研修制度がありましたが,大橋先生,お世話をしてこられた立場から説明していただけますか。大橋 海外研修制度は1975年に日本製薬工業協会のサポートのもとに発足し,毎年1-2人の研修生を海外に派遣してきました。現在研修中の方を含めて53名が受けておられ,この制度は日本の臨床薬理学の発展に大きく寄与していると思います。この制度で研修に行かれた先生方のうち,教授に就任されたのが14名,助教授は7名おられまして,数多くの方々が日本の臨床薬理学に貢献されています。
中野(重) この制度は産・学協力で成したプロジェクトで,大きな成果が上がったと思います。それから,学会認定医制度が1991年にスタートしましたが,これについては認定医制度委員長をしておられる安原先生からお話しいただけますか。
安原 1991年に規則と認定医制度を発足させ,臨床薬理を志した人たちを中心に「過渡的な認定」を設けました。その「過渡的」となった方たちを中心に,どんな認定医制度を創るかということで,「研修ガイドライン」を1995年に公表して,それを機に試験制度に移行しました。
第1回の試験が行われたのが1998年ですが,その後2001年に日本医学会に加盟したのを契機に,2002年には当時の専門医認定制協議会(現・中間法人日本専門医認定制機構)にも加盟が認められて,現在,総勢242名の方々が認定医として活躍されています。試験は今年の8月で第7回になりました。2002年にガイドラインも改定し,現在はそれに則って研修しています。
「学会認定薬剤師制度」について
中野(重) 薬剤師の方も同様に,薬物治療に貢献する目的で,学会による認定薬剤師制度を1995年に発足させています。この制度について,委員長をされている中野眞汎先生からお話しいただけますか。中野(眞) 1992年に医師が認定をはじめられた頃に,薬剤師も認定制度を検討するための準備委員会が設立され,認定医制度を参考にした案を評議員会へ報告して意見をいただくという手続きを踏んで,1995年に承認していただきました。
そして1996年に認定作業を開始し,1997年に第一次認定薬剤師17名が公表され,しばらくは認定医と同じように「過渡的な認定」が行われて,ここ数年は試験による認定が行われております。そういう中で,百数十人の認定薬剤師が育っていますが,もう少し認定薬剤師の役割を明確にする必要性を感じ,現委員長の緒方先生は今年の年会時のモーニングセミナーでも議論する予定です。
「学会認定CRC制度」について
中野(重) 1997年にGCP(Good Clinical Practice)が変わり,欧米と同じ臨床試験方法がハーモナイズされました。その時,これを完全実施するにあたって,先ほどお話に出ました「CRC」という新しい職種が必要になりました。そこでこれを養成し,認定することも必要になり,学会がそのお手伝いをしました。この学会の認定CRC制度が発足したのが2002年ですが,2年間は経過措置で,今年の秋に試験がはじまります。これは臨床試験を支援するスタッフで,主として看護師と薬剤師ですが,将来は臨床検査技師や他の職種の方も入ってくると思われます。この3つの認定制度に学会は協力してきましたが,特にCRCに関しては大変活気があります。「CRCと臨床試験のあり方を考える会議」の第1回を2001年に別府で私がお世話させていただき,その時は参加者が800名でしたが,第2回が1200名,昨年が1700-1800名と増えました。日本の臨床試験の基盤整備ができつつあると思います。「教科書」の編纂と「世界臨床薬理学会」
中野(重) それから,認定するにあたってはそのための勉強の基礎になるものが必要になります。米国の場合,グッドマン&ギルマンの教科書もそうですが,化学や薬理学の知識だけでなく,薬の合理的な使い方についても書いてありますが,そういうスタンダードになる教科書が必要だろうということになって,『臨床薬理学』という教科書を1996年に発行しました。これは現在,第2版が出ています。また,CRCを認定するに際しても『CRCテキストブック』という教科書を学会で2002年に編集しました。それから,第1回世界臨床薬理治療学会議が1980年にロンドンで開かれました。その後3年(最近は4年)ごとに開催されていますが,1992年に第5回会議を清水直容会長のもとで横浜で開催しました。これを機に,世界の臨床薬理学の発展と軌を一にして,わが国の臨床薬理学が躍進してきたわけです。
■臨床薬理学がはたしてきた役割
「CRC」について
中野(重) 次に,臨床薬理学がはたしてきた役割について考えてみたいと思います。中野眞汎先生,先ほどから話題になっているCRCについてどのようにお考えですか。中野(眞) アメリカでは看護師のCRCが多いのですが,日本では厚労省からの助成もあって,薬剤師のCRCが寄与させていただいている面が多いと思います。
中野(重) CRCに関してアメリカは看護師が中心でしたが,日本では薬剤師と看護師が半々でスタートしました。これは私の印象ですが,アメリカは医薬分業が徹底していて,治験を実施する医療機関の中には薬剤師はあまりいないですね。看護師のほうが圧倒的に多い。そういう中で,優秀な看護師が研究者に依頼されてリサーチナースになったわけです。
わが国でCRCの養成を開始した時期は,日本の大学でも医薬分業を進めていく時期とオーバーラップしており,薬剤師がこれに協力しやすい背景があったように思いますがいかがでしょう。
中野(眞) アメリカで看護師のCRCが多い理由の1つは,早い時期から看護教育が四年制大学で行われたことにあります。また大学院の看護学科も多いので,薬物に関してかなり勉強している。アメリカの看護学の教科書には薬物に関してかなり詳しいことを書いてありますし,治験についても載っています。そういう影響もあって,アメリカのナースは重宝がられた面があると思います。
日本では薬剤師が病棟業務で患者さんとの関係にも慣れて,CRCとして貢献しやすい時期という背景もあって,ナースと薬剤師が半々ぐらいで担当しているのだと思います。
「ICH」について
中野(重) 先ほど「創薬」と「育薬」という話が出ましたが,安原先生いかがでしょうか。安原 「ICH(International Conference on Harmonization=日米欧3極薬品規制ハーモナイゼーション)」ができたことが最大の出来事だと思います。第1回は1991年にブラッセル,2回目がアメリカのオーランド,3回目が1995年の横浜。これで3極を一巡して,1997年にまたブラッセル,2000年にサンディエゴ,2003年に第6回が大阪で行われました。
これは規制当局と製薬企業の代表が臨床試験に関するさまざまな問題を討議する会議です。日米欧で規制は異なっていますので,それらを改善して,早期によい薬を患者さんに提供することを目的に始まったもので,それ以後,特に日本の臨床試験の質を高めたわけで,大変高く評価しています。
また,中野重行先生が中心になって出された「ICH-GCP」をもとに,わが国でも1997年に薬事法を改定し,国際的なレベルの質の高い治験・臨床試験を法律の下に行うための制度ができましたが,これに対して貢献したことも重要だと思います。
中野(重) 新薬の開発には資金面でも,また被験者と試験をする側の人的資源という意味でも多くのものが必要になりますが,こういうものを節約して,地球規模でものを考えていこうという考えが,ICHの根底にはあります。
大橋 新GCPができて,その後の体制整備ということでは,中野重行先生が班長をなさった基盤整備のための「新GCPの普及・定着総合研究班」が大きな役割をはたしているように思います。そこで,臨床試験の質を高めるために,同意の問題,CRCの話,モニタリングや監査,倫理委員会の話など,いろいろなことが話し合われて,現在行われている臨床試験の体制の考え方の基盤がそこでできたように思います。
中野(重) 基本的なコンセンサスができましたね。
大橋 そこに,臨床薬理学にかかわっている先生方が大きく貢献されたと思います。
薬物治療の個別化
安原 第2回ICHの時に,人種による医薬品の投与量,反応性,薬物動態がテーマの1つになり,私どもも研究調査の一部を担いました。白人と日本人で,市販されていた薬の投与量の違いを集計いたしましたところ,基本的には日本人への投与量は白人の投与量よりも少なめですが,例えば,イソニアジドのようにアセチル化を受けるような医薬品については,日本人のほうが高用量を投与できるようになっているということがわかりました。先ほども話題になりましたように,現在は「個別化医療」と言われていますが,個人差と人種差の違いのどちらが大きいのかということも1つのテーマになります。私どもの研究結果から,個人差のほうが人種差の問題よりも大きいという考えを示したわけですが,その時に「遺伝子多型」と言いますか,遺伝子の欠損による「薬物代謝酵素欠損」が問題提起され,その後,世界中で遺伝子解析が行われています。
当時は,薬物動態はCmaxとAUCのみを頼りに比較したのですが,その中でもかなり個人差と人種差の問題を検討できました。遺伝的に活性が弱い人は血中濃度が高くなり,正常な人は低いというようなことですが,その欠損の比率が国によって違うというような話も出てきたこともあって,第2回ICHは印象に残っています。
「遺伝薬理学」について
中野(重) 薬物治療の個別化ということで,遺伝的要因についてお話がありましたが,大橋先生,米国の臨床薬理学会で発表されたことをご紹介いただけますか。大橋 先ほどのお話のように,薬物代謝酵素,あるいはその薬物受容体における遺伝子に多型が存在するということが知られ,それがどういう臨床的効果を示しているのかということが,世界的に注目を浴びているのが現状だと思います。薬物代謝酵素の遺伝子多型が薬物の血中濃度変化をもたらしてくるわけですが,それがいかに薬効に結びついていくのかを調べているわけです。その流れを追うことは臨床薬理学のテーマの1つだと思います。
例えば,ピロリ菌の除菌はCYP2C19の遺伝子多型に大きく依存する,という報告をいたしましたが,これも臨床的薬効に結びつく遺伝子多型の研究で,意味は大きいと思います(図2)。現在は薬物代謝酵素,薬物トランスポーターや薬物受容体における遺伝子多型を調べることによって,ヒトへの薬の効き方を調べることが世界の流れになっています。「遺伝薬理学」という領域が,臨床薬理学の大きな領域になってきていると思います。
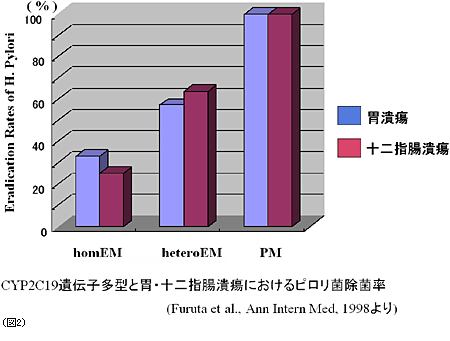
中野(重) 臨床薬理学が誕生する以前は,薬の投与量と効果との関係のみで投与計画を考えていましたが,先ほどのお話にありますように,反応には大きな個人差があることがわかってきました。
また血中薬物濃度を測るようになって,用量と濃度との関係において個人差が大きいことがわかり,用量と濃度との関係,つまりpharmacokinetics(薬物動態学)の重要性が認識されました。そして,これには遺伝的な要因の影響が大きく,この情報が薬物治療の個別化に応用できるというように研究が進んできました。
「治療のパートナーシップ」の構築
中野(重) ところで,冒頭の3番目の柱としてお話ししたことですが,科学が進歩してくると,人間を対象とした学問であるにもかかわらずサイエンスの部分が先行して,一方で人間疎外が起こってくる,それに対する反省の機運が出てきたと思います。われわれが,いかに合理的・科学的な投与設計を作っても,患者さんが計画した通りにその薬を飲んでくださらなければ,つまりコンプライアンスの問題が十分でなければ,合理的薬物治療は成り立ちません。「医療者と患者さんの双方で情報を共有する中で治療が進められて,はじめてよい治療ができる」ということが根底にあるわけです。つまり,よき「治療のパートナーシップ」をつくることが重要です。そのことは,先ほどから出ております治験,あるいは市販後の臨床試験の領域でもそうですが,臨床試験をする時には被験者として参加していただく,「創薬ボランティア」や「育薬ボランティア」の方々の協力が必要です。「皆で一緒によい薬を創り,よりよい薬の使い方を研究していこう」という枠組みを作り,それが最終的には国民の健康を守る営みに貢献するという点でも,「治療のパートナーシップ」を基盤とした信頼関係を構築することの重要性を感じています。
■臨床薬理学に求められるもの
「教育」面ではたすべき役割:医療の質向上への貢献
中野(重) 次に,臨床薬理学が今後はたすべき役割に関して,皆さんのお考えをお聞かせくださいますか。安原 教育面ではたすべき役割が大きいと思います。現在,薬理学の講義で教えるのは生体と薬物,あるいは薬物治療学の2つがコアカリキュラムという形で提示されていますが,臨床薬理学がめざしている目標とはかけ離れているという批判があります。そういう面に対して学会としてもう少し関与し,薬物治療学の科学性と倫理性についてお手本を作っていかなければならないと思います。
昨年の学会は「医療の質向上への臨床薬理学の貢献」というメインテーマを掲げましたが,この背景には先ほどからの議論にありますように,医療の中で大きな位置づけを占める薬物治療に関して,臨床薬理学がどういう点で貢献できるのか,あるいは貢献してきたのかということを振り返ってみてはどうかというので,13のシンポジウムを組ませていただきました。
私も会長講演で,有効性,安全性,患者中心志向,適時性,効率性,公正性という観点から,臨床薬理がどう貢献すべきかという点をお話ししました。「有効性」に関しては,現在広く世界的に論議されているEBMを,臨床薬理学が中心になって構築していくということもありますし,診療ガイドライン作りにも参画しなければなりません。また,先ほどから話題になっている,遺伝特性にあわせた個別化医療も重要です。「安全性」については,社会的に問題になっているイレッサの例のような副作用が知られています。これについては,「有効性と安全性が遺伝子解析である程度見出される」という報告もあります(N. ENGL. J. MED. 350:2129-2139;2004)。そういう面でも,安全性に関してもこれからは重要な位置づけになると思います。
その他,適時性,効率性という面では,ITを使った情報の提供システムが非常に重要になり,われわれだけではなく,患者さんサイドからもアプローチしやすい形を作ることも重要だと思います。
「分かち合う」をメインテーマに
中野(重) 中野眞汎先生,今年の学会長としての抱負をお話しくださいますか。中野(眞) 中野重行先生が先ほどおっしゃいました「治療のパートナーシップ」とも通じますが,メインテーマは「分かち合う」としました。そしてそれを受ける形で,「これからの臨床試験のあり方:患者のための,患者とともに創る臨床試験システム」というシンポジウムを中野重行先生に企画していただきました。
相互理解に基づく協力を期待して,企業内の業務を医療従事者に紹介するシンポジウムも予定されています。
また,先ほどから話題になっていますように,薬物治療では有害反応という問題が出てきます。患者さんの代謝能や排泄能に個体差があることがわかってきている中で,これまで得てきた知識を十分に生かしながら,「薬物による有害事象の早期発見・回避に向けた新たな取り組み:有害薬物反応学の確立をめざして」というシンポジウムも企画していただいています。これら12のシンポジウムは,臨床試験,安全性,治療個別化の3本柱で討論されます。
21世紀の薬物治療にいかに貢献するか-国際化をめざして
中野(重) 大橋先生は,来年の学会長ですが,学会ということでなく全般的今後の展望や抱負についてお話しくださいますか。大橋 21世紀における薬物治療に,いかに臨床薬理学が貢献できるかということを基本に考えていきたいと思います。社会と臨床薬理学の関連として,やはり薬の有害作用をいかにコントロールするか,またその原因を追究していくかが求められていると思いますし,遺伝子の問題も入ってくるでしょう。
また,今後日本臨床薬理学会は25年を経て,国際的なつながりを強く持っていく必要があると思います。2年前に中国とのジョイントミーティングを開きましたが,さらに今年の9月の学会の後に,2回目の「日中薬理・臨床薬理ジョイントミーティング」を日本薬理学会と共催で開く予定にしております。さらに,韓国などとも話が進んでおります。学会として国際化の方向に進むことも必要になってくると思います。
「柔らかな1.5人称」をめざして
中野(重) 国際化というのも,1つの重要なテーマとなるというお話でした。ところで臨床薬理学の領域は,冒頭にお話ししましたように,人間と人間の営みですが,そこに薬物を中心としたサイエンスが入ってきます。このサイエンスで得られた知識あるいは技術を,いかに人間に応用するかという部分はアートになります。人間に応用するにあたっては倫理的な面でも敏感でなければいけませんので,臨床薬理学を専攻してきた人たちは,倫理的な視点で相当磨かれてきたように思います。さまざまな分野で治療や研究のガイドラインが作られていますが,われわれがディスカッションしてきたことがその中の最先端に位置づけられていると感じられますし,臨床薬理学のはたしてきた役割には大きいものがあると実感しています。
それから個別化,individualization,personalizationを追求していくと,身体的な意味での個別化,つまり遺伝的な要因での個別化という問題もあるでしょうが,それだけでなく,すべての人がそれぞれ自分のヒストリー,歴史をもって生きているわけで,その中で病気がどういう位置づけにあるのか,どういう意味をもっているのかということまで考えた個別化でなければならないと思います。治療というのは,そこまで考えることによって理想に一歩近づくことになるのではないでしょうか。
これは,今後の医学教育の課題であると同時に,医学界全体の課題でもあると思いますが,医学の世界でものを考えること,サイエンスでものを考えることを「1人称」の立場としますと,患者さんに寄り添って考えることは「2人称」の立場です。この両方ができる,つまり行き来ができる柔軟さをもつという意味で,私は「柔らかな1.5人称」と言っています。
この「柔らかな1.5人称」ができることが,われわれの理想なのではないかと思います。このコンセプトが生まれたプロセスの中で感じたことは,まず患者さんの話をよく「聴く」ということ,hearingではなくlisteningが重要で,話をよく「聴く」ことは,薬がよく「効く」の「きく」に通ずるように思います。このコンセプトを大事にしながら,サイエンスをアートの中で生かしていく,そういう大きな夢が,臨床薬理学のめざすものの中にあるのだと思いたいですね。
本日はどうもありがとうございました。
■第25回日本臨床薬理学会開催案内第25回日本臨床薬理学会が中野眞汎会長(静岡県立大)のもとで,きたる9月16-19日,静岡コンベンションアーツセンターにおいて開催される。主なプログラムは次の通り。 【講演】 (1)The value of drug therapy:Past, present and future(アリゾナ大・J.Lyle Bootman) (2)薬物治療の最適化のためのトランスポーター研究:薬物間相互作用,遺伝子多型の解析(東大・杉山雄一) (3)HIV感染症治療薬開発と臨床薬理(熊本大・満屋裕明) (4)Examples of PK, PD and trial simulation in drug development(Eli Lilly & Co.・ Sandra R.B.Alerheiligen) 【シンポジウム】 <臨床薬理分野>これからの臨床試験のあり方:患者のための,患者とともに創る臨床試験システム,他 <有害反応分野>薬物による有害事象の早期発見・回避に向けた新たな取り組み:有害薬物反応学の確立をめざして,他 <遺伝子多型分野>遺伝子多型解析の成果による臨床応用の新展開 <TDM・治療分野>抗がん薬におけるTDM:シンポと展望 問合せ先:第25回日本臨床薬理学会年会登録事務局 TEL(052)582-4517/FAX(052)582-4518 Eメール:25rinyakuri@jtbcom.co.jp |
