| 連載 現地レポート | 世界の医学教育 | |
| イギリス編
馬場 恵 ニューキャッスル大学医学部5学年 | ||
■イギリスの医学教育
イギリスには,医学部のある国立総合大学が28校ある。私立医学部はない。学生は,日本と同様に高校卒業後直接医学部に入学するが,中にはgap yearと言って,入学前に1年間,旅行を兼ねて海外でボランティア活動をしたり,国内でアルバイトをしたりして学費を貯めてから入学する学生もいる。入学に際しては,書類審査と面接を経て,高校卒業前にA-levelという統一試験を受ける。その結果,各大学の要求を満たした者は大学から入学許可が与えられる。ただし,いくら試験の結果がよくても書類審査と面接に通らないことがある。それは,学業以外の興味,課外活動,そして各人が考える「医者として働くということ」の意味や理由を通して,医者になるのに適した人材かどうか,長く厳しい医学の勉強を乗り越えられる要素を持っているかどうかということを大学は重視し考慮したうえで入学許可を出すからだ。それでも中退していく者は少なくない。自分から辞めていく者もいれば,進級できずに退学になる者もいる。留年が認められていないからだ。
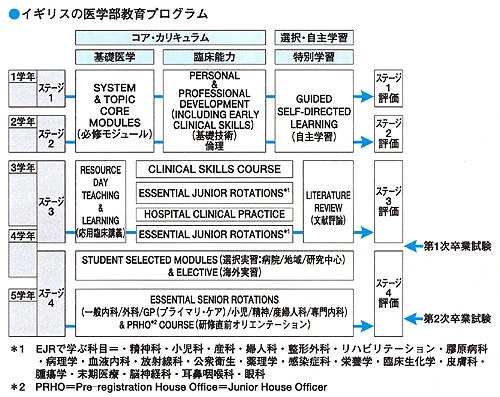
医学教育のカリキュラムは大学によって異なるが,基本的には5年制で,前半がpre-clinical,後半がclinicalとなっている。pre-clinicalは講義が中心,clinicalは臨床実習が主となる。中には1年間カリキュラムから離れてmedical scienceの学位を取るものもいるし,それを義務づけている大学もある。卒業試験に合格すると,1年間,有給の病院研修がある。詳しくは後ほど説明することにして,医学部での学習の様子をもう少し詳しく紹介しよう。大学によってスタイルが異なるので,主に私が在学する医学部の様子を述べることにする。
■pre-clinical years
私が学んでいるニューキャッスル大学医学部は,始めの2年間がpre-clinicalで,毎日,生理学,生化学,解剖,病理,免疫,薬理,微生物学等の講義がある。Integrated Courseという比較的新しい教育形式を採用しており,これらの科目をシステム(体の機能)ごとにモジュール化して教えている。例えば,循環器,呼吸器,消化器……というのがモジュールで,各モジュールの中で関係する解剖や,生理学,病理等を学んでいく。この他に,「Personal and Professional Development(PPD)」と「Medicine in Society(MiS)」というモジュールがある。PPDでは,入学1週間目から採血や血圧測定といった基本的な臨床スキルの練習や,コミュニケーションスキルの練習のためのrole play,模擬患者を使っての話を聴く練習,上手な説明の仕方,癌告知などの「breaking bad news」の方法などをグループに分かれて学ぶ。その他,心理学の講義や,倫理のセミナーもある。
MiSでは病気が人に与える影響を広い意味で考える。「illnessとdiseaseの違い」や「医者の役割」,「身体障害と社会」について討論したり,プロジェクトを通して患者と病の身体的,精神的,社会的要素を観察したりして,病気だけを診るのでなく,患者をひとりの人として診ることの意味や大切さを学んでいく。MiSのグループリーダーはGP(General Practitioner,日本の開業医のようなもので,プライマリケア専門医)である。PPDやMiSは,医学の科学的分野以外のことに触れるので,バランスの取れた医者を育てるのに必要不可欠な科目だと思う。pre-clinicalは,医者になる者の基礎を築く場として位置づけられている。
■clinical years
3年生の1学期は,12週間のClinical Skills Courseから成る。グループごとに各病院,病棟に分けられ,臨床の基礎を徹底的に仕込まれる。週に1度大学で臨床講義も行なわれる。例えば,月曜日に循環の講義があると,その週は循環器疾患のある患者に集中して接し,特有の症状を聴いたり,見たりして,講義や教科書から学んだことと結び付けて覚えていく。学期末に試験があり,2学期からは「Junior Rotation」が始まる。小児科,産婦人科,神経科,眼科,耳鼻咽喉,精神,血液,放射線,整形,救急,皮膚,腫瘍,緩和ケア,公衆衛生,老年ケア,リハビリ,感染病と,ありとあらゆる科を2-4週間かけて回っていく。さらに,週に1日臨床講義がある。これが4年の1学期末まで続き,第1次卒業試験がある。
4年の2-3学期は選択実習とエレクティヴから成る。3つの選択科目を7週間ずつ学ぶ。何を選ぶかはまったくの個人の自由に任されており,将来の進路を考えながら興味のある科や研究分野を選んだり,文学や言語,音楽,法律,補完医療といったものを選択したりすることもできる。私は,小児科,麻酔科,GPを選択し,初めて,外来や救急病棟にやってくる患者を1人で診察した。
選択実習は個人活動なので,先生と1対1の指導を受けることができる。例えば,小児科の外来では次のようである。先生が1人の患者を診察している間に私が別の患者を診察し,先生が終わると私のところにやって来て,私の出した診断,検査や治療の計画を聞いた後,もう一度患者を診る。診察後に私の行なったことのどこが正しくて,どこが間違っていたかを話し合ったり,お互いに質問を交わしたりする。イギリスの病院の外来は,1人の患者に割り当てられる時間が長いので,このような充実した個人指導が可能となると考えられる。
エレクティヴは3か月間,海外で研修できる制度である。海外の医療を経験することで,自国の医療を見つめ直したり,他国の医療システムやその国特有の問題を学んだりすることによって,さらに視野を広げる機会を持つというのがその目的である。どこの国で何をするかは個人に任されているが,研修先とのさまざまな手続きもすべて自分でしなければならない。私は日本のホスピスと病院で実習したが,同級生は,その間,世界各地に散らばってそれぞれ貴重な体験をしたようである。
■試験,評価
試験は,大きく分けると,知識を試すMCQ(Multiple Choice Questions-多肢選択問題),応用力を見るData InterpretationとImage Interpretationテスト,臨床スキルを見るOSCE(Objective Structured Clinical Examination)から成り,卒業試験にはOSLER(Objective Structured Long Examination Record)が加わる。OSCEでは10分ごとに10-20のステーションを回り,各ステーションで与えられるタスクをこなしていく。例えば,腹痛を訴える患者の診察だったり,カウンセリングや治療や病気についての説明を求める患者だったりで,試験官の前で実際にこれらの処置を行なう。与えられた1人の患者に通常より時間をかけて診察し,試験官に問題点やどのような検査や治療を行ないたいかを説明した後,試験官の質問に答えるという試験がOSLERである。ここでは,学生がジュニアドクターとしていかに安全に,的確に仕事ができるかが試される。
また,ニューキャッスル大学医学部が力を入れているのは,feedback assessmentといって,学生が先生を評価するシステムだ。モジュールや実習が終わる度に評価用紙が配られ,講義の内容,情報量,有用さ,わかりやすさ,おもしろさ等をマークシート形式で評価し,何が一番よかったか,悪かったか,改善点や方法を自由に書いて提出する。教授と学生の代表たちはミーティングでこれらについて話し合い,意見やアイデアは積極的に取り入れられていく。
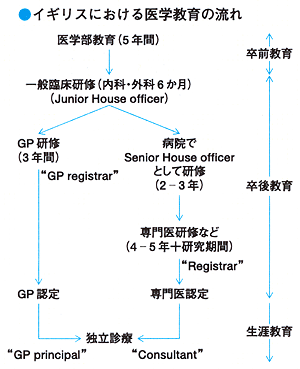
■卒業後
イギリスでは日本のような国家試験はなく,卒業1年目はJunior House Officerとして,病院で内科と外科の仕事を6か月ずつ行なう。その後の進路は内科もしくは外科のSenior House Officer(SHO)としてローテーションを始めるか,GPの研修プログラム(3年間)を始めるかに分かれる。それぞれの分野でRoyal Collegeの試験(専門医の試験)を受ける。SHOはやがてRegistrar(医局員)そしてConsultant(診療部長)と進級していく。卒業後GPとしてプライマリケアに従事するものと,病院で専門医としてセカンダリケアを行なうものの割合は半々といったところである。■学生生活 学生の関心と悩み
最後に,イギリスにおける医学生の生活の様子を紹介しよう。日本の医学部に通う友だちの話を聞いていると,学生生活もイギリスと日本ではずいぶん違う印象を受けるが,読者はどう思われるだろうか。イギリスにはまずクラブ活動というものがない。このことは,日本の集団社会に対してイギリスの個人主義社会を反映していると思われる。それぞれが自分の得意なこと,やりたいことを自由にやっている。スポーツの得意な人は大学のチームに入ったり,音楽の好きな人はオーケストラや聖歌隊などに参加したりするが,それでも活動は週に1-2回がせいぜいである。その他,アルバイトやボランティアをする学生もいる。夜の娯楽は,パブやクラブ,映画鑑賞等だ。
pre-clinicalの間は他の学部生との付き合いも多く,social life つまり遊びを楽しむ傾向にある。ところが,臨床が始まると途端にキャンパスが遠くなり,友だち付き合いも医学部仲間に限られてくる。学生は皆,2-6人でアパートや家を借りて住むのだが,4年生になると,他の学部の友だちは卒業してしまい,ハウスメートも医学生のみになる。こうして,一般的な学生生活から離れていくと同時に,一般社会からの孤立感を感じ始めることになる。これは一種のmedics(ドクターも含めて)の悩みである。関心も,進路や現在の医療情勢,今後の見通し,また医学教育のあり方等と専門化していくので,孤立に輪をかけるようだ。
悩みと言えば,学生に付きまとうのが経済面での問題である。イギリスでは,学費や生活費は自分で出すというのが一般的で,学生たちは,アルバイトと国からの補助金それから親からの小遣いで生活している。5年前まで学費の個人負担はなかったのに,その後年間1000ポンド(20万円)払うことになったうえにStudent Grantという国からの補助金がStudent Loanになり,借金を抱え込むことになってしまった。結果的に,医学部入学を断念せざるを得ない学生が出てしまい,医者の数を増やそうとする政府の矛盾点として問題となっている。
医療訴訟が増え,患者が積極的に医療的決断に関わるようになってきた今,イギリスのドクターの役割というのが大きく変化しつつあるのを実感している。学生にとって必要なのは,そういった変化に対応できる能力を養う教育と,医者という仕事に誇りと使命感を持ち生き生きと働く指導者の姿を見るということだと思う。
イギリスの医学教育は,ただ,ジュニアドクターとして,また生涯学習の基礎として必要な知識や技術を身に付けさせるだけではなく,早くから現場に出,患者と接することで,医者としての信念や確信,態度といったものを養うことを目的としている。患者の真のニーズに応えるのは,よいコミュニケーションを通して信頼関係を築き,お互いを理解した上で可能になる。科学が進歩し,知識が増え,またこういった患者中心の医療がますます重視されてきている中,いかに時代の流れに沿った教育を行なっていくかというのは,イギリスに限らず,各国の医学教育の課題だと思う。
 | 馬場 恵さん 23歳。英国ニューキャッスル大学医学部5年生。16歳のとき父の仕事の都合で渡英。埼玉県立熊谷女子高校から私立Bradfield College高等部に転校。2年後ニューキャッスル大学医学部に入学。昨年6年ぶりに帰国し大阪で3か月実習を行なった。本年6月には卒業予定。特に小児科とGeneral Practiceに興味がある。身体,精神,スピリチュアルな面でのケアのできるドクターをめざしている。 |
| 《第1回 ドイツ編(堀籠晶子)》 |
| 《第2回 ロシア編(匿名)》 |
