〔連載〕How to make
クリニカル・エビデンス
-その仮説をいかに証明するか?-
浦島充佳(東京慈恵会医科大学 薬物治療学研究室)〔第15回〕喫煙は肺がんの原因か?(2)
ケース・コントロール・スタディの古典
第2次大戦後,再び一部の科学者が喫煙と肺がんの関連に目を向け始めました。そのような中,喫煙と肺がんの関係の本格的論文が1950年イギリスのドール卿とヒル卿によって報告されました。彼らは692人の肺がん入院患者に対して,同じ年齢,性,社会階層,住所をなるべく一致したコントロール(対照)群を選んで対比しました(マッチング)。この対象を選ぶ時に重要なのは,蓋を開けるまでコントロール群の喫煙状況がわからないようにしなくてはならないということです。また喫煙がコントロール群の持つ疾患の病因と関連する場合も問題になります。例えばコントロール群として慢性気管支炎の患者さんを選択したらどうですか?慢性気管支炎患者さんでは,喫煙率は一般人口より高いことが予想されます。ですからコントロール群に慢性気管支炎を選んだ場合,喫煙は肺がん発生と関係ないと結論してしまうかもしれません。年齢と性別のみがわかる入院台帳から選ぶとか,住民台帳から無作為にコントロールを選別するなどがよく行なわれる方法です。
ドールとヒルはインタビューによっていつから1日どれくらい煙草を吸うようになったか,あるいは禁煙していた時期はあるかなど詳細に問診しています。よって結果を軸に考えるケース・コントロール・スタディにおいて,結果(肺がんおよびコントロール)選択の際と暴露因子(喫煙)を観察する際にバイアスを生じ得ます。
一方,暴露を軸に考えるコホート・スタディではコホートにおける暴露因子を評価・選別する時と結果を観察する時にバイアスを生じます。つまり,この2つの研究方法ではselection biasとobservational biasが逆転するのです。
表は苦労の末得られた結果です。肺がん患者さんの中で,非喫煙者は僅か0.3%だったにもかかわらず,コントロール群では4.2%もいました。喫煙に関しても,喫煙者という点だけでみると同数ですが,1日25本以上煙草を吸うヘビースモーカーに限ってみると,男性肺がん患者では26%もいたのに対して,コントロールでは13.5%でした。女性でも類似の結果を得ています。
| 表 肺がん群・コントロール群にみる喫煙・非喫煙の人数 | |||||||||||||||
| |||||||||||||||
| 作表では軸となるものを横にするのが慣例です。すなわちケース・コントロールで横に疾患とコントロールが,コホートでは被曝あり・なしが,臨床試験では治療群と対照群がきます。そして縦に観察したものが入ります | |||||||||||||||
結果は評価に値するか?
どんなに優れたコンピューターを用いて複雑な解析を行なっても,質の低いデータでは研究自体の意味がありません。そこで結論を述べる前に,これらの結果がまず評価に値する(valid)かどうかを明らかにしなくてはなりません。その際,チャンス,バイアス,コンファウンダーという3点について検討します。男性において有意差はp < 0.000001であり,たまたまということは考えにくい状況です。チャンスという問題はクリアです。
肺がん患者さんとコントロールはバイアスなくきちんと選別されていますか? 病院によって,医師によって診断が異なったかもしれません。当時これ以上質の高いデータはないでしょう。コントロールとなるべき患者さんの選別も「喫煙が肺がんの原因」と疑っていた人は,現代ならともかく,当時は少なったでしょうから,バイアスも小さかったと想像します。
喫煙状況についてバイアスの混入はありますか? おそらく当時の患者さんは自分の病名すら知らなかったことでしょう。ましてや喫煙でおそろしい病気にかかったかもしれないなどとは,ゆめゆめ思っていないでしょう。ですから,自分の記憶の範囲においてバイアスなく喫煙について答えたことでしょう。
もしもこの調査が現代であり,患者あるいはインタビュー者に「喫煙が肺がんに悪影響した」という意識があれば,肺がん患者さんは喫煙量をより多く申告する可能性があります。
この研究では,コントロール群の中に,最初に肺がんを疑われて後に問題なかった患者さんが含まれていました。この人たちの喫煙状況はコントロール群に近いものでした。この事実から「肺がん患者で喫煙者が多い」という先入観をもったインタビューが行なわれたわけではないと考えられます。また,人の記憶は曖昧なもので,1週間前に食べた夕食の内容まで正確に思い出せないものです。そこで彼らはインタビューした結果にどれくらいバイアスが混入しているか知るために,時期を変えて喫煙状況を2回調査しました。そして,26%において1回目と2回目の回答が違っていたと報告しています。
とにかく,臨床研究においては,いかに質の高いデータを得るかが鍵となります。その点,この古典的論文から私たちは多くのことを学ぶことができます。
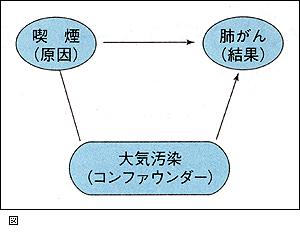
いったんデータがバイアスを含んでしまった後,われわれはバイアスを取り除くことができません。しかし,コンファウンダーを調整することは可能です。ドールとヒルは,年齢,性別,社会階級,住居がコンファウンダーになり得ると考えました。つまりこれらの因子は喫煙と相関関係にあり,肺がんの独立したリスクファクターになり得るだろうと考えたのです。
例えば,都会人で喫煙率が高く,都市の工場や車の廃棄による公害で肺がんが発生する場合には,単純な喫煙-肺がんの関係だけみていると過大評価してしまう可能性があります(図)。仮に肺がん発生の原因が喫煙でなく都市の大気汚染であったとすると,喫煙と肺がんの関係だけを解析した場合「喫煙は肺がんの原因である」という間違った結果を導いてしまいます。しかし,これらの因子を肺がん患者と一致させたコントロールを選ぶことにより上記4つの因子の影響を最小化することができます。
(この項つづく)
