世界一わかりやすい
「医療政策」の教科書
セオリーとエビデンスを備えた医療政策をデザインするために
もっと見る
高齢化社会を迎えた現在、セオリー(学問的な理論)とエビデンスの両方を兼ね備えた“綿密にデザインされた医療政策”がわが国には必要不可欠となっている。本書はハーバード大学の博士課程で学んだ著者が、医療政策・医療経済学に関するセオリーとエビデンスのうち、普遍性があり、日本の医療にも適用できるものを中心に紹介するもの。通読が容易な読みやすい記述で、医療政策学および医療経済学が一通りよく分かる。
| 著 | 津川 友介 |
|---|---|
| 発行 | 2020年06月判型:A5頁:288 |
| ISBN | 978-4-260-02553-9 |
| 定価 | 3,300円 (本体3,000円+税) |
更新情報
-
更新情報はありません。
お気に入り商品に追加すると、この商品の更新情報や関連情報などをマイページでお知らせいたします。
- 序文
- 目次
- 書評
序文
開く
推薦のことば(ジョセフ・ニューハウス)/推薦の序(黒川 清)/推薦の序(横倉 義武)/はじめに(津川 友介)
推薦の序
国家政策の基本は,社会の必要と観察,記録とデータ,立案,財源と予算,決定と施行のプロセス,時代とともに変化する「世界と社会の枠組み」,そして医療ではこれを実行する多くの機関と行動者などで形成される.国家としての存続は,複雑な歴史的,地理的,宗教的,文化的背景などによりいろいろあるとはいえ,その生存の基本は国民にある.このような大きな枠組みで国家のありようができてくる.
人類史上,1960〜70年頃までの健康と医療の主要な課題は感染症との戦いであり,次いでがんだったといえる.日本の健康・疾病対策は明治開国以来,うまく対応したといえる.150年前,つまりは4,5世代前から現在までのことだ.
近代の先端を行くのは西欧とアメリカでの診断,予防,公衆衛生,医療制度と医学研究だったが,多くの先人の努力と苦労があったからこそこのような成果があった.この近代日本の成功の背景には「鎖国の江戸時代」にかなり完成された社会制度と国民性があったように思える.
20世紀後半,日本は感染症対策に一応の成功をおさめ,次いでがん対策,そして生活習慣病の時代に入り,世界の最長寿国,最高齢化国となった.その過程では,世界の健康問題にも国際機関との連携とODAなどで途上国の健康増進に大きく貢献してきた.
21世紀のこれからへ向けて健康・医療政策をどう進めていくのか.今や世界で最長寿の高齢化先進国となった日本は,これからの世界の主課題の一つである高齢社会において世界の注目を集めている.このような視点で国家政策を観察すると誰でもデータが大事という意見を言う.しかし,何をするにも一番大事なのは人間,つまりは「人材・人財」だ.どちらかというと例外的な日本でのキャリアの私は,その時々の,どの立場ででもその趣旨の発言をしてきている.
ではパラダイムが変化するグローバル時代を迎えて,日本の「人材・人財」はどうか.多くのタレントは世界にその価値を求め,能力を発揮できる場所へと,国境を越えて動ける範囲が広がっている,これがこの40〜50年のことだ.スポーツ選手などでははっきり見えるグローバルのレベル,つまりオリンピック,世界選手権といった舞台で,その価値はどこからでも見える.ではほかの分野ではどうなのか? 社会でのより大きい責任を負う人たち,政府,企業,高等教育のトップの人たちはどうか.多くの国家で彼,彼女たちは国内外で高等教育を受けている確率が高いし,また優れた大学,大学院などでの教育,訓練を受けていることが多い.そしてそのようなタレントを輩出することが,この時代,そしてこれからの時代の大学,大学院の世界的な評価となるのだ.
このような「人材・人財」が,人口に比べてかなり限定的であるところが,日本のこの30年の停滞の背景にあるように思われる.平成の30年間,日本のGDPは実質的には成長していない.パラダイムの大変化に社会制度が対応できないのだ.従来のモノツクリの成功体験から抜け出せない,いわゆる日本人の「マインド・セット」,「思いこみ」,「常識」とでもいうようなものが邪魔をしているのだ.この10年ほどでの日本を代表する優良企業の統治不全のスキャンダル,「ジャパン・アズ・ナンバー・ワン」の根幹の一つ,とかつて言われた霞が関の不祥事などが想起される.そして,東京電力福島第一原発の歴史的大事故とその背景にあった日本人の「マインド・セット」である.
本書の著者の津川友介氏は,そのような点で極めてユニークなキャリアだ.東北大学医学部を卒業,臨床研修,世界銀行勤務ののち,ハーバード大学で学問としての「医療政策学」を勉強し,博士号を取得する.このキャリアから受けた教育を生かして世界的に権威のある医学雑誌で多くの論文を発表するだけでなく,データの分析と社会現象との因果関係のありようを分析,科学的エビデンスにもとづいた一般に向けた『「原因と結果」の経済学』(ダイヤモンド社)などを出版し,社会に問いかけてきた.数年前からUCLAに活動の拠点を移し,医療政策学・医療経済学の研究および教育を続けている.外から見た日本を観察する力(ちから)と心(こころ)をもっている人物である.
本書の「はじめに」にある津川氏の解説は,国家の基本となる健康・医療政策のありかたの基本形とプロセスを説明し,「データとその解析」に基づく政策のありかたを説いているのだ.多くの日本の方たちにはちょっと不可解に思えるような政策の「立案,実行,評価など」のプロセスがあるかもしれない.しかし,これが近代的西欧的民主制度の国家では当然と認識される国家統治のプロセスの基本なのだ.国家の基本の一つである健康・医療政策のありかたを説明し,「データと解析」に基づく,複数の独立した政策の立案,評価のありかたを説いている.
もっとも,最近の世界のリーダーから「西欧民主制度の終焉」を感じ取る方も多いと思うが,それに対しては国民のあいだに日本の政策プロセスにもっと理解を深める必要がある.これらはまた問題として別の機会があれば考察したい.
日本は素晴らしい医療制度を持っている.日本の皆保険制度の下では,病気になった人は自分の好きな病院にかかり,質の高い医療を受けることができる.しかし,最近のデータでは日本の医療費はOECD平均よりも高くなっており,将来にわたって維持可能な制度設計になっていない.日本が未曾有の超高齢化社会を迎えるにあたって,未来の世代も私たちと同じような医療を享受できるようにするためには,近い将来,日本でもアメリカのオバマケアやイギリスのブレア改革のような根本的な医療改革が必要になってくるだろう.そのときには,今までやってきたような「パッチワーク」の対症療法的な制度変更は有効ではない.この本に書かれているような,学問的理論とエビデンスに基づいた医療政策が必要不可欠になってくる.さらに言うと,たとえ綿密なデザインされた医療政策であってもはじめから完璧であることは稀であり,大学などの独立した研究機関による政策評価研究の結果を参考にして,政策のPDCAサイクルを回し続ける必要があるのだ.
この本は本格的な「医療政策学」の入門書である.ハーバード大学で津川氏が受けた医療政策学の教育をそのまま反映しているようだ.政策関係者,医師・看護師・薬剤師などの医療従事者,ヘルスケア産業に関わるビジネス関係者だけでなく,日本の医療のことを深く知りたい一般市民の方にもお薦めの一冊である.医療改革を通して未来の世代に日本の医療を残すためには,国民一人ひとりが,日本の医療のことをもっとよく知っておく必要があるのだから.
黒川 清
参考文献
1)Kiyoshi Kurokawa, MD and Andrea Ryoko Ninomiya, MPhil Politics. Examining Regulatory Capture:Looking Back at the Fukushima Nuclear Power Plant Disaster, Seven Years Later. University of Pennsylvania Asian Law Review. 2018;13(2):47-71
2)黒川 清:規制の虜:グループシンクが日本を滅ぼす.講談社,2016
3)宇田左近(著),黒川 清(解説):なぜ,「異論」のでない組織はなぜ間違うのか.PHP出版,2014
4)東京電力福島原子力発電所事故調査委員会:国会事故調 報告書.徳間書店,2012
推薦の序
現在,わが国では類を見ないスピードで高齢化が進み,超高齢社会となっています.
高齢化は,世界各国でも避けては通れない大きな課題であり,日本がこの状況にどのように対応していくのか,世界中の注目が集まっています.
超高齢社会においては,「高齢化に伴って増加する認知症患者への対応」「寝たきりにならず,できるだけ長く健康に暮らしてもらうための対策」や「急速に進化しているICTをいかに活用していくか」など,さまざまな課題がありますが,その課題に対応していくためにも,医療の果たす役割は今後ますます高まるものと考えています.
そういった意味でも,国の医療政策がどのような方向へと進められていくのかが重要となりますが,その政策は皆が納得するためにエビデンスに基づいたものでなければなりません.
その点から申せば,わが国では,国民に負担を強いるような政策は行われにくいことなどもあり,実際にエビデンスに基づいた医療政策が行われてきたのか,疑問を感じざるを得ない点も多くあります.
こうした中で出版された本書には,アメリカのハーバード大学で著者が学んだ医療政策・医療経済学に関するセオリーとエビデンスが数多く取り上げられており,今後の医療政策を考えていくうえで大変参考になると感じました.
医療政策学の入門書として,日本の医学部や大学院で使われるばかりでなく,実際に医療政策を立案する厚生労働省の官僚や政治家の方々,医療現場で活躍している方々にも,ぜひ一読をお勧めしたい一冊であります.
日本医師会会長 横倉 義武
はじめに
日本がかつてない少子高齢社会を迎える今,国民が安心して質の高い医療を受け,医療費増大による税や保険料による過度な負担を避けるためには,セオリー(理論)とエビデンス(科学的根拠)の両方を兼ね備えた「綿密に設計された医療政策」が必要不可欠になってきます.
欧米諸国では,大学,研究機関,シンクタンクなどで得られた知見が政策に生かされ,エビデンスに基づいた医療政策が立案され,それが実施されるようになってきています.その一方で,日本では政策研究はあまり活発ではなく,その結果として,エビデンスに基づいた医療政策は期待されているほどには実現していないと思われます.
本書では,私がアメリカのハーバード大学で学び,カリフォルニア大学ロサンゼルス校(UCLA)で教えている医療政策学に関するセオリーとエビデンスのうち,普遍性があり,日本にも適用できるものを中心にご紹介しています.医療政策学とは単一の分野ではなく,複数の領域のセオリーとエビデンスを必要とする分野横断的な学問です(図1).私の専門が医療政策学の中の統計学であることや,私の博士課程時代の指導教官の一人が医療経済学者のジョセフ・ニューハウス先生(ランド医療保険実験を行った医療経済学者)であったことより,この本では統計学と医療経済学の分量が少し多めになっていますが,他の領域に関しても医療政策学を理解するうえで必要な知識はカバーしました.
◆エビデンスに基づいた医療政策
政策が目的とする成果を達成するためには,エビデンスに基づいた政策立案(Evidence-based policy making;EBPM)が必要不可欠です.臨床医学が病態生理とエビデンスを組み合わせるエビデンスに基づいた医療(Evidence-based medicine;EBM)を通じて患者の健康を改善することを目指すように,医療政策学ではセオリー(主に医療経済学の理論)とエビデンスを組み合わせたEBPMを通じて,医療の質の向上や,医療費の適正化を実現します(図2).
昔はデータが少なく医療政策学のエビデンスも乏しかったため,官僚や政治家などの実務家の経験を基に政策立案するのが現実的であったのでしょう.しかし,現在ではデータもエビデンスも十分に存在するため,EBPMを軸に政策立案することが世界標準となりつつあります.
◆医療政策研究とPDCAサイクル
立案段階で完璧な政策というのはまれであるため,あらゆる政策は科学的な評価を受け,その結果をもとに微調整を加え続ける必要があります.つまり,ビジネスだけでなく,政策に関してもPDCAサイクルを回すことが重要なのです.
PDCAサイクルとはPlan(計画)→Do(実行)→Check(評価)→Act(改善)の4段階を繰り返すことで業務を改善していく手法のことです.政策であればPは政策立案(政策の設計),Cは政策評価となります(図3).しかし,政策立案した人と評価する人が同じであったら公正・中立な評価をすることは困難です.経済的なものに限らず様々な利益相反があることも多く,誰でも自分の関連する政策を客観的に批判的吟味するのは難しいためです.そのため,欧米諸国では大学,研究所,シンクタンクなどの独立性・中立性が担保された研究機関(第三者機関)が主に政策評価の役割を担います.つまり政策立案者(政治家,官僚)と政策研究者(アカデミア)の間で,健全なチェック・アンド・バランスの関係が成り立っているのです.
本書には私がハーバード大学の医療政策学の博士課程で学んだこと,およびその後研究者としてハーバード大学やUCLAで得た知識のすべてを詰め込んでいます.日本の現在の医療制度に関する細かい説明や,経済学の数式は省略し,時代が変わっても永く使うことのできる普遍的な知識を中心に紹介しました.
本書の内容をきちんと理解することができれば,ハーバード大学やUCLAの修士・博士課程に留学しなくても同水準の理解度に達することができるように工夫しました.この本を通じて,日本の政策立案者・医療関係者・国民が,医療政策の本質に関してより深く理解し,その知識を道具として使いこなすことで「綿密に設計された医療政策」が日本でも実現し,日本が医療の質を保ちながら「持続可能な医療」の実現に成功することを切に願っています.
津川 友介
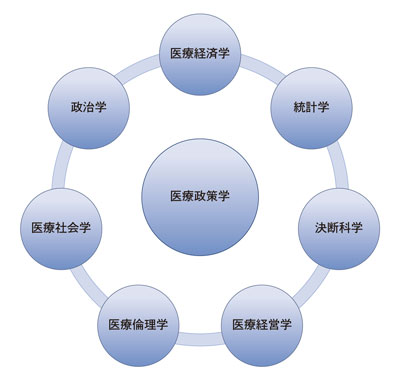
図1 医療政策学は分野横断的な学問である
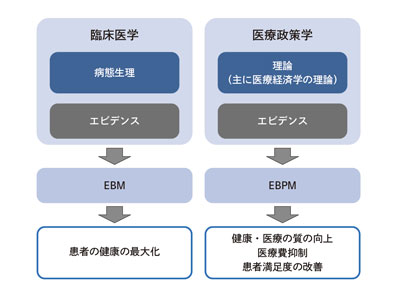
図2 EBMとEBPMの類似点・相違点
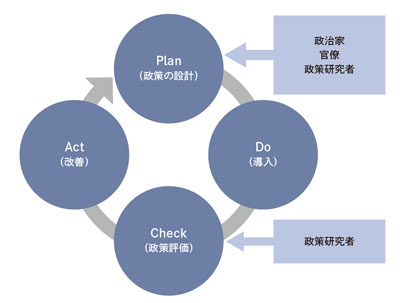
図3 医療政策におけるPDCAサイクル
推薦のことば
ジョセフ・ニューハウス
(ハーバード大学教授,ランド医療保険実験の研究代表者)
“This textbook explains the key topics related to health
policy in an easy-to-understand way,
and should be seen as an ideal introduction-level
textbook for Japanese people
who are interested in studying health policy.”
「この本は医療政策を理解する上で重要なトピックを,
平易な言葉で丁寧に分かりやすく説明した一冊であり,
医療政策を学ぶ日本人にとって理想的な入門書である」
ジョセフ・ニューハウス
(ハーバード大学教授,ランド医療保険実験の研究代表者)
“This textbook explains the key topics related to health
policy in an easy-to-understand way,
and should be seen as an ideal introduction-level
textbook for Japanese people
who are interested in studying health policy.”
「この本は医療政策を理解する上で重要なトピックを,
平易な言葉で丁寧に分かりやすく説明した一冊であり,
医療政策を学ぶ日本人にとって理想的な入門書である」
推薦の序
国家政策の基本は,社会の必要と観察,記録とデータ,立案,財源と予算,決定と施行のプロセス,時代とともに変化する「世界と社会の枠組み」,そして医療ではこれを実行する多くの機関と行動者などで形成される.国家としての存続は,複雑な歴史的,地理的,宗教的,文化的背景などによりいろいろあるとはいえ,その生存の基本は国民にある.このような大きな枠組みで国家のありようができてくる.
人類史上,1960〜70年頃までの健康と医療の主要な課題は感染症との戦いであり,次いでがんだったといえる.日本の健康・疾病対策は明治開国以来,うまく対応したといえる.150年前,つまりは4,5世代前から現在までのことだ.
近代の先端を行くのは西欧とアメリカでの診断,予防,公衆衛生,医療制度と医学研究だったが,多くの先人の努力と苦労があったからこそこのような成果があった.この近代日本の成功の背景には「鎖国の江戸時代」にかなり完成された社会制度と国民性があったように思える.
20世紀後半,日本は感染症対策に一応の成功をおさめ,次いでがん対策,そして生活習慣病の時代に入り,世界の最長寿国,最高齢化国となった.その過程では,世界の健康問題にも国際機関との連携とODAなどで途上国の健康増進に大きく貢献してきた.
21世紀のこれからへ向けて健康・医療政策をどう進めていくのか.今や世界で最長寿の高齢化先進国となった日本は,これからの世界の主課題の一つである高齢社会において世界の注目を集めている.このような視点で国家政策を観察すると誰でもデータが大事という意見を言う.しかし,何をするにも一番大事なのは人間,つまりは「人材・人財」だ.どちらかというと例外的な日本でのキャリアの私は,その時々の,どの立場ででもその趣旨の発言をしてきている.
ではパラダイムが変化するグローバル時代を迎えて,日本の「人材・人財」はどうか.多くのタレントは世界にその価値を求め,能力を発揮できる場所へと,国境を越えて動ける範囲が広がっている,これがこの40〜50年のことだ.スポーツ選手などでははっきり見えるグローバルのレベル,つまりオリンピック,世界選手権といった舞台で,その価値はどこからでも見える.ではほかの分野ではどうなのか? 社会でのより大きい責任を負う人たち,政府,企業,高等教育のトップの人たちはどうか.多くの国家で彼,彼女たちは国内外で高等教育を受けている確率が高いし,また優れた大学,大学院などでの教育,訓練を受けていることが多い.そしてそのようなタレントを輩出することが,この時代,そしてこれからの時代の大学,大学院の世界的な評価となるのだ.
このような「人材・人財」が,人口に比べてかなり限定的であるところが,日本のこの30年の停滞の背景にあるように思われる.平成の30年間,日本のGDPは実質的には成長していない.パラダイムの大変化に社会制度が対応できないのだ.従来のモノツクリの成功体験から抜け出せない,いわゆる日本人の「マインド・セット」,「思いこみ」,「常識」とでもいうようなものが邪魔をしているのだ.この10年ほどでの日本を代表する優良企業の統治不全のスキャンダル,「ジャパン・アズ・ナンバー・ワン」の根幹の一つ,とかつて言われた霞が関の不祥事などが想起される.そして,東京電力福島第一原発の歴史的大事故とその背景にあった日本人の「マインド・セット」である.
本書の著者の津川友介氏は,そのような点で極めてユニークなキャリアだ.東北大学医学部を卒業,臨床研修,世界銀行勤務ののち,ハーバード大学で学問としての「医療政策学」を勉強し,博士号を取得する.このキャリアから受けた教育を生かして世界的に権威のある医学雑誌で多くの論文を発表するだけでなく,データの分析と社会現象との因果関係のありようを分析,科学的エビデンスにもとづいた一般に向けた『「原因と結果」の経済学』(ダイヤモンド社)などを出版し,社会に問いかけてきた.数年前からUCLAに活動の拠点を移し,医療政策学・医療経済学の研究および教育を続けている.外から見た日本を観察する力(ちから)と心(こころ)をもっている人物である.
本書の「はじめに」にある津川氏の解説は,国家の基本となる健康・医療政策のありかたの基本形とプロセスを説明し,「データとその解析」に基づく政策のありかたを説いているのだ.多くの日本の方たちにはちょっと不可解に思えるような政策の「立案,実行,評価など」のプロセスがあるかもしれない.しかし,これが近代的西欧的民主制度の国家では当然と認識される国家統治のプロセスの基本なのだ.国家の基本の一つである健康・医療政策のありかたを説明し,「データと解析」に基づく,複数の独立した政策の立案,評価のありかたを説いている.
もっとも,最近の世界のリーダーから「西欧民主制度の終焉」を感じ取る方も多いと思うが,それに対しては国民のあいだに日本の政策プロセスにもっと理解を深める必要がある.これらはまた問題として別の機会があれば考察したい.
日本は素晴らしい医療制度を持っている.日本の皆保険制度の下では,病気になった人は自分の好きな病院にかかり,質の高い医療を受けることができる.しかし,最近のデータでは日本の医療費はOECD平均よりも高くなっており,将来にわたって維持可能な制度設計になっていない.日本が未曾有の超高齢化社会を迎えるにあたって,未来の世代も私たちと同じような医療を享受できるようにするためには,近い将来,日本でもアメリカのオバマケアやイギリスのブレア改革のような根本的な医療改革が必要になってくるだろう.そのときには,今までやってきたような「パッチワーク」の対症療法的な制度変更は有効ではない.この本に書かれているような,学問的理論とエビデンスに基づいた医療政策が必要不可欠になってくる.さらに言うと,たとえ綿密なデザインされた医療政策であってもはじめから完璧であることは稀であり,大学などの独立した研究機関による政策評価研究の結果を参考にして,政策のPDCAサイクルを回し続ける必要があるのだ.
この本は本格的な「医療政策学」の入門書である.ハーバード大学で津川氏が受けた医療政策学の教育をそのまま反映しているようだ.政策関係者,医師・看護師・薬剤師などの医療従事者,ヘルスケア産業に関わるビジネス関係者だけでなく,日本の医療のことを深く知りたい一般市民の方にもお薦めの一冊である.医療改革を通して未来の世代に日本の医療を残すためには,国民一人ひとりが,日本の医療のことをもっとよく知っておく必要があるのだから.
黒川 清
参考文献
1)Kiyoshi Kurokawa, MD and Andrea Ryoko Ninomiya, MPhil Politics. Examining Regulatory Capture:Looking Back at the Fukushima Nuclear Power Plant Disaster, Seven Years Later. University of Pennsylvania Asian Law Review. 2018;13(2):47-71
2)黒川 清:規制の虜:グループシンクが日本を滅ぼす.講談社,2016
3)宇田左近(著),黒川 清(解説):なぜ,「異論」のでない組織はなぜ間違うのか.PHP出版,2014
4)東京電力福島原子力発電所事故調査委員会:国会事故調 報告書.徳間書店,2012
推薦の序
現在,わが国では類を見ないスピードで高齢化が進み,超高齢社会となっています.
高齢化は,世界各国でも避けては通れない大きな課題であり,日本がこの状況にどのように対応していくのか,世界中の注目が集まっています.
超高齢社会においては,「高齢化に伴って増加する認知症患者への対応」「寝たきりにならず,できるだけ長く健康に暮らしてもらうための対策」や「急速に進化しているICTをいかに活用していくか」など,さまざまな課題がありますが,その課題に対応していくためにも,医療の果たす役割は今後ますます高まるものと考えています.
そういった意味でも,国の医療政策がどのような方向へと進められていくのかが重要となりますが,その政策は皆が納得するためにエビデンスに基づいたものでなければなりません.
その点から申せば,わが国では,国民に負担を強いるような政策は行われにくいことなどもあり,実際にエビデンスに基づいた医療政策が行われてきたのか,疑問を感じざるを得ない点も多くあります.
こうした中で出版された本書には,アメリカのハーバード大学で著者が学んだ医療政策・医療経済学に関するセオリーとエビデンスが数多く取り上げられており,今後の医療政策を考えていくうえで大変参考になると感じました.
医療政策学の入門書として,日本の医学部や大学院で使われるばかりでなく,実際に医療政策を立案する厚生労働省の官僚や政治家の方々,医療現場で活躍している方々にも,ぜひ一読をお勧めしたい一冊であります.
日本医師会会長 横倉 義武
はじめに
日本がかつてない少子高齢社会を迎える今,国民が安心して質の高い医療を受け,医療費増大による税や保険料による過度な負担を避けるためには,セオリー(理論)とエビデンス(科学的根拠)の両方を兼ね備えた「綿密に設計された医療政策」が必要不可欠になってきます.
欧米諸国では,大学,研究機関,シンクタンクなどで得られた知見が政策に生かされ,エビデンスに基づいた医療政策が立案され,それが実施されるようになってきています.その一方で,日本では政策研究はあまり活発ではなく,その結果として,エビデンスに基づいた医療政策は期待されているほどには実現していないと思われます.
本書では,私がアメリカのハーバード大学で学び,カリフォルニア大学ロサンゼルス校(UCLA)で教えている医療政策学に関するセオリーとエビデンスのうち,普遍性があり,日本にも適用できるものを中心にご紹介しています.医療政策学とは単一の分野ではなく,複数の領域のセオリーとエビデンスを必要とする分野横断的な学問です(図1).私の専門が医療政策学の中の統計学であることや,私の博士課程時代の指導教官の一人が医療経済学者のジョセフ・ニューハウス先生(ランド医療保険実験を行った医療経済学者)であったことより,この本では統計学と医療経済学の分量が少し多めになっていますが,他の領域に関しても医療政策学を理解するうえで必要な知識はカバーしました.
◆エビデンスに基づいた医療政策
政策が目的とする成果を達成するためには,エビデンスに基づいた政策立案(Evidence-based policy making;EBPM)が必要不可欠です.臨床医学が病態生理とエビデンスを組み合わせるエビデンスに基づいた医療(Evidence-based medicine;EBM)を通じて患者の健康を改善することを目指すように,医療政策学ではセオリー(主に医療経済学の理論)とエビデンスを組み合わせたEBPMを通じて,医療の質の向上や,医療費の適正化を実現します(図2).
昔はデータが少なく医療政策学のエビデンスも乏しかったため,官僚や政治家などの実務家の経験を基に政策立案するのが現実的であったのでしょう.しかし,現在ではデータもエビデンスも十分に存在するため,EBPMを軸に政策立案することが世界標準となりつつあります.
◆医療政策研究とPDCAサイクル
立案段階で完璧な政策というのはまれであるため,あらゆる政策は科学的な評価を受け,その結果をもとに微調整を加え続ける必要があります.つまり,ビジネスだけでなく,政策に関してもPDCAサイクルを回すことが重要なのです.
PDCAサイクルとはPlan(計画)→Do(実行)→Check(評価)→Act(改善)の4段階を繰り返すことで業務を改善していく手法のことです.政策であればPは政策立案(政策の設計),Cは政策評価となります(図3).しかし,政策立案した人と評価する人が同じであったら公正・中立な評価をすることは困難です.経済的なものに限らず様々な利益相反があることも多く,誰でも自分の関連する政策を客観的に批判的吟味するのは難しいためです.そのため,欧米諸国では大学,研究所,シンクタンクなどの独立性・中立性が担保された研究機関(第三者機関)が主に政策評価の役割を担います.つまり政策立案者(政治家,官僚)と政策研究者(アカデミア)の間で,健全なチェック・アンド・バランスの関係が成り立っているのです.
本書には私がハーバード大学の医療政策学の博士課程で学んだこと,およびその後研究者としてハーバード大学やUCLAで得た知識のすべてを詰め込んでいます.日本の現在の医療制度に関する細かい説明や,経済学の数式は省略し,時代が変わっても永く使うことのできる普遍的な知識を中心に紹介しました.
本書の内容をきちんと理解することができれば,ハーバード大学やUCLAの修士・博士課程に留学しなくても同水準の理解度に達することができるように工夫しました.この本を通じて,日本の政策立案者・医療関係者・国民が,医療政策の本質に関してより深く理解し,その知識を道具として使いこなすことで「綿密に設計された医療政策」が日本でも実現し,日本が医療の質を保ちながら「持続可能な医療」の実現に成功することを切に願っています.
津川 友介

図1 医療政策学は分野横断的な学問である

図2 EBMとEBPMの類似点・相違点

図3 医療政策におけるPDCAサイクル
目次
開く
はじめに
1章 医療経済学
1 医療経済学の4つの起源
2 ミクロ経済学の基本
3 なぜ医療に市場原理が通用しないのか?
4 モラルハザード
5 逆選択とリスク選択
6 医療サービスに市場原理が通用しない理由
7 医療費は水準よりも増加率が重要である
8 国の医療費増加の一番の原因は医療技術の進歩
9 医療保険のしくみ
10 医療保険を用いた世界初のランダム化比較試験「ランド医療保険実験」
11 無保険者に対する医療保険の影響を評価したランダム化
比較試験「オレゴン医療保険実験」
12 医療サービスの価値によって自己負担割合が変わる医療保険
「価値に基づく医療保険(VBID)」
13 医師誘発需要
14 プリンシパル・エージェント・モデル
15 医療財源と医療機関への支払い制度
16 製薬産業
17 医師不足問題の考えかた
2章 統計学
1 医療政策と統計学
2 まずは研究の目的をはっきりさせよう
3 因果推論の3つの学派
4 実験と疑似実験
5 回帰分析(線形回帰分析)
6 より高度な回帰分析
3章 政治学
1 医療政策と政治学
2 キングドンのアジェンダ設定と政策の窓
3 経路依存性─過去の歴史が将来を決める
4章 決断科学(費用効果分析)
1 医療政策と決断科学(費用効果分析)
2 費用対効果分析の基本的な考えかた
3 費用対効果分析の注意点
4 オレゴン州の「優先順位リスト」から学べること
5 予防医療だからといって医療費抑制につながるとは限らない
5章 医療経営学(医療の質)
1 医療の質と医療費は「車の両輪」
2 QIを用いて医療の質を測り,改善を目指す
3 医療におけるP4Pのエビデンスは弱い
6章 医療倫理学
1 医療政策と医療倫理学
2 ロールズの正義論
3 健康の格差はどうして問題なのか?
4 健康の自己責任論
5 限りある資源をどのように分配したらよいのか?
6 医師の頭脳流出
7章 医療社会学
1 社会の格差は,健康に悪影響を与える
2 「格差」と「貧困」のどちらが健康に悪いのか?
8章 オバマケアからトランプケアへ──アメリカの医療制度の現状
1 オバマケアとはどんな政策だったのか?
2 オバマケアの制度設計
3 オバマケアへの評価
4 オバマケアからトランプケアへ
あとがき
索引
1章 医療経済学
1 医療経済学の4つの起源
2 ミクロ経済学の基本
3 なぜ医療に市場原理が通用しないのか?
4 モラルハザード
5 逆選択とリスク選択
6 医療サービスに市場原理が通用しない理由
7 医療費は水準よりも増加率が重要である
8 国の医療費増加の一番の原因は医療技術の進歩
9 医療保険のしくみ
10 医療保険を用いた世界初のランダム化比較試験「ランド医療保険実験」
11 無保険者に対する医療保険の影響を評価したランダム化
比較試験「オレゴン医療保険実験」
12 医療サービスの価値によって自己負担割合が変わる医療保険
「価値に基づく医療保険(VBID)」
13 医師誘発需要
14 プリンシパル・エージェント・モデル
15 医療財源と医療機関への支払い制度
16 製薬産業
17 医師不足問題の考えかた
2章 統計学
1 医療政策と統計学
2 まずは研究の目的をはっきりさせよう
3 因果推論の3つの学派
4 実験と疑似実験
5 回帰分析(線形回帰分析)
6 より高度な回帰分析
3章 政治学
1 医療政策と政治学
2 キングドンのアジェンダ設定と政策の窓
3 経路依存性─過去の歴史が将来を決める
4章 決断科学(費用効果分析)
1 医療政策と決断科学(費用効果分析)
2 費用対効果分析の基本的な考えかた
3 費用対効果分析の注意点
4 オレゴン州の「優先順位リスト」から学べること
5 予防医療だからといって医療費抑制につながるとは限らない
5章 医療経営学(医療の質)
1 医療の質と医療費は「車の両輪」
2 QIを用いて医療の質を測り,改善を目指す
3 医療におけるP4Pのエビデンスは弱い
6章 医療倫理学
1 医療政策と医療倫理学
2 ロールズの正義論
3 健康の格差はどうして問題なのか?
4 健康の自己責任論
5 限りある資源をどのように分配したらよいのか?
6 医師の頭脳流出
7章 医療社会学
1 社会の格差は,健康に悪影響を与える
2 「格差」と「貧困」のどちらが健康に悪いのか?
8章 オバマケアからトランプケアへ──アメリカの医療制度の現状
1 オバマケアとはどんな政策だったのか?
2 オバマケアの制度設計
3 オバマケアへの評価
4 オバマケアからトランプケアへ
あとがき
索引
書評
開く
理論と科学的根拠を兼ね備えた医療政策学のエッセンス
書評者: 二木 立 (日本福祉大名誉教授)
本書は,米国の公衆衛生大学院で教えられている,セオリー(理論)とエビデンス(科学的根拠)の両方を兼ね備えた「医療政策学」のエッセンスを,日本にいながら学べることを意図した野心的教科書です。著者の津川友介さんは,東北大医学部を卒業し,日本で臨床研修をした後,米国のハーバード大大学院で医療政策学を学んで博士号を取得し,現在はカリフォルニア大ロサンゼルス校(UCLA)で医療政策学の教鞭をとっている新進気鋭の研究者です。
医療政策学とは単一の学問ではなく分野横断的な学問であり,津川さんは,それを(1)医療経済学,(2)統計学,(3)政治学,(4)決断科学,(5)医療経営学,(6)医療倫理学,(7)医療社会学の7つの学問を統合したものと把握し,それぞれのポイントを1~7章で順に説明しています。8章「オバマケアからトランプケアへ―アメリカの医療制度の現状」は,2010年の「オバマケア」成立から,トランプ大統領がそれの廃棄を執拗にめざしている直近の動きまで,米国の医療政策上の論点を簡潔に描いています。
これら全8章のうち,津川さんが得意とする(1)と(2)に全体の6割が割かれています。この2章は「中級書」レベルで,「世界一わかりやすい」とは言えず,襟を正して読む必要があります。1章「医療経済学」では医療経済学の主要な論点が,最新の実証研究を丁寧に紹介しながら,異説の紹介を含めてバランス良く書かれています。その中の8では,医療費増加の主因は医療技術進歩との米国の医療経済学の常識とは異なる私の実証研究も紹介されており,うれしく思いました。2章「統計学」は「中級の上」レベルで,統計学の初学者が全てを理解するのは難しく,津川さんの『「原因と因果」の経済学―データから真実を見抜く思考法』(ダイヤモンド社,2017。中室牧子氏との共著)と併読することが望ましいと思いました。
それに対して,3~7章は「入門書」レベルで,大変わかりやすく書かれています。日本では費用効果分析は医療経済学と同じとの誤解が根強くありますが,津川さんがそれを「決断科学」(4章)として説明しているのは見識があると感じました。「3 費用対効果分析の注意点」(方法論的な注意点と倫理的な問題点)は本書の白眉といえます。5章3の「医療におけるP4Pのエビデンスは弱い」も説得力があります。他面,3章「政治学」が米国政治学の4つの一般理論の簡単な説明だけで終わっているのは残念です。これについては,他の著作―島崎謙治『日本の医療―制度と政策[増補改訂版]』(東京大学出版会,2020)や拙著『医療経済・政策学の探究』(勁草書房,2018)など―の併読をお薦めします。
本書のもう一つの魅力は,医療政策学の基本用語が全て原語(英語)でも示されていることです。医学の場合と同じく,医療政策学でも専門用語を英語でもきちんと覚えることは,勉強の次のステップに進む場合,大いに役に立ちます。
書評者: 二木 立 (日本福祉大名誉教授)
本書は,米国の公衆衛生大学院で教えられている,セオリー(理論)とエビデンス(科学的根拠)の両方を兼ね備えた「医療政策学」のエッセンスを,日本にいながら学べることを意図した野心的教科書です。著者の津川友介さんは,東北大医学部を卒業し,日本で臨床研修をした後,米国のハーバード大大学院で医療政策学を学んで博士号を取得し,現在はカリフォルニア大ロサンゼルス校(UCLA)で医療政策学の教鞭をとっている新進気鋭の研究者です。
医療政策学とは単一の学問ではなく分野横断的な学問であり,津川さんは,それを(1)医療経済学,(2)統計学,(3)政治学,(4)決断科学,(5)医療経営学,(6)医療倫理学,(7)医療社会学の7つの学問を統合したものと把握し,それぞれのポイントを1~7章で順に説明しています。8章「オバマケアからトランプケアへ―アメリカの医療制度の現状」は,2010年の「オバマケア」成立から,トランプ大統領がそれの廃棄を執拗にめざしている直近の動きまで,米国の医療政策上の論点を簡潔に描いています。
これら全8章のうち,津川さんが得意とする(1)と(2)に全体の6割が割かれています。この2章は「中級書」レベルで,「世界一わかりやすい」とは言えず,襟を正して読む必要があります。1章「医療経済学」では医療経済学の主要な論点が,最新の実証研究を丁寧に紹介しながら,異説の紹介を含めてバランス良く書かれています。その中の8では,医療費増加の主因は医療技術進歩との米国の医療経済学の常識とは異なる私の実証研究も紹介されており,うれしく思いました。2章「統計学」は「中級の上」レベルで,統計学の初学者が全てを理解するのは難しく,津川さんの『「原因と因果」の経済学―データから真実を見抜く思考法』(ダイヤモンド社,2017。中室牧子氏との共著)と併読することが望ましいと思いました。
それに対して,3~7章は「入門書」レベルで,大変わかりやすく書かれています。日本では費用効果分析は医療経済学と同じとの誤解が根強くありますが,津川さんがそれを「決断科学」(4章)として説明しているのは見識があると感じました。「3 費用対効果分析の注意点」(方法論的な注意点と倫理的な問題点)は本書の白眉といえます。5章3の「医療におけるP4Pのエビデンスは弱い」も説得力があります。他面,3章「政治学」が米国政治学の4つの一般理論の簡単な説明だけで終わっているのは残念です。これについては,他の著作―島崎謙治『日本の医療―制度と政策[増補改訂版]』(東京大学出版会,2020)や拙著『医療経済・政策学の探究』(勁草書房,2018)など―の併読をお薦めします。
本書のもう一つの魅力は,医療政策学の基本用語が全て原語(英語)でも示されていることです。医学の場合と同じく,医療政策学でも専門用語を英語でもきちんと覚えることは,勉強の次のステップに進む場合,大いに役に立ちます。




