国際頭痛分類 第3版
頭痛診療に役立つ国際分類・診断基準の最新版!
もっと見る
国際頭痛学会が作成した頭痛の分類・診断基準が、ついに正式な第3版に。前版から、多くの実地試験を経て、エビデンスが強化されました。堅い見た目ながら、研究はもちろん、臨床においてもよきパートナーになること請け合い。診断に困ったらぜひ本書を引いてみてください。役立つヒントがたくさんあるはず。神経内科医、脳神経外科医、総合診療医にとっては『慢性頭痛の診療ガイドライン』とともに手元に置いておくべき1冊。
| 訳 | 日本頭痛学会・国際頭痛分類委員会 |
|---|---|
| 発行 | 2018年11月判型:B5頁:282 |
| ISBN | 978-4-260-03686-3 |
| 定価 | 5,280円 (本体4,800円+税) |
更新情報
-
更新情報はありません。
お気に入り商品に追加すると、この商品の更新情報や関連情報などをマイページでお知らせいたします。
- 序文
- 目次
- 書評
- 正誤表
序文
開く
国際頭痛分類 第3版(ICHD-3)日本語版に寄せて(Jes Olesen)/国際頭痛分類 第3版(ICHD-3)日本語版 作成にあたって(竹島多賀夫・清水 利彦)/原書第3版の序文(Jes Olesen)
国際頭痛分類 第3版(ICHD-3)日本語版に寄せて
Foreword ICHD-3
It is a great pleasure for me to welcome this Japanese translation of the International Classification of Headache Disorders, third edition. We owe credit to our Japanese colleagues for their continued dedication to the improvement of the diagnosis and therefore also treatment of headache disorders. This field is often somewhat disregarded, but migraine alone is number six among diseases causing disability. In terms of cost to society headache disorders are number three after dementia and stroke among neurological disorders.
In the past there was not enough emphasis on a precise headache diagnosis, but this was improved after the advent of the first edition of this classification in 1988. Today we know that the treatment of headache disorders is very different from one diagnosis to the next. Furthermore, the amount of laboratory investigation also depends a lot on the clinical diagnosis. It is therefore my hope that this Japanese translation of ICHD-3 will gain widespread use in Japan. Courses in headache diagnosis for neurologists and general practitioners would be very useful and could perhaps be organized by the Japanese Headache Society.
国際頭痛分類 第3版(ICHD-3)の日本語訳が一般公開されることは大きな喜びです。われわれの日本の仲間が頭痛性疾患の診断と治療の改善に絶え間ない努力を続けていることを称賛しなければなりません。この領域はしばしば軽視されますが,片頭痛はすべての疾患のうち,単独で第6番目に支障をきたしうるものです。社会全体の医療費のコストとしては,頭痛性疾患はすべての神経疾患のうち,認知症と脳卒中に続く第3番目の疾患です。
過去には正確な頭痛診断の重要性が十分強調されていませんでしたが,1988年に国際頭痛分類の初版が発刊されてから,改善されてきています。今日,われわれは頭痛性疾患の治療が,その診断により大きく異なることを知っています。さらにまた,検査データに関する研究をどれだけ施行できるかも頭痛の臨床診断に左右されているのです。したがって,ICHD-3日本語版が日本で広く普及し使用されることが私の望みです。おそらく,今後,日本頭痛学会によって企画される頭痛診断に関する教育コースは,神経内科医(頭痛専門医)や一般開業医にとって非常に有用であると思われます。
国際頭痛分類 第3版(ICHD-3)日本語版 作成にあたって
翻訳の経緯
国際頭痛分類第2版(ICHD-2)が2004年に刊行され,世界各国で各言語に翻訳され広く使用されてきた。わが国でも,間中信也理事(当時)を委員長として翻訳作業が進められ,2004年に日本語版が公開され,わが国の頭痛医療が大きく進展した。
その後,WHOのICD-11の策定に呼応して国際頭痛分類第3版の作成に向けて,Olesen委員長の下,国際頭痛学会(IHS)の頭痛分類委員会が活動を開始した。日本からは竹島が片頭痛の,平田幸一理事が緊張型頭痛の,坂井文彦代表理事(当時)が感染症による頭痛の,それぞれworking-groupに参加して改訂作業が進められた。2013年に国際頭痛分類第3版beta版(ICHD-3β)が公開された。これを受けて日本頭痛学会は翻訳のための常設委員会として,国際頭痛分類委員会を2013年に設置した。ICHD-3βはICHD-2に加筆修正する形で作成されており日本語版ICHD-3βはICHD-2日本語版を基にして,変更部分を追加翻訳することを原則とした。各章1~3名の委員で分担して日本語版を作成し2014年に刊行した。2018年1月には『Cephalalgia』誌に国際頭痛分類第3版(ICHD-3)が掲載されたので,同委員会で日本語版を改訂し出版することを決定し,ただちに作業を開始した。
まず,ICHD-3βからICHD-3への主要な変更点を各章の担当者が精査し,主要ポイントをまとめ委員会として討議し,「国際頭痛分類第3版公開のご案内」として変更点について日本頭痛学会web siteに掲載した(http://www.jhsnet.org/information/20180409_info.html)。
委員会専用のメーリングリストを利用し,訳語,用語の選択や翻訳のしかたなど随時意見交換しながら,翻訳作業を分担して進めた。分担についてはICHD-3β翻訳の際の担当をそのまま引き継ぐこととした(表)。2018年6月3日(日)および6月24日(日)に休日を返上して,担当委員とコアメンバーを中心に終日委員会を開催しbrush-up作業を行った。さらに,メーリングリストを利用してbrush-up作業を進め,同年10月1日にパブリックコメントを求めるために日本頭痛学会web site上に掲載し,これに並行して出版のための校正作業を進めた。校正作業は,各章の担当委員が担当部分の校正を行い,全体の校正と調整は竹島(委員長),清水(副委員長)と,五十嵐久佳委員,柴田護委員,永田栄一郎委員がコアメンバーとして実施した。医学書院の編集者の協力も得て,校正作業を繰り返し行いICHD-3の翻訳作業を完了した。
表 実務委員の翻訳分担
国際頭痛分類と診断基準の意義
国際頭痛分類と診断基準の意義,重要性は繰り返し論じられており,周知のことではあるが,ここで再度ポイントを述べても,強調しすぎということはないであろう。
1988年の初版では片頭痛の診断基準が初めて示されたことにより,それまで研究者や施設,国によってさまざまであった「片頭痛」の疾患概念が統一,標準化され,同じ土俵で片頭痛の病態や治療法が論じられるようになった。その結果,臨床試験は従前よりさらに科学的な方法で効率的に進められるようになった。日本語版作成にあたり疑義が生じた場合は国際頭痛分類委員会に照会し進めたが,そのやりとりのなかで「We are all “speaking the same language”」という表現があり,同じ定義・用語の理解に基づいて診療や研究を行う重要性が強調されていたことが印象的であったのでここに記しておきたい。また,神経科学的,神経生物学的,分子遺伝学的な頭痛研究の推進にも寄与し,片頭痛をはじめとする頭痛性疾患の病態理解が進んだ。
2004年のICHD-2では,慢性片頭痛(Chronic migraine)が追加され,初版で原因物質の慢性摂取または曝露による頭痛(Headache induced by chronic substance use or exposure)として記載されていた頭痛が,薬物乱用頭痛(Medication-overuse headache)として概念が整理された。これは,反復性の片頭痛の標準的な治療が確立し,片頭痛治療の課題が片頭痛の慢性化問題に向かっていた当時の頭痛研究の状況に呼応するものである。その後,慢性片頭痛,薬物乱用頭痛の多くの研究が論文として発表され,その成果から,2006年に慢性片頭痛,薬物乱用頭痛の付録診断基準が公開され,ICHD-3βの診断基準につながっている。ICHD-2のもう1つの大きな変更点は三叉神経・自律神経性頭痛の概念が導入されたことである。群発頭痛および群発頭痛類縁の一次性頭痛の疾患概念の整理がなされている。また,精神疾患による頭痛の章が設けられたことも大きな変更点であった。
2018年に公開されたICHD-3はICHD-3β公開後の知見や研究報告に基づいて診断基準の見直しや調整がなされているが,全体的にはそれほど大きな変更はなされていない。
頭痛研究のための頭痛診断のみならず,日常診療における頭痛診断も,国際頭痛分類の診断基準を用いてなされなければならない。しかし,これは,頭痛研究や日常診療を拘束するものではない。未解決の課題に向かうために国際頭痛分類の診断基準とは異なる,新たな頭痛性疾患やサブタイプ,サブフォームを提唱することは自由である。ただし,スタートラインとして,国際頭痛分類の概念,すなわち,現在のスタンダードを正しく理解したうえで,研究を進展させるべきであるということである。その証左として,国際頭痛分類は初版から,多くの研究成果を受けて改訂されているし,また,エビデンスが不十分であるが,有望な概念は付録診断基準として掲載されているのである。
国際頭痛分類第2版,第3版beta版から第3版への主要な変更点
◉片頭痛
前兆のない片頭痛の診断基準は初版以来,同じ基準が踏襲されている。診断基準に片頭痛の持続時間は4~72時間と記載されており,ICHD-2では注釈で小児の場合は短い例もあり1~72時間としてもよいかもしれないと記載されていた。ICHD-3β/3では,小児あるいは思春期の患者では2~72時間としてもよいかもしれないとの記載に変更されている。前兆のある片頭痛の診断基準も大きな変更はない。1.2.6「脳底型片頭痛(Basilar-type migraine)」(ICHD-2)とされていたものが,1.2.2「脳幹性前兆を伴う片頭痛(Migraine with brainstem aura)」に変更された。また,1.2.4「網膜片頭痛(Retinal migraine)」が,前兆を伴う片頭痛のサブタイプに組み入れられた。
ICHD-3βからICHD-3への変更点として,1.2「前兆のある片頭痛(Migraine with aura)」診断基準において,項目Cが4項目から6項目に増加したこと,ICHD-3βの付録A1.2「前兆のある片頭痛(Migraine with aura)」診断基準が本則として掲載された点が挙げられる。
1.3「慢性片頭痛(Chronic migraine)」が片頭痛の合併症のサブフォームから,片頭痛のサブタイプに掲載され,前兆のない片頭痛,前兆のある片頭痛と同レベルの頭痛カテゴリーとして扱われている。通常,反復性の片頭痛の発作頻度が増加し,慢性片頭痛に進展するので片頭痛の合併症と位置づけられていたが,緊張型頭痛や,群発頭痛における反復性,慢性の概念と統一するという観点から修正がなされている。
1.3「小児周期性症候群(片頭痛に移行することが多いもの)(Childhood periodic syndromes that are commonly precursors of migraine)」(ICHD-2)は1.6「片頭痛に関連する周期性症候群(Episodic syndromes that may be associated with migraine)」に変更された。1.6.1.1「周期性嘔吐症候群(Cyclical vomiting syndrome)」などは小児に多いが成人例もあることから「小児」が削除されている。1.6.3「良性発作性斜頸(Benign paroxysmal torticollis)」はここに掲載されている(ICHD-2では付録に掲載されていた)。
片頭痛とめまいの関連が注目されていた。頭痛性疾患の疾患単位としての意義についていくつかの議論を経て,付録にA1.6.6「前庭性片頭痛(Vestibular migraine)」が掲載された。今後の症例の蓄積と検討が期待されている。
◉緊張型頭痛
緊張型頭痛には大きな変更はない。
◉三叉神経・自律神経性頭痛(TACs)
ICHD-2では,第3章は「群発頭痛およびその他の三叉神経・自律神経性頭痛」と記載されていた。ICHD-3β/3では,TACsの概念の普及を受けて,第3章の頭痛グループ名から群発頭痛が消え,「三叉神経・自律神経性頭痛(TACs)」となっている。
3.3「短時間持続性片側神経痛様頭痛発作(Short-lasting unilateral neuralgiform headache attacks)」が掲載され,このサブフォームにSUNCTとSUNAが記載された。ICHD-2ではSUNCTは第3章に,SUNAは付録に掲載されていた。ICHD-3β/3ではこれらが統合されて掲載されている。
3.4「持続性片側頭痛」が,「その他の一次性頭痛」から,「三叉神経・自律神経性頭痛(TACs)」に移された。ICHD-3βからICHD-3への変更では,3.1「群発頭痛」,3.2「発作性片側頭痛」,3.3「短時間持続性片側神経痛様頭痛発作」,3.4「持続性片側頭痛」に関する診断基準C項目にICHD-3βで追加された,「前額部および顔面の紅潮」と「耳閉感」が,ICHD-3では削除されていること,3.1.2「慢性群発頭痛」の診断基準B項目において,寛解期の期間が「1ヵ月未満」から「3ヵ月未満」に変更されたことなどが挙げられる。
◉その他の一次性頭痛疾患
ICHD-3β/3では4.5「寒冷刺激による頭痛(Cold-stimulus headache)」,4.6「頭蓋外からの圧力による頭痛(External-pressure headache)」が第13章から第4章に移され,4.8「貨幣状頭痛(Nummular headache)」が付録診断基準から本章に組み込まれている。4.10「新規発症持続性連日性頭痛(New daily persistent headache:NDPH)」の診断基準から頭痛の性状が削除され,片頭痛様の頭痛であっても新規に発症すれば含めるように変更された。
◉二次性頭痛
二次性頭痛の一般診断基準は,原因となる疾患の改善や消失による頭痛の改善の要件を削除したことが大きな特徴である。薬物乱用頭痛を例にとれば,ICHD-2では原因薬剤の中止による頭痛の軽減が診断要件であったが,ICHD-3β/3では原因薬剤を中止する前でもその因果関係を示す証拠があれば診断ができるように変更された。
ICHD-3βからICHD-3への変更点の詳細については,前述の通り日本頭痛学会のweb siteに「国際頭痛分類第3版公開のご案内」とともに掲載されている。
翻訳の基本方針と用語変更
翻訳の基本方針は第2版の翻訳の方針を引き継いでいる。診断基準は直訳し,多少日本語として不自然でも原文に忠実であることを重視した。診断基準を研究目的で使用する際には,必ず原文も確認して解釈していただきたい。解説,コメント部分は読者の読みやすさ,理解しやすさを重視し,多少の意訳を許容した。全体を通して用語はなるべく統一するようにしたが,原文にある不統一は原則そのまま残して翻訳した。ただし,明らかなミスプリントや脱落は,原本の該当章の責任者にメール等で連絡をとり,確認の上,修正して翻訳した。同じ英単語でも文脈により訳語が異なる場合があり,また異なる英単語が同じ日本語訳になることもある。
訳についてのコメント(翻訳ノート)
◉ICHD-II/ICHD-2,ICHD-III/ICHD-3
第3版ではローマ数字ではなく算用数字の3を使用することを原則とした。これに合わせて,ICHD-IIも原則算用数字を用いてICHD-2の表記を優先する。
◉headache disorder
「頭痛性疾患」の訳語を採択した。“primary headache”はICHD-2を踏襲し「一次性頭痛」とした。“primary headache disorder”は,「一次性頭痛性疾患」とすると冗長であるため“性”をひとつ省略して「一次性頭痛疾患」とした。
◉evidence
「証拠」「確証」「根拠」「エビデンス」などの訳語が該当するが,原則として「証拠」と翻訳し,文脈により他の訳語が適切な場合は例外的に他の訳語を採用した。
◉頭痛病名,コードの呼称
ICHD-3β/3の原文において,巻頭目次,各章の目次,本文中の項目見出しとしての頭痛病名に細部で不一致が残っている。原則として,本文中の項目見出しに使用された頭痛名称を正式名称として扱い翻訳した。
国際頭痛分類では頭痛病名を階層構造でコード化している。ICHD-3βまでは1桁のコードはグループおよびタイプを示し,2桁はサブタイプ,3桁以上のコードはサブフォームとして扱われていたが,章により必ずしも統一されていなかった。ICHD-3では2桁をタイプ,3桁をサブタイプ,4桁以上をサブフォームとして扱うことが明記された。
◉classical
通常,“classic”は「典型的」,“classical”は「古典的」と訳され異なる意味とされることもあるが,ICHD-3では“classical”が「典型的」の意味で用いられており「典型的」を採択した。IHSの担当委員に,「古典的」というニュアンスがないことを確認している。
◉premonitory symptoms,prodrome(予兆/前駆症状),postdromal symptom,postdrome(後発症状)
片頭痛の「前兆(aura)」は一過性の局在脳機能障害で,閃輝暗点や感覚障害などをさす。一方,片頭痛発作の前に起こる気分の変調や食欲の変化など漠然とした症状は“premonitory symptoms”と表現される。“prodrome”はあいまいな用語で,“aura”を含めて用いられることもあり,避けるべき用語とされてきた。“premonitory symptoms, prodrome”の訳語として「予兆」「前駆症状」などが用いられており,文献によりさまざまである。第2版日本語版では“premonitory symptoms”に「前駆症状」,“prodrome”には「予兆」の訳語をあてたが,第3版beta版,第3版では両方の訳語を併記した。厳密な意味での“premonitory symptoms”を指す場合には日本語では「予兆」を使用するよう提唱をしてきた。ICHD-3では国際頭痛分類委員会の方針の変更があり,頭痛発作に前の症状に“prodrome”があてられている。さらに,頭痛期の後のさまざまな症状が,“postdromal symptom(postdrome)”として記載されている。使用する用語と推奨の変更の理由について,国際頭痛分類委員会に照会したところ,Olesen委員長ならびに担当委員から回答を得た。ICHD-3で使用する“prodrome”はこれまでの“premonitory symptoms”と同義である。片頭痛の病態として頭痛が起こる前から神経系における変化が始まっておりこの際の症状が“prodrome”であり,頭痛期の後に一連の神経系の異常が続くがこれを“postdrome”とした。この流れをよりよく理解し対称性に配慮して,この変更が決定されたとのことであった。また,日本語版の作成にあたって,“prodrome”と“postdrome”は片頭痛発作の一連の現象の一部であり,頭痛発作とは別に起こる現象ではないことを強調してほしいとの示唆を受けた。これらを勘案し,“postdrome”には後発症状の訳語をあてた。頭痛発作前の症状については,訳語は,予兆(prodrome)と前兆(aura)を使用することとした。
◉1.2.2「脳幹性前兆を伴う片頭痛」の注④
1.2.2「脳幹性前兆を伴う片頭痛」の注④は原文では“Diplopia does not embrace(or exclude)blurred vision”と記載されている。診断基準の翻訳の原則に沿って直訳すると「複視は霧視を含まない」とすべきかもしれないが,意味が曖昧になりすぎるので「霧視のみでは複視としない」と意訳的な翻訳を採択した。
◉複数の頭痛診断名の記載順のルール
2.4「緊張型頭痛の疑い(Probable tension-type headache)」のコメントに「このような症例では,コード番号順にする規則に従い,…」と記載されている(25頁)。一方,「この分類の使い方」の4番(前付31頁)には「その患者にとって重要な順に記載すべきである」と記載されている。片頭痛の疑いと緊張型頭痛の疑いの両診断が必要な場合で,重要性が同程度であればコード番号順に記載すると理解できる。
◉インドメタシンの用量
3.2「発作性片側頭痛(Proxysmal hemicrania)」,3.4「持続性片側頭痛(Hemicrania continua)」の診断基準の注には「成人では経口インドメタシンは最低用量150 mg/日を初期投与として使用し,必要があれば225 mg/日を上限に増量する」と記述されている。わが国では,インドメタシン経口薬の使用量は最高量75 mg/日まで,直腸投与(坐薬)は最高量100 mg/日までとされている。わが国ではこれ以上の用量の安全性が確認されていないので,ICHD-3の診断基準の記載にある用量の使用は一般には推奨できない。日常臨床では75 mg/日までの投与で反応性を判断してよいと考えられるが,75 mg/日のインドメタシンが無効の場合は臨床的特徴や抗てんかん薬との相乗効果なども勘案し総合的に判断する必要がある。
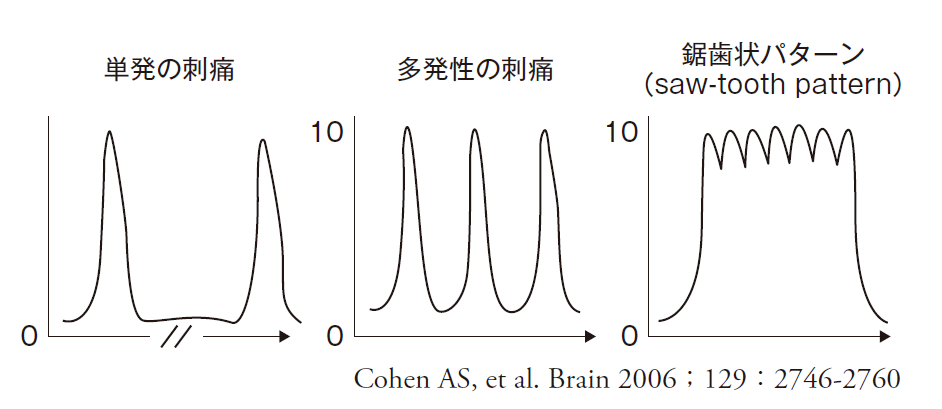
◉3.3「短時間持続性片側神経痛様頭痛発作」の鋸歯状パターン(saw-tooth pattern)
短時間持続性片側神経痛様発作の発現パターンの1つとしてICHD-3βにおいて“saw-tooth pattern”という言葉が記載されている。その原著(Cohen AS, et al. Brain 2006;129:2746-2760)では,「刺痛が何回か繰り返し自覚され,刺痛と刺痛の間においても比較的重度の痛みが維持され,ベースラインにまで戻らない持続時間の長い発作」と述べられている。今回“saw-tooth pattern”に相当する日本語として「鋸歯状パターン」を採用することとした。発作発現パターンとしては単発性の刺痛・多発性の刺痛・鋸歯状パターンの3つがあり,それぞれの時間経過を以下に示した。
◉寛解期
ICHD-3β/3の解説と診断基準の原文ではTACsの寛解期を“pain-free period”“remission period”あるいは“pain-free remission period”と表現している。IHSの担当委員と連絡をとり,この3つの用語に本質的な違いがないことを確認した。日本語訳ではこれら3者の訳を「寛解期」に統一した。
◉4.2「一次性運動時頭痛(Primary exercise headache)」
ICHD-2の「一次性労作性頭痛(Primary exertional headache)」に該当する。“exertional”から“exercise”の変更を反映し「労作」から「運動」とした。「一次性運動性頭痛」とするか,「一次性運動時頭痛」とするかにつき議論がなされたが,「運動時頭痛」を採択した。
◉4.10「新規発症持続性連日性頭痛(New daily persistent headache)」の表記
“New daily persistent headache”の日本語頭痛病名は第2版から「新規発症持続性連日性頭痛」が採択されている。頭痛病名の“daily”「連日性」と“persistent”「持続性」の語順が英文と日本語で入れ替わっている。これは慢性連日性頭痛など「連日性頭痛」の表現が定着しており「持続性頭痛」では理解しづらいとの観点から変更されたものである。現在,この表記が定着しており第3版でも踏襲することとした。
◉trauma, injury
第5章では外傷に関連した用語として,“trauma”“traumatic injury”“injury”の用語が使用されている。“injury”は,手術創など外傷以外の原因による傷も含むため,原則として,“trauma”および“traumatic injury”には「外傷」を,“injury”には「傷害」の訳を用いた。ただし,文脈から明らかに外傷による傷害を指す“injury”には「外傷」の訳語をあてた。
◉vasculopathyとangiopathyの訳語
第6章では血管障害による頭痛が記載されている。原文では“vasculopathy”と“angiopathy”の両方が使用されているが,ほぼ同義語であり,それぞれに別の訳語をあてることは避けてどちらも「血管症」とした。また「一過性局所神経エピソード(transient focal neurologic episodes:TFNE)」の略称「TFNE」は英語原文にないがすでに標準的な略語として使用されているので日本語版では略号を追記した。
◉6.2.2「非外傷性くも膜下出血(SAH)による急性頭痛」の診断について
ICHD-3β13には「CTで診断できない場合,腰椎穿刺が必須である」「MRIはSAHの診断的初期検査の適応ではない」と記載されている。わが国ではMRIの普及率が高く,緊急MRI検査が可能な施設が少なくない。T1強調画像,T2強調画像のみでは頭蓋内出血の診断は困難であるが,FLAIR撮影を用いれば初期診断として利用することも可能であり,適切な画像診断がなされていれば,髄液検査は考慮をしても必須とは言えないと考えられている。SAHによる頭痛の診断に際しては,『慢性頭痛の診療ガイドライン2013』(医学書院)のCQI-3「くも膜下出血はどのように診断するか」(9頁)も参照いただきたい。
◉6.8 Headache and/or migraine-like aura attributed to chronic intracranial vasculopathy および10.1 Headache attributed to hypoxia and/or hypercapnia の訳語
6.8 Headache and/or migraine-like aura attributed to chronic intracranial vasculopathy は6.8「慢性頭蓋内血管症による頭痛あるいは片頭痛様前兆」とし,10.1 Headache attributed to hypoxia and/or hypercapnia は10.1「低酸素血症あるいは高炭酸ガス血症による頭痛」とした。「A and/or B」の翻訳は「AまたはB(あるいはその両方)」とすることが原則であるが,この原則に沿って「慢性頭蓋内血管症による頭痛または片頭痛様前兆(あるいはその両方)」,「低酸素血症または高炭酸ガス血症(あるいはその両方)による頭痛」とすると病名として冗長となることから「あるいは」と簡略化した。
◉intracranial neoplasiaの訳語
第7章における“intracranial neoplasia”の訳語を「頭蓋内新生物」と直訳するか「脳腫瘍」とするかについて委員会内で議論がなされた。第3版beta版では7.4 Headache attributed to intracranial neoplasia を「頭蓋内新生物による頭痛」と訳し7.4.1 Headache attributed to intracranial neoplasm を「脳腫瘍による頭痛」としていたが,“neoplasia”と“neoplasm”は同義であると判断し,第3版ではともに「脳腫瘍による頭痛」を訳語として採択した。
◉8.2 Medication-overuse headache(MOH) の訳語
8.2 Medication-overuse headache(MOH) の訳語として第3版beta版では8.2「薬剤の使用過多による頭痛(薬物乱用頭痛,MOH)」を採択した。この変更の経緯や議論は日本頭痛学会のweb siteに掲載している(URL:http://www.jhsnet.org/information/MOH_japanese_20140317.pdf)。第3版では各章の初出時のみ8.2「薬剤の使用過多による頭痛(薬物乱用頭痛,MOH)」と表記し,それ以降は簡略化して8.2「薬剤の使用過多による頭痛(MOH)」とすることとした。
◉MOHの服薬日数
8.2.6「単独では乱用に該当しない複数医薬品による薬物乱用頭痛」の服薬日数が15日から10日に短縮されたが,翻訳委員会で15日の誤植ではないかとの疑義が出された。このため,IHSの担当委員に照会したが,10日で正しいとの回答を得た。変更した理由については回答が得られていない。
◉11.8「茎突舌骨靱帯炎による頭痛あるいは顔面痛」の診断基準
診断基準Bの原文は,「Radiological evidence of calcified or elongated stylohyoid ligament」(石灰化あるいは過長な茎突舌骨靱帯の画像所見がある)と記載されている。国内の専門家から第3版beta版日本語版に対するコメントとして,「Radiological evidence of calcified stylohyoid ligament or elongated styloid process」(石灰化した茎突舌骨靱帯あるいは過長な茎状突起の画像所見がある)が適切ではないかとのコメントが寄せられていた。ICHD-3において記載の変更はなされておらず,当委員会としての結論も得ていないため,翻訳は原文に沿ったものとしたが,重要な指摘と判断し本項に付記する。
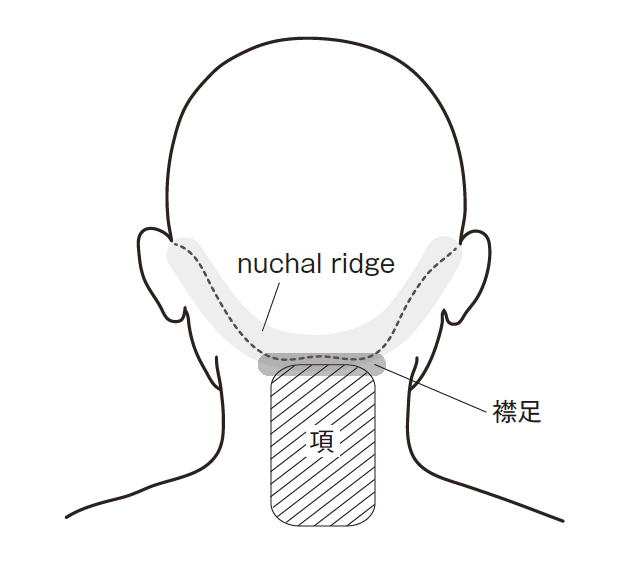
◉nuchal ridgeについて
“nuchal”は「項(うなじ)」と訳されるのが通例である。ICHD-3で使用されている“nuchal ridge”が指す部位が,日本語で使用する「項(うなじ)」が指す部位のridge(分水嶺/隆起)と解離しているのではないかとの疑義が委員会で議論された。国際頭痛分類委員会担当委員,Olesen委員長に照会したところ,“nuchal”は左右の耳介後方の外耳孔レベルを結ぶラインから下の首の後面を指すとの回答であった。日本語の項(うなじ)は首の後面の正中部付近を指す用語として使用されることが多いが,これよりは広い範囲を指していると理解される。“nuchal ridge”は髪の生え際の部分を示すいわゆる襟足に該当する(下図)が,用語としては「項部上縁」と訳すこととした。
おわりに
ICHD-3は世界の頭痛に関する知識の結晶である。日本語版を公開することにより,頭痛医療や頭痛研究に携わる医師,医療関係者,研究者,さらには患者,市民が最新の国際頭痛分類にアクセスすることが可能となり,わが国の頭痛医療と頭痛研究の質的向上,裾野の広がりが加速されることを期待するものである。
翻訳に際し,献身的な努力を惜しまずに作業をしていただいた委員,関係者の方々,そして,お名前を紹介することができないが,さまざまな立場から翻訳作業にご協力いただいた皆様に心より感謝を申し上げる。
2018年10月
日本頭痛学会・国際頭痛分類委員会
委員長 竹島多賀夫
副委員長 清水 利彦
原書第3版の序文
国際頭痛学会の分類委員会を代表して,ここに国際頭痛分類第3版(ICHD-3)を発表することを誇りに思う。
これは2013年のICHD-3 beta版の後を継ぐものである。beta版の狙いは,ICHD-3の最終版を公表する前にさらなる実地試験を推進することであり,そして,それは上手く行った。とりわけ,前兆のある片頭痛,群発頭痛,特発性頭蓋内圧亢進症,三叉神経痛などについて,優れた実地試験研究が発表された。例えば,A1.2「前兆のある片頭痛」の付録基準は,この疾患を一過性脳虚血発作と区別するうえで,ICHD-3 beta版本文の1.2「前兆のある片頭痛」の基準より優れていることが立証されている。3.1「群発頭痛」の診断基準C1の新規関連症状であった顔面の紅潮と耳閉感は,実地試験により鑑別点ではないことが明らかとなった。したがって,これらの症状はICHD-3の付録のみに収録されており,さらなる研究が求められる。これらが疾患分類の根拠に基づくプロセスの好例である。今やこのプロセスは,将来的に国際頭痛分類に加えられるあらゆる変更を下から支えているものである。
beta版が有用である理由は,世界保健機関(WHO)からの国際疾病分類改訂第11版(ICD-11)の出版に合わせ,そのコードを含んでICHD-3に収録できることと考えられていた。2016年にはICD-11が完成すると見込んでいたが,残念ながら予期しない長期の遅延があり,最終コードは依然として利用不可能である。そのため,最終コード抜きでICHD-3を公表しなければならない。
現在ICHD-Iと呼ばれる国際頭痛分類初版の発表から,ちょうど30年後に『Cephalalgia』誌2018年第1号でICHD-3が出版された。初版は主に専門家の見解に基づくものであったが,それでも大部分が有効であることが証明された。2004年に発表されたICHD-2には,新たな根拠と専門家による見解の見直しに基づく多数の変更が盛り込まれた。新たな科学的根拠が,ICHD-3 beta版に加えられた変更では比較的大きな役割を果たしたが,ICHD-3におけるさらなる変更もすべてこういった根拠に基づいている。このように,現在および今後の頭痛分類は,完全に研究に基づいている。
2010年に始まった長い道のりはICHD-3の発表によって終了したが,現行の委員会にはまだこれからの数年間になすべきことが多くある。ICHD-3 beta版は多くの言語に翻訳されたが,各言語でICHD-3を公表する前に,これら翻訳を更新する必要がある。ICHD-3がすべての主要言語と多くの少数言語でも利用可能となるよう,多くの追加翻訳が発表されることを期待したい。Hartmut Göbel教授主導のもと作成されていたICHD-3 beta版の電子版も,ICHD-3に更新される予定である。Morris Levin教授とJes Olesen教授が共同で症例集の作成を計画している。最終的に,ICD-11のコードが利用可能となり次第,Timothy Steiner教授とJes Olesen教授がICHD-3とWHOのICD-11の橋渡しを行う予定である。
それでは,頭痛分類の将来はどのようになるのだろうか。分類は原則として保守的でなければならない。分類に大幅な変更を加えた場合,その分類の変更された部分で引用していたすべての先行研究を見直さなければならない。例えば,診断基準に大幅な変更が加えられた場合,新規の診断で分類される患者と以前の診断で分類される患者が異なってくるため,以前の診断基準に基づいて実施された薬物試験は再度実施し直さなければならない。将来的な変更が完全に根拠に基づいたものとなるよう,ICHD-3で行われた活発な実地試験と科学的分析が今後も継続することが期待される。慣例に従えば,ICHD-4の発表は10~15年後となるが,その間には多くの実地試験研究が行われるだろう。ICHD-2の変更された診断基準として1.3「慢性片頭痛」が『Cephalalgia』誌に発表されたが,これらの変更は分類委員会によって承認され,数年後にICHD-3 beta版が登場するまで国際頭痛分類には統合されなかったものの,直ちに使用を開始するように求められた。将来の頭痛分類委員会も同様に,『Cephalalgia』誌で発表された優れた実地試験研究によって新規または改訂診断基準が立証された場合には,それらの採択をICHD-4の発表前に承認および支持できるようにすべきである。
ICHD-1は,頭痛分類を神経疾患のなかで最悪の分類から最良の分類へと導いた。この勢いは30年間維持され,そして最近,ジュネーブにおけるICD-11神経部門の委員会作業のなかで頭痛分類の優位性が明らかとなった。神経分野において,すべての疾患を明白な診断基準でこのように体系的に分類したものはほかにない。この慣例が今後も維持され,頭痛が神経疾患の分類において引き続き先導し続けることを切に願っている。
Jes Olesen
国際頭痛学会
頭痛分類委員会
委員長
謝辞
国際頭痛学会の頭痛分類委員会の作業は,国際頭痛学会のみによる経済的な援助を受けて行われている。『国際頭痛分類第3版』には商業的スポンサーは存在しない。Timothy Steinerの協力に感謝する。第一に分類委員会の名誉幹事としての尽力に対して,次いで本稿の原稿整理および準備における彼の仕事に対して。
国際頭痛分類 第3版(ICHD-3)日本語版に寄せて
Foreword ICHD-3
It is a great pleasure for me to welcome this Japanese translation of the International Classification of Headache Disorders, third edition. We owe credit to our Japanese colleagues for their continued dedication to the improvement of the diagnosis and therefore also treatment of headache disorders. This field is often somewhat disregarded, but migraine alone is number six among diseases causing disability. In terms of cost to society headache disorders are number three after dementia and stroke among neurological disorders.
In the past there was not enough emphasis on a precise headache diagnosis, but this was improved after the advent of the first edition of this classification in 1988. Today we know that the treatment of headache disorders is very different from one diagnosis to the next. Furthermore, the amount of laboratory investigation also depends a lot on the clinical diagnosis. It is therefore my hope that this Japanese translation of ICHD-3 will gain widespread use in Japan. Courses in headache diagnosis for neurologists and general practitioners would be very useful and could perhaps be organized by the Japanese Headache Society.
国際頭痛分類 第3版(ICHD-3)の日本語訳が一般公開されることは大きな喜びです。われわれの日本の仲間が頭痛性疾患の診断と治療の改善に絶え間ない努力を続けていることを称賛しなければなりません。この領域はしばしば軽視されますが,片頭痛はすべての疾患のうち,単独で第6番目に支障をきたしうるものです。社会全体の医療費のコストとしては,頭痛性疾患はすべての神経疾患のうち,認知症と脳卒中に続く第3番目の疾患です。
過去には正確な頭痛診断の重要性が十分強調されていませんでしたが,1988年に国際頭痛分類の初版が発刊されてから,改善されてきています。今日,われわれは頭痛性疾患の治療が,その診断により大きく異なることを知っています。さらにまた,検査データに関する研究をどれだけ施行できるかも頭痛の臨床診断に左右されているのです。したがって,ICHD-3日本語版が日本で広く普及し使用されることが私の望みです。おそらく,今後,日本頭痛学会によって企画される頭痛診断に関する教育コースは,神経内科医(頭痛専門医)や一般開業医にとって非常に有用であると思われます。
国際頭痛分類 第3版(ICHD-3)日本語版 作成にあたって
翻訳の経緯
国際頭痛分類第2版(ICHD-2)が2004年に刊行され,世界各国で各言語に翻訳され広く使用されてきた。わが国でも,間中信也理事(当時)を委員長として翻訳作業が進められ,2004年に日本語版が公開され,わが国の頭痛医療が大きく進展した。
その後,WHOのICD-11の策定に呼応して国際頭痛分類第3版の作成に向けて,Olesen委員長の下,国際頭痛学会(IHS)の頭痛分類委員会が活動を開始した。日本からは竹島が片頭痛の,平田幸一理事が緊張型頭痛の,坂井文彦代表理事(当時)が感染症による頭痛の,それぞれworking-groupに参加して改訂作業が進められた。2013年に国際頭痛分類第3版beta版(ICHD-3β)が公開された。これを受けて日本頭痛学会は翻訳のための常設委員会として,国際頭痛分類委員会を2013年に設置した。ICHD-3βはICHD-2に加筆修正する形で作成されており日本語版ICHD-3βはICHD-2日本語版を基にして,変更部分を追加翻訳することを原則とした。各章1~3名の委員で分担して日本語版を作成し2014年に刊行した。2018年1月には『Cephalalgia』誌に国際頭痛分類第3版(ICHD-3)が掲載されたので,同委員会で日本語版を改訂し出版することを決定し,ただちに作業を開始した。
まず,ICHD-3βからICHD-3への主要な変更点を各章の担当者が精査し,主要ポイントをまとめ委員会として討議し,「国際頭痛分類第3版公開のご案内」として変更点について日本頭痛学会web siteに掲載した(http://www.jhsnet.org/information/20180409_info.html)。
委員会専用のメーリングリストを利用し,訳語,用語の選択や翻訳のしかたなど随時意見交換しながら,翻訳作業を分担して進めた。分担についてはICHD-3β翻訳の際の担当をそのまま引き継ぐこととした(表)。2018年6月3日(日)および6月24日(日)に休日を返上して,担当委員とコアメンバーを中心に終日委員会を開催しbrush-up作業を行った。さらに,メーリングリストを利用してbrush-up作業を進め,同年10月1日にパブリックコメントを求めるために日本頭痛学会web site上に掲載し,これに並行して出版のための校正作業を進めた。校正作業は,各章の担当委員が担当部分の校正を行い,全体の校正と調整は竹島(委員長),清水(副委員長)と,五十嵐久佳委員,柴田護委員,永田栄一郎委員がコアメンバーとして実施した。医学書院の編集者の協力も得て,校正作業を繰り返し行いICHD-3の翻訳作業を完了した。
表 実務委員の翻訳分担
| 序文,分類等:松森保彦,竹島多賀夫,清水利彦 | |
| 第1部:一次性頭痛 | |
| 1. | 片頭痛:竹島多賀夫,五十嵐久佳,粟木悦子 |
| 2. | 緊張型頭痛:平田幸一,渡邉由佳 |
| 3. | 三叉神経・自律神経性頭痛(TACs):清水利彦,柴田 護 |
| 4. | その他の一次性頭痛疾患:柴田興一,工藤雅子 |
| 第2部:二次性頭痛 | |
| 緒言:古和久典 | |
| 5. | 頭頸部外傷・傷害による頭痛:鈴木倫保,松森保彦 |
| 6. | 頭頸部血管障害による頭痛:橋本洋一郎,菊井祥二 |
| 7. | 非血管性頭蓋内疾患による頭痛:北川泰久,松森保彦 |
| 8. | 物質またはその離脱による頭痛:五十嵐久佳,渡邉由佳,菊井祥二 |
| 9. | 感染症による頭痛:浅野賀雄 |
| 10. | ホメオスターシス障害による頭痛:荒木信夫,永田栄一郎 |
| 11. | 頭蓋骨,頸,眼,耳,鼻,副鼻腔,歯,口あるいはその他の顔面・頸部の構成組織の障害による頭痛または顔面痛:西郷和真,安藤直樹 |
| 12. | 精神疾患による頭痛:端詰勝敬 |
| 第3部:有痛性脳神経ニューロパチー,他の顔面痛およびその他の頭痛 | |
| 13. | 脳神経の有痛性病変およびその他の顔面痛:住谷昌彦,髙橋祐二 |
| 14. | その他の頭痛性疾患:住谷昌彦,髙橋祐二 |
| 付録:矢部一郎,尾崎彰彦 | |
| 用語の定義:古和久典 | |
国際頭痛分類と診断基準の意義
国際頭痛分類と診断基準の意義,重要性は繰り返し論じられており,周知のことではあるが,ここで再度ポイントを述べても,強調しすぎということはないであろう。
1988年の初版では片頭痛の診断基準が初めて示されたことにより,それまで研究者や施設,国によってさまざまであった「片頭痛」の疾患概念が統一,標準化され,同じ土俵で片頭痛の病態や治療法が論じられるようになった。その結果,臨床試験は従前よりさらに科学的な方法で効率的に進められるようになった。日本語版作成にあたり疑義が生じた場合は国際頭痛分類委員会に照会し進めたが,そのやりとりのなかで「We are all “speaking the same language”」という表現があり,同じ定義・用語の理解に基づいて診療や研究を行う重要性が強調されていたことが印象的であったのでここに記しておきたい。また,神経科学的,神経生物学的,分子遺伝学的な頭痛研究の推進にも寄与し,片頭痛をはじめとする頭痛性疾患の病態理解が進んだ。
2004年のICHD-2では,慢性片頭痛(Chronic migraine)が追加され,初版で原因物質の慢性摂取または曝露による頭痛(Headache induced by chronic substance use or exposure)として記載されていた頭痛が,薬物乱用頭痛(Medication-overuse headache)として概念が整理された。これは,反復性の片頭痛の標準的な治療が確立し,片頭痛治療の課題が片頭痛の慢性化問題に向かっていた当時の頭痛研究の状況に呼応するものである。その後,慢性片頭痛,薬物乱用頭痛の多くの研究が論文として発表され,その成果から,2006年に慢性片頭痛,薬物乱用頭痛の付録診断基準が公開され,ICHD-3βの診断基準につながっている。ICHD-2のもう1つの大きな変更点は三叉神経・自律神経性頭痛の概念が導入されたことである。群発頭痛および群発頭痛類縁の一次性頭痛の疾患概念の整理がなされている。また,精神疾患による頭痛の章が設けられたことも大きな変更点であった。
2018年に公開されたICHD-3はICHD-3β公開後の知見や研究報告に基づいて診断基準の見直しや調整がなされているが,全体的にはそれほど大きな変更はなされていない。
頭痛研究のための頭痛診断のみならず,日常診療における頭痛診断も,国際頭痛分類の診断基準を用いてなされなければならない。しかし,これは,頭痛研究や日常診療を拘束するものではない。未解決の課題に向かうために国際頭痛分類の診断基準とは異なる,新たな頭痛性疾患やサブタイプ,サブフォームを提唱することは自由である。ただし,スタートラインとして,国際頭痛分類の概念,すなわち,現在のスタンダードを正しく理解したうえで,研究を進展させるべきであるということである。その証左として,国際頭痛分類は初版から,多くの研究成果を受けて改訂されているし,また,エビデンスが不十分であるが,有望な概念は付録診断基準として掲載されているのである。
国際頭痛分類第2版,第3版beta版から第3版への主要な変更点
◉片頭痛
前兆のない片頭痛の診断基準は初版以来,同じ基準が踏襲されている。診断基準に片頭痛の持続時間は4~72時間と記載されており,ICHD-2では注釈で小児の場合は短い例もあり1~72時間としてもよいかもしれないと記載されていた。ICHD-3β/3では,小児あるいは思春期の患者では2~72時間としてもよいかもしれないとの記載に変更されている。前兆のある片頭痛の診断基準も大きな変更はない。1.2.6「脳底型片頭痛(Basilar-type migraine)」(ICHD-2)とされていたものが,1.2.2「脳幹性前兆を伴う片頭痛(Migraine with brainstem aura)」に変更された。また,1.2.4「網膜片頭痛(Retinal migraine)」が,前兆を伴う片頭痛のサブタイプに組み入れられた。
ICHD-3βからICHD-3への変更点として,1.2「前兆のある片頭痛(Migraine with aura)」診断基準において,項目Cが4項目から6項目に増加したこと,ICHD-3βの付録A1.2「前兆のある片頭痛(Migraine with aura)」診断基準が本則として掲載された点が挙げられる。
1.3「慢性片頭痛(Chronic migraine)」が片頭痛の合併症のサブフォームから,片頭痛のサブタイプに掲載され,前兆のない片頭痛,前兆のある片頭痛と同レベルの頭痛カテゴリーとして扱われている。通常,反復性の片頭痛の発作頻度が増加し,慢性片頭痛に進展するので片頭痛の合併症と位置づけられていたが,緊張型頭痛や,群発頭痛における反復性,慢性の概念と統一するという観点から修正がなされている。
1.3「小児周期性症候群(片頭痛に移行することが多いもの)(Childhood periodic syndromes that are commonly precursors of migraine)」(ICHD-2)は1.6「片頭痛に関連する周期性症候群(Episodic syndromes that may be associated with migraine)」に変更された。1.6.1.1「周期性嘔吐症候群(Cyclical vomiting syndrome)」などは小児に多いが成人例もあることから「小児」が削除されている。1.6.3「良性発作性斜頸(Benign paroxysmal torticollis)」はここに掲載されている(ICHD-2では付録に掲載されていた)。
片頭痛とめまいの関連が注目されていた。頭痛性疾患の疾患単位としての意義についていくつかの議論を経て,付録にA1.6.6「前庭性片頭痛(Vestibular migraine)」が掲載された。今後の症例の蓄積と検討が期待されている。
◉緊張型頭痛
緊張型頭痛には大きな変更はない。
◉三叉神経・自律神経性頭痛(TACs)
ICHD-2では,第3章は「群発頭痛およびその他の三叉神経・自律神経性頭痛」と記載されていた。ICHD-3β/3では,TACsの概念の普及を受けて,第3章の頭痛グループ名から群発頭痛が消え,「三叉神経・自律神経性頭痛(TACs)」となっている。
3.3「短時間持続性片側神経痛様頭痛発作(Short-lasting unilateral neuralgiform headache attacks)」が掲載され,このサブフォームにSUNCTとSUNAが記載された。ICHD-2ではSUNCTは第3章に,SUNAは付録に掲載されていた。ICHD-3β/3ではこれらが統合されて掲載されている。
3.4「持続性片側頭痛」が,「その他の一次性頭痛」から,「三叉神経・自律神経性頭痛(TACs)」に移された。ICHD-3βからICHD-3への変更では,3.1「群発頭痛」,3.2「発作性片側頭痛」,3.3「短時間持続性片側神経痛様頭痛発作」,3.4「持続性片側頭痛」に関する診断基準C項目にICHD-3βで追加された,「前額部および顔面の紅潮」と「耳閉感」が,ICHD-3では削除されていること,3.1.2「慢性群発頭痛」の診断基準B項目において,寛解期の期間が「1ヵ月未満」から「3ヵ月未満」に変更されたことなどが挙げられる。
◉その他の一次性頭痛疾患
ICHD-3β/3では4.5「寒冷刺激による頭痛(Cold-stimulus headache)」,4.6「頭蓋外からの圧力による頭痛(External-pressure headache)」が第13章から第4章に移され,4.8「貨幣状頭痛(Nummular headache)」が付録診断基準から本章に組み込まれている。4.10「新規発症持続性連日性頭痛(New daily persistent headache:NDPH)」の診断基準から頭痛の性状が削除され,片頭痛様の頭痛であっても新規に発症すれば含めるように変更された。
◉二次性頭痛
二次性頭痛の一般診断基準は,原因となる疾患の改善や消失による頭痛の改善の要件を削除したことが大きな特徴である。薬物乱用頭痛を例にとれば,ICHD-2では原因薬剤の中止による頭痛の軽減が診断要件であったが,ICHD-3β/3では原因薬剤を中止する前でもその因果関係を示す証拠があれば診断ができるように変更された。
ICHD-3βからICHD-3への変更点の詳細については,前述の通り日本頭痛学会のweb siteに「国際頭痛分類第3版公開のご案内」とともに掲載されている。
翻訳の基本方針と用語変更
翻訳の基本方針は第2版の翻訳の方針を引き継いでいる。診断基準は直訳し,多少日本語として不自然でも原文に忠実であることを重視した。診断基準を研究目的で使用する際には,必ず原文も確認して解釈していただきたい。解説,コメント部分は読者の読みやすさ,理解しやすさを重視し,多少の意訳を許容した。全体を通して用語はなるべく統一するようにしたが,原文にある不統一は原則そのまま残して翻訳した。ただし,明らかなミスプリントや脱落は,原本の該当章の責任者にメール等で連絡をとり,確認の上,修正して翻訳した。同じ英単語でも文脈により訳語が異なる場合があり,また異なる英単語が同じ日本語訳になることもある。
訳についてのコメント(翻訳ノート)
◉ICHD-II/ICHD-2,ICHD-III/ICHD-3
第3版ではローマ数字ではなく算用数字の3を使用することを原則とした。これに合わせて,ICHD-IIも原則算用数字を用いてICHD-2の表記を優先する。
◉headache disorder
「頭痛性疾患」の訳語を採択した。“primary headache”はICHD-2を踏襲し「一次性頭痛」とした。“primary headache disorder”は,「一次性頭痛性疾患」とすると冗長であるため“性”をひとつ省略して「一次性頭痛疾患」とした。
◉evidence
「証拠」「確証」「根拠」「エビデンス」などの訳語が該当するが,原則として「証拠」と翻訳し,文脈により他の訳語が適切な場合は例外的に他の訳語を採用した。
◉頭痛病名,コードの呼称
ICHD-3β/3の原文において,巻頭目次,各章の目次,本文中の項目見出しとしての頭痛病名に細部で不一致が残っている。原則として,本文中の項目見出しに使用された頭痛名称を正式名称として扱い翻訳した。
国際頭痛分類では頭痛病名を階層構造でコード化している。ICHD-3βまでは1桁のコードはグループおよびタイプを示し,2桁はサブタイプ,3桁以上のコードはサブフォームとして扱われていたが,章により必ずしも統一されていなかった。ICHD-3では2桁をタイプ,3桁をサブタイプ,4桁以上をサブフォームとして扱うことが明記された。
◉classical
通常,“classic”は「典型的」,“classical”は「古典的」と訳され異なる意味とされることもあるが,ICHD-3では“classical”が「典型的」の意味で用いられており「典型的」を採択した。IHSの担当委員に,「古典的」というニュアンスがないことを確認している。
◉premonitory symptoms,prodrome(予兆/前駆症状),postdromal symptom,postdrome(後発症状)
片頭痛の「前兆(aura)」は一過性の局在脳機能障害で,閃輝暗点や感覚障害などをさす。一方,片頭痛発作の前に起こる気分の変調や食欲の変化など漠然とした症状は“premonitory symptoms”と表現される。“prodrome”はあいまいな用語で,“aura”を含めて用いられることもあり,避けるべき用語とされてきた。“premonitory symptoms, prodrome”の訳語として「予兆」「前駆症状」などが用いられており,文献によりさまざまである。第2版日本語版では“premonitory symptoms”に「前駆症状」,“prodrome”には「予兆」の訳語をあてたが,第3版beta版,第3版では両方の訳語を併記した。厳密な意味での“premonitory symptoms”を指す場合には日本語では「予兆」を使用するよう提唱をしてきた。ICHD-3では国際頭痛分類委員会の方針の変更があり,頭痛発作に前の症状に“prodrome”があてられている。さらに,頭痛期の後のさまざまな症状が,“postdromal symptom(postdrome)”として記載されている。使用する用語と推奨の変更の理由について,国際頭痛分類委員会に照会したところ,Olesen委員長ならびに担当委員から回答を得た。ICHD-3で使用する“prodrome”はこれまでの“premonitory symptoms”と同義である。片頭痛の病態として頭痛が起こる前から神経系における変化が始まっておりこの際の症状が“prodrome”であり,頭痛期の後に一連の神経系の異常が続くがこれを“postdrome”とした。この流れをよりよく理解し対称性に配慮して,この変更が決定されたとのことであった。また,日本語版の作成にあたって,“prodrome”と“postdrome”は片頭痛発作の一連の現象の一部であり,頭痛発作とは別に起こる現象ではないことを強調してほしいとの示唆を受けた。これらを勘案し,“postdrome”には後発症状の訳語をあてた。頭痛発作前の症状については,訳語は,予兆(prodrome)と前兆(aura)を使用することとした。
◉1.2.2「脳幹性前兆を伴う片頭痛」の注④
1.2.2「脳幹性前兆を伴う片頭痛」の注④は原文では“Diplopia does not embrace(or exclude)blurred vision”と記載されている。診断基準の翻訳の原則に沿って直訳すると「複視は霧視を含まない」とすべきかもしれないが,意味が曖昧になりすぎるので「霧視のみでは複視としない」と意訳的な翻訳を採択した。
◉複数の頭痛診断名の記載順のルール
2.4「緊張型頭痛の疑い(Probable tension-type headache)」のコメントに「このような症例では,コード番号順にする規則に従い,…」と記載されている(25頁)。一方,「この分類の使い方」の4番(前付31頁)には「その患者にとって重要な順に記載すべきである」と記載されている。片頭痛の疑いと緊張型頭痛の疑いの両診断が必要な場合で,重要性が同程度であればコード番号順に記載すると理解できる。
◉インドメタシンの用量
3.2「発作性片側頭痛(Proxysmal hemicrania)」,3.4「持続性片側頭痛(Hemicrania continua)」の診断基準の注には「成人では経口インドメタシンは最低用量150 mg/日を初期投与として使用し,必要があれば225 mg/日を上限に増量する」と記述されている。わが国では,インドメタシン経口薬の使用量は最高量75 mg/日まで,直腸投与(坐薬)は最高量100 mg/日までとされている。わが国ではこれ以上の用量の安全性が確認されていないので,ICHD-3の診断基準の記載にある用量の使用は一般には推奨できない。日常臨床では75 mg/日までの投与で反応性を判断してよいと考えられるが,75 mg/日のインドメタシンが無効の場合は臨床的特徴や抗てんかん薬との相乗効果なども勘案し総合的に判断する必要がある。
◉3.3「短時間持続性片側神経痛様頭痛発作」の鋸歯状パターン(saw-tooth pattern)
短時間持続性片側神経痛様発作の発現パターンの1つとしてICHD-3βにおいて“saw-tooth pattern”という言葉が記載されている。その原著(Cohen AS, et al. Brain 2006;129:2746-2760)では,「刺痛が何回か繰り返し自覚され,刺痛と刺痛の間においても比較的重度の痛みが維持され,ベースラインにまで戻らない持続時間の長い発作」と述べられている。今回“saw-tooth pattern”に相当する日本語として「鋸歯状パターン」を採用することとした。発作発現パターンとしては単発性の刺痛・多発性の刺痛・鋸歯状パターンの3つがあり,それぞれの時間経過を以下に示した。

◉寛解期
ICHD-3β/3の解説と診断基準の原文ではTACsの寛解期を“pain-free period”“remission period”あるいは“pain-free remission period”と表現している。IHSの担当委員と連絡をとり,この3つの用語に本質的な違いがないことを確認した。日本語訳ではこれら3者の訳を「寛解期」に統一した。
◉4.2「一次性運動時頭痛(Primary exercise headache)」
ICHD-2の「一次性労作性頭痛(Primary exertional headache)」に該当する。“exertional”から“exercise”の変更を反映し「労作」から「運動」とした。「一次性運動性頭痛」とするか,「一次性運動時頭痛」とするかにつき議論がなされたが,「運動時頭痛」を採択した。
◉4.10「新規発症持続性連日性頭痛(New daily persistent headache)」の表記
“New daily persistent headache”の日本語頭痛病名は第2版から「新規発症持続性連日性頭痛」が採択されている。頭痛病名の“daily”「連日性」と“persistent”「持続性」の語順が英文と日本語で入れ替わっている。これは慢性連日性頭痛など「連日性頭痛」の表現が定着しており「持続性頭痛」では理解しづらいとの観点から変更されたものである。現在,この表記が定着しており第3版でも踏襲することとした。
◉trauma, injury
第5章では外傷に関連した用語として,“trauma”“traumatic injury”“injury”の用語が使用されている。“injury”は,手術創など外傷以外の原因による傷も含むため,原則として,“trauma”および“traumatic injury”には「外傷」を,“injury”には「傷害」の訳を用いた。ただし,文脈から明らかに外傷による傷害を指す“injury”には「外傷」の訳語をあてた。
◉vasculopathyとangiopathyの訳語
第6章では血管障害による頭痛が記載されている。原文では“vasculopathy”と“angiopathy”の両方が使用されているが,ほぼ同義語であり,それぞれに別の訳語をあてることは避けてどちらも「血管症」とした。また「一過性局所神経エピソード(transient focal neurologic episodes:TFNE)」の略称「TFNE」は英語原文にないがすでに標準的な略語として使用されているので日本語版では略号を追記した。
◉6.2.2「非外傷性くも膜下出血(SAH)による急性頭痛」の診断について
ICHD-3β13には「CTで診断できない場合,腰椎穿刺が必須である」「MRIはSAHの診断的初期検査の適応ではない」と記載されている。わが国ではMRIの普及率が高く,緊急MRI検査が可能な施設が少なくない。T1強調画像,T2強調画像のみでは頭蓋内出血の診断は困難であるが,FLAIR撮影を用いれば初期診断として利用することも可能であり,適切な画像診断がなされていれば,髄液検査は考慮をしても必須とは言えないと考えられている。SAHによる頭痛の診断に際しては,『慢性頭痛の診療ガイドライン2013』(医学書院)のCQI-3「くも膜下出血はどのように診断するか」(9頁)も参照いただきたい。
◉6.8 Headache and/or migraine-like aura attributed to chronic intracranial vasculopathy および10.1 Headache attributed to hypoxia and/or hypercapnia の訳語
6.8 Headache and/or migraine-like aura attributed to chronic intracranial vasculopathy は6.8「慢性頭蓋内血管症による頭痛あるいは片頭痛様前兆」とし,10.1 Headache attributed to hypoxia and/or hypercapnia は10.1「低酸素血症あるいは高炭酸ガス血症による頭痛」とした。「A and/or B」の翻訳は「AまたはB(あるいはその両方)」とすることが原則であるが,この原則に沿って「慢性頭蓋内血管症による頭痛または片頭痛様前兆(あるいはその両方)」,「低酸素血症または高炭酸ガス血症(あるいはその両方)による頭痛」とすると病名として冗長となることから「あるいは」と簡略化した。
◉intracranial neoplasiaの訳語
第7章における“intracranial neoplasia”の訳語を「頭蓋内新生物」と直訳するか「脳腫瘍」とするかについて委員会内で議論がなされた。第3版beta版では7.4 Headache attributed to intracranial neoplasia を「頭蓋内新生物による頭痛」と訳し7.4.1 Headache attributed to intracranial neoplasm を「脳腫瘍による頭痛」としていたが,“neoplasia”と“neoplasm”は同義であると判断し,第3版ではともに「脳腫瘍による頭痛」を訳語として採択した。
◉8.2 Medication-overuse headache(MOH) の訳語
8.2 Medication-overuse headache(MOH) の訳語として第3版beta版では8.2「薬剤の使用過多による頭痛(薬物乱用頭痛,MOH)」を採択した。この変更の経緯や議論は日本頭痛学会のweb siteに掲載している(URL:http://www.jhsnet.org/information/MOH_japanese_20140317.pdf)。第3版では各章の初出時のみ8.2「薬剤の使用過多による頭痛(薬物乱用頭痛,MOH)」と表記し,それ以降は簡略化して8.2「薬剤の使用過多による頭痛(MOH)」とすることとした。
◉MOHの服薬日数
8.2.6「単独では乱用に該当しない複数医薬品による薬物乱用頭痛」の服薬日数が15日から10日に短縮されたが,翻訳委員会で15日の誤植ではないかとの疑義が出された。このため,IHSの担当委員に照会したが,10日で正しいとの回答を得た。変更した理由については回答が得られていない。
◉11.8「茎突舌骨靱帯炎による頭痛あるいは顔面痛」の診断基準
診断基準Bの原文は,「Radiological evidence of calcified or elongated stylohyoid ligament」(石灰化あるいは過長な茎突舌骨靱帯の画像所見がある)と記載されている。国内の専門家から第3版beta版日本語版に対するコメントとして,「Radiological evidence of calcified stylohyoid ligament or elongated styloid process」(石灰化した茎突舌骨靱帯あるいは過長な茎状突起の画像所見がある)が適切ではないかとのコメントが寄せられていた。ICHD-3において記載の変更はなされておらず,当委員会としての結論も得ていないため,翻訳は原文に沿ったものとしたが,重要な指摘と判断し本項に付記する。
◉nuchal ridgeについて
“nuchal”は「項(うなじ)」と訳されるのが通例である。ICHD-3で使用されている“nuchal ridge”が指す部位が,日本語で使用する「項(うなじ)」が指す部位のridge(分水嶺/隆起)と解離しているのではないかとの疑義が委員会で議論された。国際頭痛分類委員会担当委員,Olesen委員長に照会したところ,“nuchal”は左右の耳介後方の外耳孔レベルを結ぶラインから下の首の後面を指すとの回答であった。日本語の項(うなじ)は首の後面の正中部付近を指す用語として使用されることが多いが,これよりは広い範囲を指していると理解される。“nuchal ridge”は髪の生え際の部分を示すいわゆる襟足に該当する(下図)が,用語としては「項部上縁」と訳すこととした。

おわりに
ICHD-3は世界の頭痛に関する知識の結晶である。日本語版を公開することにより,頭痛医療や頭痛研究に携わる医師,医療関係者,研究者,さらには患者,市民が最新の国際頭痛分類にアクセスすることが可能となり,わが国の頭痛医療と頭痛研究の質的向上,裾野の広がりが加速されることを期待するものである。
翻訳に際し,献身的な努力を惜しまずに作業をしていただいた委員,関係者の方々,そして,お名前を紹介することができないが,さまざまな立場から翻訳作業にご協力いただいた皆様に心より感謝を申し上げる。
2018年10月
日本頭痛学会・国際頭痛分類委員会
委員長 竹島多賀夫
副委員長 清水 利彦
原書第3版の序文
国際頭痛学会の分類委員会を代表して,ここに国際頭痛分類第3版(ICHD-3)を発表することを誇りに思う。
これは2013年のICHD-3 beta版の後を継ぐものである。beta版の狙いは,ICHD-3の最終版を公表する前にさらなる実地試験を推進することであり,そして,それは上手く行った。とりわけ,前兆のある片頭痛,群発頭痛,特発性頭蓋内圧亢進症,三叉神経痛などについて,優れた実地試験研究が発表された。例えば,A1.2「前兆のある片頭痛」の付録基準は,この疾患を一過性脳虚血発作と区別するうえで,ICHD-3 beta版本文の1.2「前兆のある片頭痛」の基準より優れていることが立証されている。3.1「群発頭痛」の診断基準C1の新規関連症状であった顔面の紅潮と耳閉感は,実地試験により鑑別点ではないことが明らかとなった。したがって,これらの症状はICHD-3の付録のみに収録されており,さらなる研究が求められる。これらが疾患分類の根拠に基づくプロセスの好例である。今やこのプロセスは,将来的に国際頭痛分類に加えられるあらゆる変更を下から支えているものである。
beta版が有用である理由は,世界保健機関(WHO)からの国際疾病分類改訂第11版(ICD-11)の出版に合わせ,そのコードを含んでICHD-3に収録できることと考えられていた。2016年にはICD-11が完成すると見込んでいたが,残念ながら予期しない長期の遅延があり,最終コードは依然として利用不可能である。そのため,最終コード抜きでICHD-3を公表しなければならない。
現在ICHD-Iと呼ばれる国際頭痛分類初版の発表から,ちょうど30年後に『Cephalalgia』誌2018年第1号でICHD-3が出版された。初版は主に専門家の見解に基づくものであったが,それでも大部分が有効であることが証明された。2004年に発表されたICHD-2には,新たな根拠と専門家による見解の見直しに基づく多数の変更が盛り込まれた。新たな科学的根拠が,ICHD-3 beta版に加えられた変更では比較的大きな役割を果たしたが,ICHD-3におけるさらなる変更もすべてこういった根拠に基づいている。このように,現在および今後の頭痛分類は,完全に研究に基づいている。
2010年に始まった長い道のりはICHD-3の発表によって終了したが,現行の委員会にはまだこれからの数年間になすべきことが多くある。ICHD-3 beta版は多くの言語に翻訳されたが,各言語でICHD-3を公表する前に,これら翻訳を更新する必要がある。ICHD-3がすべての主要言語と多くの少数言語でも利用可能となるよう,多くの追加翻訳が発表されることを期待したい。Hartmut Göbel教授主導のもと作成されていたICHD-3 beta版の電子版も,ICHD-3に更新される予定である。Morris Levin教授とJes Olesen教授が共同で症例集の作成を計画している。最終的に,ICD-11のコードが利用可能となり次第,Timothy Steiner教授とJes Olesen教授がICHD-3とWHOのICD-11の橋渡しを行う予定である。
それでは,頭痛分類の将来はどのようになるのだろうか。分類は原則として保守的でなければならない。分類に大幅な変更を加えた場合,その分類の変更された部分で引用していたすべての先行研究を見直さなければならない。例えば,診断基準に大幅な変更が加えられた場合,新規の診断で分類される患者と以前の診断で分類される患者が異なってくるため,以前の診断基準に基づいて実施された薬物試験は再度実施し直さなければならない。将来的な変更が完全に根拠に基づいたものとなるよう,ICHD-3で行われた活発な実地試験と科学的分析が今後も継続することが期待される。慣例に従えば,ICHD-4の発表は10~15年後となるが,その間には多くの実地試験研究が行われるだろう。ICHD-2の変更された診断基準として1.3「慢性片頭痛」が『Cephalalgia』誌に発表されたが,これらの変更は分類委員会によって承認され,数年後にICHD-3 beta版が登場するまで国際頭痛分類には統合されなかったものの,直ちに使用を開始するように求められた。将来の頭痛分類委員会も同様に,『Cephalalgia』誌で発表された優れた実地試験研究によって新規または改訂診断基準が立証された場合には,それらの採択をICHD-4の発表前に承認および支持できるようにすべきである。
ICHD-1は,頭痛分類を神経疾患のなかで最悪の分類から最良の分類へと導いた。この勢いは30年間維持され,そして最近,ジュネーブにおけるICD-11神経部門の委員会作業のなかで頭痛分類の優位性が明らかとなった。神経分野において,すべての疾患を明白な診断基準でこのように体系的に分類したものはほかにない。この慣例が今後も維持され,頭痛が神経疾患の分類において引き続き先導し続けることを切に願っている。
Jes Olesen
国際頭痛学会
頭痛分類委員会
委員長
謝辞
国際頭痛学会の頭痛分類委員会の作業は,国際頭痛学会のみによる経済的な援助を受けて行われている。『国際頭痛分類第3版』には商業的スポンサーは存在しない。Timothy Steinerの協力に感謝する。第一に分類委員会の名誉幹事としての尽力に対して,次いで本稿の原稿整理および準備における彼の仕事に対して。
目次
開く
日本頭痛学会・国際頭痛分類委員会委員一覧
国際頭痛学会・頭痛分類委員会委員一覧
国際頭痛分類 第3版のワーキンググループ
国際頭痛分類 第3版(ICHD-3)日本語版に寄せて
国際頭痛分類 第3版(ICHD-3)日本語版 作成にあたって
新国際頭痛分類(ICHD-II)日本語版 翻訳にあたって
原書第3版の序文
原書第1版の序文
この分類の使い方
国際頭痛分類
第1部 一次性頭痛
1.片頭痛
2.緊張型頭痛
3.三叉神経・自律神経性頭痛(TACs)
4.その他の一次性頭痛疾患
第2部 二次性頭痛
二次性頭痛の緒言
5.頭頸部外傷・傷害による頭痛
6.頭頸部血管障害による頭痛
7.非血管性頭蓋内疾患による頭痛
8.物質またはその離脱による頭痛
9.感染症による頭痛
10.ホメオスターシス障害による頭痛
11.頭蓋骨,頸,眼,耳,鼻,副鼻腔,歯,口あるいはその他の顔面・頸部の
構成組織の障害による頭痛または顔面痛
12.精神疾患による頭痛
第3部 有痛性脳神経ニューロパチー,他の顔面痛およびその他の頭痛
13.脳神経の有痛性病変およびその他の顔面痛
14.その他の頭痛性疾患
付録
用語の定義
索引
国際頭痛学会・頭痛分類委員会委員一覧
国際頭痛分類 第3版のワーキンググループ
国際頭痛分類 第3版(ICHD-3)日本語版に寄せて
国際頭痛分類 第3版(ICHD-3)日本語版 作成にあたって
新国際頭痛分類(ICHD-II)日本語版 翻訳にあたって
原書第3版の序文
原書第1版の序文
この分類の使い方
国際頭痛分類
第1部 一次性頭痛
1.片頭痛
2.緊張型頭痛
3.三叉神経・自律神経性頭痛(TACs)
4.その他の一次性頭痛疾患
第2部 二次性頭痛
二次性頭痛の緒言
5.頭頸部外傷・傷害による頭痛
6.頭頸部血管障害による頭痛
7.非血管性頭蓋内疾患による頭痛
8.物質またはその離脱による頭痛
9.感染症による頭痛
10.ホメオスターシス障害による頭痛
11.頭蓋骨,頸,眼,耳,鼻,副鼻腔,歯,口あるいはその他の顔面・頸部の
構成組織の障害による頭痛または顔面痛
12.精神疾患による頭痛
第3部 有痛性脳神経ニューロパチー,他の顔面痛およびその他の頭痛
13.脳神経の有痛性病変およびその他の顔面痛
14.その他の頭痛性疾患
付録
用語の定義
索引
書評
開く
頭痛専門医にとどまらず,全臨床医必携の書
書評者: 下畑 享良 (岐阜大大学院教授・神経内科・老年学)
頭痛はさまざまな診療科の医師がかかわるコモン・ディジーズである。脳神経内科,脳神経外科,内科,小児科医,総合診療医のみならず,耳鼻咽喉科や眼科,ペインクリニックなどにも患者が訪れる。また救急外来においても多くの頭痛患者が来院する。よってこれらの医師は頭痛診療をマスターする必要があるが,頭痛の診断や治療は必ずしも容易ではない。それは,頭痛は非常に多彩な原因があるため,正しい診断にたどり着かず,その結果,正しい治療が行われないことがあるためである。頭痛は患者のQOLに直結し,かつ生命にもかかわることがあるため,正しい診療がなされない場合,患者への影響は大きい。また医師の立場からすると,自らの診断や治療による頭痛の改善の有無が明瞭にわかるため,改善が乏しい患者を複数経験した結果,頭痛診療を苦手と感じてしまう。その一方で,正しく診断,治療し,患者から「頭痛が良くなった」という報告を聞くときは非常に嬉しく,やりがいを感じる。
私は,病棟の若い医師に,頭痛の診断をする際には『国際頭痛分類 第3版』に則って診断をするように強く勧めている。分類を暗記する必要はなく,病棟や外来に一冊置いて,必要に応じてその都度,辞書のように使用する。初めは億劫で,内容も複雑に思えるかもしれないが,継続して丹念に頭痛を分類に当てはめることにより,徐々に頭痛診療において重要なポイントがわかってくる。明白な片頭痛や緊張型頭痛であればこの分類は必ずしも必要はないが,診断がはっきりしないときや,その他の特殊な頭痛が疑われる場合には非常に有用である。治療については併せて『慢性頭痛の診療ガイドライン2013』を読み実践することで,頭痛診療の能力は飛躍的に向上する。そこまで到達したらぜひ日本頭痛学会の定める認定頭痛専門医にも挑戦していただきたい。
本書は2013年以来の5年ぶりの改訂で,beta版が取れて正式な第3版になった。beta版を作成した目的の一つである実地試験の結果が盛り込まれ,エビデンスの精度が向上している。またもう一つの目的であったICD-11のコードの収録は,ICD-11の公表が先延ばしになったことで見送られたが,「全般的コメント」が整理されて箇条書きに変更された結果,とても読みやすくなった。さらに診断基準後に「注」が付されて,診断基準を補足する記述が追加され,日々の診療により役に立つものとなった。本書は頭痛専門医のみが必要とするものではなく,あらゆる臨床医の必携の書籍として強く推奨したい。また頭痛患者を対象とした症例報告,臨床試験,その他の研究においては,この診断基準を満たすことが不可欠となる。その意味でも本書は重要である。
頭痛診療の大きな武器!
書評者: 戸田 達史 (東大教授・神経内科学)
これまでの調査によれば,わが国の頭痛罹患率は40%近くに上るとされており,脳神経内科医にとって避けては通れぬcommon diseaseであることはご存じのとおりである。日本神経学会としても脳神経内科がこれまで以上に診療に注力していくべき疾患として,脳卒中,認知症などとともに頭痛を挙げ,ファーストコンタクトをとる科としての役割を強調している。しかしながら,頭痛診療は難しい面があることも事実で,苦手意識を持つ脳神経内科,脳神経外科の専門医も少なくない。特に患者からの多様な訴えをうまく聞き出さねばならず,その内容から膨大な鑑別診断を見極める作業は多くの脳神経内科医が難渋しているものと思われる。本書の初版が1988年に発行されたとき,その診断基準のシンプルさに驚かされた。多岐にわたる頭痛の症状をA~Eのたった5つの項目にまとめていたからである。そのシンプルさは今版にももちろん引き継がれている。
さて,本書は国際頭痛学会(International Headache Society)が2018年1月に発表した『International Classification of Headache Disorders, 3rd edition』の日本語訳である。前述したように初版が1988年に,第2版が2004年に,そして第3版beta版(2013年)をはさみ,今回正式な第3版が出版されるに至っている。初版では,エキスパートオピニオンに基づく分類が多かったように思うが,版を重ねるにつれエビデンスの強化が図られてきた。原書第1版の序文には「あらゆる努力を傾けたにもかかわらず,いくつかの誤りは避けられなかった」と国際分類の前置きとしては随分弱気なコメントがある。しかし,いかに弱気であっても,勇気を持って最初の一歩を踏み出すことがいかに重要か。これが今版を読んで思うことの一つである。勇断により生み出された統一的な分類が臨床試験を促進し,その結果確立されたエビデンスが次版に組み込まれ,ブラッシュアップされた分類がより精度の高い臨床試験につながりといった,好循環のらせん形が作り出され,そのらせんの先頭に位置するのが今版なのである。
前版の第3版beta版からどのような変更がなされているであろうか。その主たる部分は,beta版を作成した目的である実地試験の結果を反映できたところにある。各項目,細やかな見直しがなされ,確かに精度が高まっている。ただ,残念ながらbeta版作成時に期待された国際疾病分類改訂第11版(ICD-11)のコードを収録することはできていない。ICD-11の公表がずるずると遅れてしまったため,この点は致し方ない。
本書は日本頭痛学会・国際頭痛分類委員会により翻訳されたが,翻訳関係者の中心メンバーの多くは日本神経学会の頭痛診療ガイドライン作成委員や頭痛セクションのメンバーである。頭痛学の基礎と臨床に精通したエキスパートによる翻訳であり,原文に忠実でありながら,わが国の読者が理解しやすいように翻訳や訳語の選択にさまざまな工夫がなされていることも本書の特徴である。
頭痛というのはcommon diseaseでありながら,患者の平穏な生活を脅かす厄介な疾患である。この厄介な疾患に正確に対処し苦痛を取り除くこと,それが国民が求める脳・神経の専門家としての脳神経内科の役割の一つである。幅広い神経学分野において,本書ほど網羅的に全ての疾患を診断基準と共に分類したものは珍しい。この頼もしい武器を手に脳神経内科医一人ひとりが臨床の場で存在感と影響力を発揮することを期待する。
書評者: 下畑 享良 (岐阜大大学院教授・神経内科・老年学)
頭痛はさまざまな診療科の医師がかかわるコモン・ディジーズである。脳神経内科,脳神経外科,内科,小児科医,総合診療医のみならず,耳鼻咽喉科や眼科,ペインクリニックなどにも患者が訪れる。また救急外来においても多くの頭痛患者が来院する。よってこれらの医師は頭痛診療をマスターする必要があるが,頭痛の診断や治療は必ずしも容易ではない。それは,頭痛は非常に多彩な原因があるため,正しい診断にたどり着かず,その結果,正しい治療が行われないことがあるためである。頭痛は患者のQOLに直結し,かつ生命にもかかわることがあるため,正しい診療がなされない場合,患者への影響は大きい。また医師の立場からすると,自らの診断や治療による頭痛の改善の有無が明瞭にわかるため,改善が乏しい患者を複数経験した結果,頭痛診療を苦手と感じてしまう。その一方で,正しく診断,治療し,患者から「頭痛が良くなった」という報告を聞くときは非常に嬉しく,やりがいを感じる。
私は,病棟の若い医師に,頭痛の診断をする際には『国際頭痛分類 第3版』に則って診断をするように強く勧めている。分類を暗記する必要はなく,病棟や外来に一冊置いて,必要に応じてその都度,辞書のように使用する。初めは億劫で,内容も複雑に思えるかもしれないが,継続して丹念に頭痛を分類に当てはめることにより,徐々に頭痛診療において重要なポイントがわかってくる。明白な片頭痛や緊張型頭痛であればこの分類は必ずしも必要はないが,診断がはっきりしないときや,その他の特殊な頭痛が疑われる場合には非常に有用である。治療については併せて『慢性頭痛の診療ガイドライン2013』を読み実践することで,頭痛診療の能力は飛躍的に向上する。そこまで到達したらぜひ日本頭痛学会の定める認定頭痛専門医にも挑戦していただきたい。
本書は2013年以来の5年ぶりの改訂で,beta版が取れて正式な第3版になった。beta版を作成した目的の一つである実地試験の結果が盛り込まれ,エビデンスの精度が向上している。またもう一つの目的であったICD-11のコードの収録は,ICD-11の公表が先延ばしになったことで見送られたが,「全般的コメント」が整理されて箇条書きに変更された結果,とても読みやすくなった。さらに診断基準後に「注」が付されて,診断基準を補足する記述が追加され,日々の診療により役に立つものとなった。本書は頭痛専門医のみが必要とするものではなく,あらゆる臨床医の必携の書籍として強く推奨したい。また頭痛患者を対象とした症例報告,臨床試験,その他の研究においては,この診断基準を満たすことが不可欠となる。その意味でも本書は重要である。
頭痛診療の大きな武器!
書評者: 戸田 達史 (東大教授・神経内科学)
これまでの調査によれば,わが国の頭痛罹患率は40%近くに上るとされており,脳神経内科医にとって避けては通れぬcommon diseaseであることはご存じのとおりである。日本神経学会としても脳神経内科がこれまで以上に診療に注力していくべき疾患として,脳卒中,認知症などとともに頭痛を挙げ,ファーストコンタクトをとる科としての役割を強調している。しかしながら,頭痛診療は難しい面があることも事実で,苦手意識を持つ脳神経内科,脳神経外科の専門医も少なくない。特に患者からの多様な訴えをうまく聞き出さねばならず,その内容から膨大な鑑別診断を見極める作業は多くの脳神経内科医が難渋しているものと思われる。本書の初版が1988年に発行されたとき,その診断基準のシンプルさに驚かされた。多岐にわたる頭痛の症状をA~Eのたった5つの項目にまとめていたからである。そのシンプルさは今版にももちろん引き継がれている。
さて,本書は国際頭痛学会(International Headache Society)が2018年1月に発表した『International Classification of Headache Disorders, 3rd edition』の日本語訳である。前述したように初版が1988年に,第2版が2004年に,そして第3版beta版(2013年)をはさみ,今回正式な第3版が出版されるに至っている。初版では,エキスパートオピニオンに基づく分類が多かったように思うが,版を重ねるにつれエビデンスの強化が図られてきた。原書第1版の序文には「あらゆる努力を傾けたにもかかわらず,いくつかの誤りは避けられなかった」と国際分類の前置きとしては随分弱気なコメントがある。しかし,いかに弱気であっても,勇気を持って最初の一歩を踏み出すことがいかに重要か。これが今版を読んで思うことの一つである。勇断により生み出された統一的な分類が臨床試験を促進し,その結果確立されたエビデンスが次版に組み込まれ,ブラッシュアップされた分類がより精度の高い臨床試験につながりといった,好循環のらせん形が作り出され,そのらせんの先頭に位置するのが今版なのである。
前版の第3版beta版からどのような変更がなされているであろうか。その主たる部分は,beta版を作成した目的である実地試験の結果を反映できたところにある。各項目,細やかな見直しがなされ,確かに精度が高まっている。ただ,残念ながらbeta版作成時に期待された国際疾病分類改訂第11版(ICD-11)のコードを収録することはできていない。ICD-11の公表がずるずると遅れてしまったため,この点は致し方ない。
本書は日本頭痛学会・国際頭痛分類委員会により翻訳されたが,翻訳関係者の中心メンバーの多くは日本神経学会の頭痛診療ガイドライン作成委員や頭痛セクションのメンバーである。頭痛学の基礎と臨床に精通したエキスパートによる翻訳であり,原文に忠実でありながら,わが国の読者が理解しやすいように翻訳や訳語の選択にさまざまな工夫がなされていることも本書の特徴である。
頭痛というのはcommon diseaseでありながら,患者の平穏な生活を脅かす厄介な疾患である。この厄介な疾患に正確に対処し苦痛を取り除くこと,それが国民が求める脳・神経の専門家としての脳神経内科の役割の一つである。幅広い神経学分野において,本書ほど網羅的に全ての疾患を診断基準と共に分類したものは珍しい。この頼もしい武器を手に脳神経内科医一人ひとりが臨床の場で存在感と影響力を発揮することを期待する。
正誤表
開く
本書の記述の正確性につきましては最善の努力を払っておりますが、この度弊社の責任におきまして、下記のような誤りがございました。お詫び申し上げますとともに訂正させていただきます。

