寄稿
早朝血圧から始まる24時間パーフェクト高血圧管理
苅尾 七臣(自治医科大学教授・循環器内科学)
近年,診察室の血圧よりも,診察室外で測定した血圧のほうが,より正確に心血管リスクに関連することが明らかにされている。最近発表された日本高血圧学会ガイドライン(JSH2004)でも家庭血圧測定や24時間血圧測定(ABPM)が推奨され,診察室外血圧の基準値が示されている。診察室外血圧と診察室血圧との差から,「白衣高血圧」や「仮面高血圧」などの臨床概念が生まれ,さらに特定時間帯の血圧レベルが高値を示す「夜間高血圧」や「早朝高血圧」などが重要な病態がさらにリスクが高い病態として注目されている。
早朝血圧の管理は24時間パーフェクトな血圧管理の第一歩であり,本稿では家庭血圧をめぐる諸問題の現状と展望を総括する。明日からの高血圧個別診療に生かしていただければ幸いである。
なぜ,今,早朝高血圧なのか
近年,早朝高血圧が注目を集めている。最近の臨床研究では早朝血圧が脳・心臓・腎臓,すべての心血管リスクと有意に関連していることが示されている。朝1回の血圧レベルを測定している大迫研究においても,随時血圧よりも,早朝血圧レベルの方が日本人地域一般住民の心血管死亡をより正確に予測している。夜間から早朝にかけては,血圧の変動性が最も増大する時間帯である。早朝の血圧変動性の増大や夜間から早朝にかけて上昇する血圧モーニングサージも24時間血圧レベルとは独立してリスクとなる。また,この時間帯には他のリスク因子が増悪しており,それぞれが相加的あるいは相乗的に心血管系への悪影響をおよぼすと考えられる。
さらに,早朝高血圧が注目される理由として,現在の高血圧日常診療の現状がある。診察室での血圧コントロールが比較的良好な降圧療法中の高血圧患者においてさえも,その約半数以上が服薬前の早朝血圧レベルが高値を示しており,仮面早朝高血圧と言える状態で十分な血圧コントロールがなされていない。すなわち,早朝高血圧は,現在の高血圧診療の盲点になっていると言える。
仮面高血圧との関連
近年,診察室血圧が正常で,診察室外の血圧が高値を示す状態が,「仮面高血圧masked hypertension」として注目されている。仮面高血圧の臓器障害と心血管イベントのリスクは白衣高血圧と比較して有意に高く,持続性高血圧患者と同程度である。早朝高血圧は診察室血圧が正常な場合,仮面高血圧の一表現型である。この仮面高血圧には早朝高血圧や夜間高血圧,ストレス高血圧など多様な病態が混在している(図1)。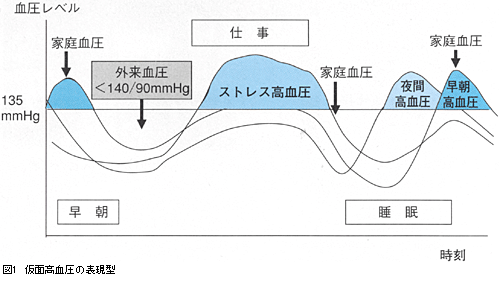
早朝高血圧は家庭血圧で検出可能であるが,夜間高血圧やストレス高血圧では家庭血圧が正常である場合もあり,現在の家庭血圧でも“マスク”されている仮面高血圧とも言える。このような仮面高血圧でもABPMにより検出できる。今後,ストレス下ならびに夜間の血圧を患者負担が少なく測定できる家庭血圧計の開発が望まれる。
早朝高血圧の定義
現在,早朝高血圧はリスクであるとJSH2004にも明記されているが,その定義にコンセンサスは得られていない。我々は図2に示す早朝血圧と就寝時血圧を用いた早朝高血圧の定義を用いている。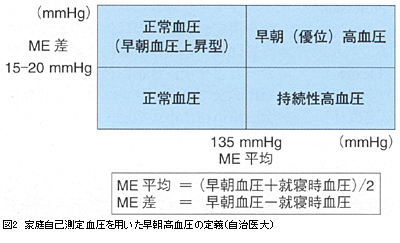
まず早朝と就寝時収縮期血圧の平均(ME平均)のカットオフ値135mmHgにより,白衣高血圧を除外し,その血圧差(ME差:15-20mmHg)により,「持続性高血圧」と「早朝(優位)高血圧」に分けた。すなわち,「早朝(優位)高血圧」は朝夕の血圧の平均値が高く,かつ朝夕の血圧変動性が著しい高血圧患者ということになり,朝夕の血圧差の少ない高血圧患者が「持続性高血圧」ということになる。
次に,我々の早朝(優位)高血圧の定義を用いた日本人高血圧患者の脳卒中リスクを示す。我々は日本人高血圧患者を対象とした自治医科大学ABPM研究において明らかな心血管イベントの既往のない高齢者高血圧患者(平均年齢72歳)519名の予後を対象に,ベースライン時に頭部MRIとABPMを実施し,心血管イベントの発症を平均41か月間追跡した。本研究ではME平均とME差はそれぞれ独立して脳卒中リスクと関連していた。ME平均(収縮期血圧)のカットオフ値135mmHgおよびME差(収縮期血圧)のカットオフ値20mmHgを用いて,朝夕の血圧変動の少ない白衣高血圧をコントロール群にした。
その結果,「持続性高血圧」の脳卒中リスクは約2倍で,早朝(優位)高血圧では6.6倍になった。ME平均が低い白衣高血圧群においては,血圧変動がある程度大きい「正常血圧(早朝血圧上昇型)」では脳卒中リスクの増加はなかった。
また,最近,西永正典氏らは,75歳以上の超高齢者を高齢者を対象とした香北町追跡研究において,ME差が15mmHg以上の早朝高血圧では要介護リスクが12.3倍高いことを明らかにしている。
以上の成績より,白衣高血圧を除外した真に血圧レベルが高い高血圧患者において,家庭血圧を用いた「持続性高血圧」と「早朝(優位)高血圧」の我々の定義は高血圧管理に役立つと考えている。現在,この分類の有用性を検証するために家庭血圧を用いた観察研究,JMS-Home BP(J-HOP)研究を実施している(後述)。
2つの早朝高血圧パターン
家庭血圧において再現性のよい著明な早朝高血圧では,24時間血圧を用いて夜間血圧を評価することにより2つのパターンに分けて考えられる。すなわち,夜間血圧が下降しないNon-dipper型や,逆に夜間血圧が昼間の血圧レベルよりも上昇するRiser型などの夜間高血圧から移行するタイプと,起床2時間前頃から血圧が上昇し,起床とともにさらに増加するサージ・タイプである。この前者のRiser型高血圧も血圧モーニングサージ型も,ともにそれぞれ独立して脳卒中リスクになる。これら2つの早朝高血圧に関連すると考えている病態を図3にあげる。

1)夜間高血圧型早朝高血圧
特にriser型高血圧患者の心血管リスクは最も高く,致死的脳卒中,特に脳出血に加えて,心臓突然死を含む心臓イベントのリスクにもなる。高血圧患者に対する短時間作用型降圧薬を用いた不十分な夜間降圧や,糖尿病,脳卒中後,心不全はこの夜間高血圧タイプの早朝高血圧をもたらす。
睡眠時無呼吸症候群等もこのタイプの早朝高血圧を示すことが多い。しかし,糖尿病患者の心血管イベント発症時間帯を検討した研究では,発症に日内変動性が消失しており,睡眠時無呼吸症候群では夜間発症の心臓突然死が多いことが報告されている。すなわち,このタイプの早朝高血圧のリスク増加の病態の本質は夜間にあり,早朝のリスク増加はその付加的延長上にある。
2)サージ型早朝高血圧
血圧モーニングサージが,心血管イベントの発症に関与している可能性が示唆されていたが,これまで実際に心血管イベントのリスクになるかどうかは明確ではなかった。我々は日本人高齢者高血圧患者を対象とした自治医科大学ABPM研究において,血圧モーニングサージが無症候性脳梗塞と関連し,脳血管障害のリスクになることを報告した。本研究において,早朝血圧レベルと血圧モーニングサージはいずれも脳卒中リスクとして重要であった。フランスの研究者らも高血圧患者を対象とした追跡研究において,血圧モーニングサージが心血管リスクであることを示している。
高血圧性心疾患との関連については,桑島巌氏らは高齢者高血圧患者を対象とした研究において,起床時の血圧モーニングサージは心エコーで評価した左室重量係数と相関していることを初めて示した。我々も地域一般住民において,血圧モーニングサージが早朝の身体活動度とは独立して左室心筋重量係数と関連することを明らかにしている。池田壽雄氏らは家庭血圧を用いてME差(早朝血圧-就寝時血圧)が血圧平均レベルとは独立して左室肥大と関連することを報告している。
さらに,高血圧患者のモーニングサージ群では早朝において交感神経活動レベルの指数である心拍数LF/HF比の増加に加えて,QTc時間が延長しており,QTc dispersionも増加していることを示す報告もある。したがって,モーニングサージ群では,早朝の交感神経活動に対する心筋レベルの電気興奮にもばらつきがあり,不整脈を生じやすい状態にあることが示唆される。また,早期糖尿病性腎障害と血圧モーニングサージとの関連を示す報告もある。また,血圧モーニングサージを伴う高血圧患者では頸動脈内膜中膜肥厚が大きく,血中インターロイキン6やC反応性蛋白などの炎症マーカーが高値を示すことが報告されている。また,早朝の時間帯の単位時間当たりの血圧変動率は血圧レベルとは独立して頸動脈肥厚と関連していることが報告されている。
この血圧モーニングサージには週変動や季節変動がある。月曜日や気温が低い冬には血圧モーニングサージが増強し,心血管イベントのリスクになる可能性が指摘されている。
図4に日常生活活動下で血圧変動性の増加を示す病態をあげる。我々は,血圧モーニングサージを含むこれらの病態は血圧レベルの平均値とは独立して心血管リスクを増加させる可能性があると考えている。しかし,エビデンスの集積は始まったばかりである。
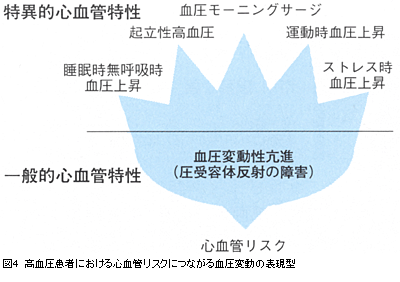
心血管リスクにつながる メカニズム
早朝には血圧のみならず,心血管反応性や血栓傾向など他の心血管リスク因子が増悪し,早朝の心血管イベントにかかわる。血圧モーニングサージは,交感神経系やレニン・アンジオテンシン系の影響を受ける。正常人においても血圧モーニングサージは生理現象としてみられるが,その上昇度が著明な場合に心血管イベントのリスクになる。血圧モーニングサージ自体は,血管壁に対する直接的圧負荷に加え,血流増加によるずり応力を増加させ,血管壁スパズムを生じやすくし,プラークの破裂を引き起こす可能性がある。また,動脈硬化による狭窄血管部位では高ずり応力が生じ,血小板が活性化されることから,早朝の血小板凝集能亢進が血圧モーニングサージ自体により引き起こされる可能性がある。血液線溶系阻害因子である組織プラスミノゲンアクチベータ阻害因子-1(PAI-1)因子も早朝に増加し,症候性および無症候性心血管疾患のリスクを増加させることが知られている。
近年,時間生物学的分野の分子生物学的研究の進展は目覚しく,1997年には哺乳類の視床下部において時計遺伝子がクローニングされ,中枢の生体内時計を形成していることが報告された。さらに,この時計遺伝子は中枢神経のみならず,末梢組織にも発現していることが明らかにされている。すなわち末梢組織にも細胞単位で体内時計が存在している。中枢時計は各末梢時計を同期させ,生体の日内リズムを調節している。心血管系の日内リズムもこの中枢時計と心血管系組織に存在する末梢時計の両者の影響を受け形成されているものと考えられる。
中枢時間遺伝子に加えて,どの末梢組織の時計遺伝子が,どの程度,上記の早朝に増悪する心血管リスクに関与しているのかは,今後の重要な研究課題である。
早朝高血圧の具体的治療
早朝には血圧のみならず多くの心血管リスク因子が増悪することから,降圧による心血管イベント予防利益がより大きい可能性がある。スタンダードな降圧療法中の高血圧患者では,大半の降圧薬ではその降圧作用は24時間持続しないことから,夜間高血圧型の早朝高血圧を示すことが多い。通常の降圧療法に早朝高血圧をターゲットにした降圧療法を加えることにより,夜間血圧を含む24時間血圧が完全にコントロールされ,心血管イベントがさらに有効に抑制されるであろう。したがって,日常診療において,まず家庭血圧自己測定により早朝血圧レベルをモニターすることが最初の第一歩である。さらに,朝夕の血圧差が収縮期血圧で15-20mmHg以上の著明な早朝高血圧では,ABPMを用いて夜間高血圧型か,サージ型かを同定することも意義がある。具体的降圧療法は,早朝血圧レベルを図5に示す非特異的および特異的療法を組み合わせて,朝(薬剤服用前)と夕(就寝前)のME平均を135/85mmHg以下とし,同時に朝夕のME差を15-20mmHg以内に抑制することをめざすとよい。
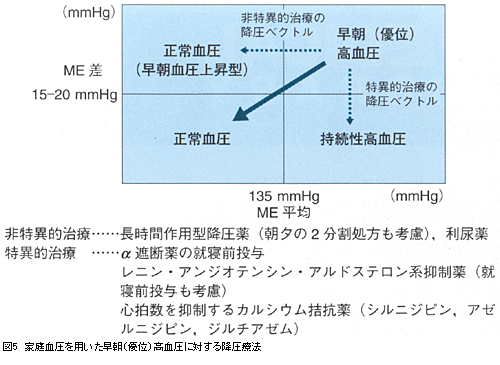
まず,非特異的治療として24時間持続する長時間作用型降圧薬を使用することが原則である。これにより,ME平均を135mmHg以下に低下させることを目標にする。長時間作用型カルシウム拮抗薬や利尿薬がその典型薬剤である。しかし,1日1回型の降圧薬においても,実際に朝服用後,翌朝まで降圧力が持続する薬剤は少なく,その降圧力の持続は個人間で異なる。実際に処方をして,ME差が15-20mmHg以上である場合,朝夕(あるいは就寝時)2分割処方が有用であることもある。特異的治療としては,早朝に増悪する交感神経系やレニン・アンジオテンシン・アルドステロン系等の抑制薬がある。α遮断薬の就寝前投与により早朝血圧が比較的特異的に低下する。β遮断薬単独では早朝血圧の特異的低下はみられないが,α作用抑制効果を併せ持つカルベジロールは血圧モーニングサージを特異的に低下させ,炎症反応や頸動脈肥厚を抑制することを示す研究もある。レニン・アンジオテンシン系が早朝に亢進することから,アンジオテンシン変換酵素阻害薬やアンジオテンシン受容体拮抗薬は特異的治療ともいえる。しかし,実際に朝1回投与では翌日早朝まで降圧力が持続しない薬剤もあり,1日2分割投与や就寝前投与が有用な場合がある。また,最近,心拍数増加の抑制作用も併せ持つシルニジピン,アゼルニジピン等のカルシウム拮抗薬も特異治療の特徴を有する。
早朝高血圧の厳格なコントロールは通常1剤の降圧薬では難しく,上記薬剤を組み合わせ,就寝前投予なども加えた併用療法が必要となることが多い。
まとめ
心血管疾患のより有効な予防治療には,ガイドラインに沿ったスタンダードな高血圧診療に加え,まず家庭血圧を利用することが不可欠である。早朝高血圧を日常診療で見過ごすことなく捉え,そこに焦点を合わせた時間生物学的アプローチが24時間を通じたパーフェクトな降圧と心血管イベントの抑制につながる第一歩と言えよう。■J-HOP研究への参加のお願い
我々は日本人における早朝や夜間の高血圧の意義を明らかにするため,2005年4月より自治医科大学21世紀COEプログラム心血管プロジェクトとして家庭血圧計を利用した観察研究JMS-Home BP研究(J-HOP)を実施しています。本研究は今後5年間で高血圧,糖尿病,高脂血症など心血管リスクを有する方5,000名を対象に,我々が開発を進めている「家庭血圧統合プログラム」を搭載した新規家庭血圧計を用いて早朝血圧や夜間血圧を測定し,3年間の心血管疾患の予後を検討する研究です。本研究に参加・協力してみようという先生がおられましたら,ぜひ下記までご連絡をお願いいたします。
自治医科大学循環器内科学 J-HOP研究事務局
直通Tel:(0285)44-2130
E-mail:jmsh@jichi.ac.jp
苅尾七臣氏
1987年自治医大卒。国保北淡診療所,米国コーネル大医学部循環器センターなどを経て,2000年より自治医大講師/米国マウントサイナイ医大循環器センター客員助教授。2005年より自治医大COE・循環器内科教授/米国コロンビア大内科客員教授。米国心臓病学会誌など,国際学術10雑誌の編集委員も務める。日本心臓病学会臨床研究最優秀論文賞(2004年),米国高血圧学会シンポジウム賞(2005年)などを受賞。主な専門分野は循環器内科学,高血圧,血栓症。
