寄稿
がん検診の重要性自らの経験も含めて
垣添 忠生(国立がんセンター総長)
国立がんセンター中央病院の最近の調査によれば,同院における死亡退院患者の7割が発見時はすでに病期III-IVに進行していた。がん死を減らすには検診による早期発見が重要だが,欧米に比べ日本の検診体制は十分とは言えない。
本紙では,国立がんセンターの総長としてがん検診の充実に取り組み,また自らも検診でがんを発見した垣添氏にご寄稿いただいた。(本紙編集室)
がんは遺伝子の傷が積み重なった結果発生する細胞の病気である。遺伝子の傷はちょうど何段も階段を昇るように異常が蓄積するので,がんの発生と進展は多段階に起こる現象と考えられている。
がんの大半はこのような多段階発がんの形で進むので,医療との関わりを考えてみると,がんの発生を抑える予防,がんが発生しても無症状の時期に検診で発見する,症状が出現して病院を受診した人には的確に診断と治療を進める,といったがんの発生と進展に応じた医学的対応が可能となる(図)。
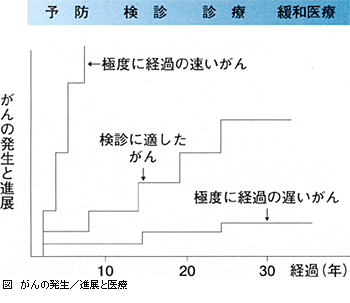
これは見方を変えると,前がん病変,早期がん,進行がんと進展するがんの経過,すなわち個々のがんの自然史の理解に基づく医学的介入と考えることができる。
検診が適しているがんと不向きのがんがある。図の極度に経過の速いがん,あるいは極度に経過の遅いがんは,ともに検診の対象とはなりにくい。つまり,検診の条件としては,(1)無症状の時期にがんを発見できる腫瘍マーカーや画像診断などの手法がある,(2)罹患率,死亡率の高いがんである,(3)早期発見したら確実に治せる,(4)検診方法が危険を伴わず安全である,(5)精度が高く,費用が安いこと,などである。
日本のがん検診の 歴史と問題点
わが国のがん検診は,1960年,宮城県で検診車の巡回による胃がんの集団検診に始まった。次いで,子宮がん検診に広められた。これは当時の東北大学・黒川利雄教授(後に学長,日本学士院長)らによる,「病院で,漫然と患者さんを待っていたのでは進行がんを診るばかりだ」とする臨床家の熱意で開始された。1966年には胃がん検診,翌年には子宮がん検診が国庫補助の対象とされた。1983年,老人保健法が施行され,市町村を実施主体とする,法律に裏付けられたがん検診体制が発足した。1987年には肺がん検診,乳がん検診も,1992年には,大腸がん検診も取り入れられた。したがって,現在わが国では,老人保健法に基づく自治体がん検診として,胃がん,子宮がん,肺がん,乳がん,大腸がんの5つがある。
ところが,1997年,老人保健法に基づくがん検診にかかる費用は,国庫負担規定の適用を外して,地方交付税をもって措置する。つまり,一般財源化することが突然決められた。「国ががん対策を止めることにしたのか?」,現場の大混乱を私は今でも鮮明に憶えている。
わが国のがん検診にはいろいろと問題がある。受診率が低いことと,精度管理が必ずしも十分でないこと。それに加えて地方交付税化。現在,地方自治体の財政状況はきわめて悪いので,がん検診は続けているが,なるべく受診者が増えないように,検診委託先も精度は問わず,なるべく費用が安いところへ,といった自治体もあるやと聞く。現在,検診対象の5つのがんの受診率はせいぜい15-20%である。
検診充実に向けた 欧米の取り組み
欧米先進国では,検診導入に際してがん死亡の減少効果があるか否かを厳密に検証し,有効と判断された子宮頚がん,乳がん,大腸がんを検診対象にした(胃がんを対象にしなかったのは,症例が少ないからであり,検証の結果,対象に含めなかったわけではない)。検診を対がん戦略の中に明確に組み込み,検診実施でがん死減少効果が得られるとされる目標値,受診率60%を上回るべく,かつ精度管理が精力的に進められている。米国の18歳以上の女性で子宮頚部の細胞診を過去3年間に1度でも受診した女性は80%を超える。乳房のマンモグラフィーを過去2年間に1度でも受けた人は40歳以上の女性でやはり80%を超える。これは白人,アフリカ系,ヒスパニック系,アジア系を問わない。個人保険,メディケアなどが検診受診を強力に勧めているからだろう。
米国も欧州も,2014-15年を目標にがん死減少に取り組んでおり,そのために生活習慣の改善,そして子宮頚がん,乳がん,大腸がんの検診充実を謳い,目標達成に向けて全力をあげている。
動き出した日本のがん対策
わが国も,2004年4月に発足した「第3次対がん10か年総合戦略」で,“がん罹患とがん死亡率の激減を目指して”をキャッチフレーズとして,従来からの研究の重視に加えて,予防や検診の充実,がん医療の地域格差解消に向けた均てん化が進められている。これと連動する形で,厚生労働省では「がん検診に関する検討会」が組織され,私が座長で作業を進めている。2004年3月に,女性がんの検診の中間とりまとめをした。「子宮頚がんの若年齢化を考慮して20歳以上の女性を対象に,頚部細胞診を2年に1度行うことを勧める一方,体がんは検診の対象から外す。乳がんは40歳以上の女性を対象にマンモグラフィーを2年に1度。その際,当分の間,視触診も併用する」というのがその骨子である。そして,わが国のマンモグラフィー撮影機器の不備を補うための予算もつけられた。
これは(1)隔年検診という考えを導入したこと,(2)乳がん検診を視触診から,マンモグラフィー中心に改めたこと,(3)子宮体がんは症状が出たら病院を受診する医療の対象とし,検診の対象からは外したこと,などが従来と大きく異なる。また,国がマンモグラフィーの緊急整備の予算をつけて中間報告書に対応してくれたのはありがたいことと思う。
わが国のがん診療体制の不備を不満とする患者さんの声,第3次対がん10か年総合戦略などを背景として,2005年5月,厚生労働省内に,尾辻秀久・厚生労働大臣(当時)を本部長とする「がん対策推進本部」が設立され,部局横断的にがん対策に取り組む体制がとられたことは画期的である。また,これと関連して,がん医療の均てん化に向けて地域がん診療拠点病院の見直し作業も進められ,がん対策の成果が具体的に眼に見えるように取り組みが進められている。
早期発見の意義と「がん予防・検診研究センター」の開設
さて,がんという病気は私たちの体内に,いつ発生したかわからないうちに発生し,育っていく。一定の大きさに達しないと症状が現れない。症状が出た時には進展し過ぎている,といった不幸な場合もある。これが,この病気の怖さの本質であり,かつ検診が意味を持つ所以でもある。事実,国立がんセンター中央病院で1年間に亡くなった346名の病歴を詳細に調査すると,その7割が発見時にすでに病期III,IVだった事実は重い。国立がんセンターでは,2004年2月,築地キャンパス内の建物を改修してがん予防・検診研究センター(以下,予検センター)が開設された。予算と定員管理の厳しいこの時代に,このような新規事業を認めてくださった関係者に深く感謝申し上げたい。
受診者の4.55%でがんを発見
この予検センターの検診部門は,年間5,000人ほどの検診のフィールドを持ち検討を加えること,新しい検診技術を開発することを目的としている。2005年2月,開設して1年経過してみると,約3,800人が受検し,174人にがんが見つかった。実に4.55%という高い発見率である。発見数が多いのは大腸がん43人,胃がん33人,肺がん30人,前立腺がん21人の順であった。一見健康な人に,これだけがんが高率に見つかることの意味を明らかにする研究がここ数年,重要である。
私のがん検診記
早期のがん発見に感動!
私自身,一度この予検センターの総合検診コースを体験してみたい,と考えていた。2005年4月,正規料金を支払い,2日にわたって受検した。
私は以前,大腸のがんのあるポリープの内視鏡切除を受けたことがあるので,あるいは大腸に異常を指摘されるかもしれない,と考えていた。ところが,予想もしなかった左腎臓に直径1cmのがんが見つかった! エコーで見事に描出された像を見せられた時には感動した! これは腫瘍の大きさと位置から考えて血尿などの症状が出る,恐らく5-6年前に発見された早期がんと考えられる。腎部分切除で完治が期待できる。国立がんセンターの総長が自分の専門の領域のがんで死ぬ訳にはいかない! 私は本当に幸運だと思った。
スケジュール調整で,もっとも早く手術を受けることのできる5月20日,10時まで執務し,ここで入院モードに切り替えて病棟へ。午後2時から,開腹手術で左腎部分切除術を受けた。翌日からチューブ類をたくさんぶら下げながら朝・夕病棟内を何度も周回し,運動に励んだ。予定通り,1週間で退院。術後2週間目にはWHOの会議でジュネーブに出張してきた。
がんの手術といっても,関係者の努力のおかげで早期発見されると,このように順調な経過で済ますことができる。予検センターの診断精度,中央病院の医療内容は自分の属する組織ながら,誠に見事なものだった。
受診率60%を目標に
わが国のがん検診は,内容を科学的に再整理したうえで,受診率60%を目標とし,質の確保,そのための研究の充実,技術開発などに全力をあげる必要がある。受診率を上げるためには,予防給付の考え方などを研究する必要もあると考えている。自らの経験からも,がん検診の重要性を改めて痛感している。
 |
垣添忠生氏
1967年東大卒。東大病院,都立豊島病院,藤間病院などを経て,75年より国立がんセンター病院泌尿器科に勤務。同病院手術部長,院長などを経て,2002年4月,総長に就任し現在に至る。専門は泌尿器科学。立場上,がんの予防,診断,治療に幅広く関わり,全がんに目配りしている。国立がんセンター田宮賞,高松宮妃癌研究基金学術賞などを受賞。『図説 膀胱がんの臨床』(メジカル・ビュー社),『患者さんと家族のための がんの最新医療』(岩波書店)など著書多数。 |
