【新春座談会】
災害医療はどこまできたか阪神・淡路大震災と松本・東京地下鉄両サリン事件の経験を未来につなげるために
 |
|
奥村 徹氏(順天堂大学医学部附属順天堂醫院講師)=司会
柳澤信夫氏(関東労災病院院長・信州大学名誉教授) 村山良雄氏(名谷病院副院長/前国立明石・神戸病院外科医長) 郡山一明氏(救急救命九州研修所教授) |
阪神・淡路大震災と松本・東京地下鉄両サリン事件から今年(2005年)で10年。昨年10月には新潟中越地震が発災,改めて災害医療に注目が集まっている。本紙では新年号特別企画として,10年前の災害に対峙した医療者4名による座談会,当時を知る医療者と新潟中越地震翌日に現場にかけつけた救急医による寄稿,さらにはカラーグラフで10年間を振り返りつつ,災害医療の今後を特集した。
■10年間の災害対策を検証する
奥村 阪神・淡路大震災,松本・東京地下鉄両サリン事件という2つの大きな災害から今年(2005年)で10年が経つわけですが,今,災害医療対策はどれだけ改善したのか。先ごろ起こった新潟中越地震においても,これまでの問題点が繰り返されているとの指摘もあります。政府の対応は,阪神・淡路大震災当時に比べると大幅にレスポンスがよくなっていますが(表),医療現場では相変わらず混乱が見られたようです。もちろん,混乱が見られるからこそ災害医療なのですが,そのあたりをこの座談会で問い直してみたいと思います。| 表 阪神・淡路大震災と新潟中越地震における関係各機関のレスポンスの比較 | |||||||||||||||||||||
| |||||||||||||||||||||
| 内閣府防災担当のホームページ(http://www.bousai.go.jp),阪神・淡路大震災教訓情報資料集(http://www.hanshin-awaji.or.jp/kyoukun/index.html)掲載のデータをもとに,本紙編集室が作成。 |
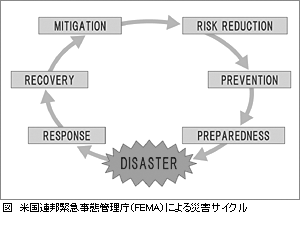 災害医療と一口に言っても,さまざまな考え方がありますが,ここでは基本的に米国連邦緊急事態管理庁(FEMA;Federal Emergency Management Agency)の教育で使用している図のようなモデルに従いたいと思います。response(初動),recovery(回復),mitigation(被害の軽減化),risk reduction(リスクの軽減化),prevention(予防),preparedness(準備)を災害をめぐる1つのサークルとして考えるモデルですが,このうちresponseの部分にはいわゆる災害の3Tであるtriage(以下,トリアージ),transportation(患者の移送),treatment(処置)が含まれます。いずれも災害医療における重要な視点といえるでしょう。
災害医療と一口に言っても,さまざまな考え方がありますが,ここでは基本的に米国連邦緊急事態管理庁(FEMA;Federal Emergency Management Agency)の教育で使用している図のようなモデルに従いたいと思います。response(初動),recovery(回復),mitigation(被害の軽減化),risk reduction(リスクの軽減化),prevention(予防),preparedness(準備)を災害をめぐる1つのサークルとして考えるモデルですが,このうちresponseの部分にはいわゆる災害の3Tであるtriage(以下,トリアージ),transportation(患者の移送),treatment(処置)が含まれます。いずれも災害医療における重要な視点といえるでしょう。
これらの視点について,この10年間の災害医療,災害対策の歩みをどう評価されるのか,さらにそれをどう将来に活かしていくのかについて,本日はお聞きしたいと思います。
I.松本サリン事件の教訓
奥村 時系列では,まず松本サリン事件ということになります。これはある意味で,それまでの災害概念を一変させるようなインパクトのある事件でした。この事件を実際に医療者として体験された柳澤先生に振り返っていただきたいと思います。柳澤 事件発生直後から,多くの被災者が地域の6か所の病院に運ばれ,治療を受けました。各病院では,最初はガス中毒だろうというぐらいで,病態等はよくわからないまま対症的な治療を行いました。事件が起きたのは深夜で,夜が明けるまでは病院間の連携はまったくなかったのですが,期せずしてすべての病院が,症状から有機リン中毒であると診断し,結果的には事件現場や病院に着いてすぐ死亡が確認された方を除いては,治療によって急速に回復されました。
まず,このように初動医療が成功したことは強く印象に残っています。どれだけ効率よく,円滑に医療が提供されるかということが,災害への対応全体の中で非常に重要なのだということを感じました。
また,もう1つ松本の例でよかったのは,事件発生直後から,行政と医療関係者が協力し合い,事件の全容を検証したり,集団健診などを含めた地域住民に対するケアを継続的に行ったという点です。
奥村 初動医療,つまりはトリアージを含むresponseの部分と,recoveryにあたる,その後のフォローということですね。東京地下鉄サリン事件を経験した私としては,関係諸機関が協力し合って,事件の全体像の把握が早い段階で行われたことに感銘を受けています。残念ながら東京では中心となる機関が存在せず,現在に至るまで統一的な検証が行われていません。
柳澤 松本市には,事件前から地域包括医療協議会というものがあり,これが事件発生直後から有効に機能し,行政,医療,保健所,消防などが連携することができました。
行政の対応としては,松本市長が事件の翌朝には,「心配な人はすべて医療機関を受診してください。医療費は全額松本市が負担します」と発言したこともあって,わずかな症状の人も医療機関を受診することができました。また,地域包括医療協議会がもとになって,中毒医療の専門委員会,疫学的な衛生面での専門委員会,行政の市民への対応窓口等,それぞれの機能を担う組織をつくることができました。
郡山 松本市の取り組みは,地域での連携という意味では理想的ですよね。これには,今おっしゃった地域包括医療協議会の存在が大きかったと思うのですが,どういう位置づけの組織なんでしょうか。
柳澤 おそらく,全国の自治体に同様のものがあると思うのですが,構成メンバーは,松本市,保健所,医師会,大学病院,薬剤師会といった行政・医療の関係者で,定期的に集まって包括的な立場から,医療のいろいろな問題を協議していたものです。
従来からあった組織が,事件発生後にそうした役割を担い,迅速に動けたことは,評価してよいと思います。
奥村 地域包括医療協議会では,事件の報告書もまとめられていますよね。
柳澤 事件の半年後,5年後,そして2003年に10年目の報告書がまとめられています。また,メディカルな記録は,最初の報告書の中に症例報告を含めたかたちで出されています。
奥村 日本ではこれまで,災害の報告として,各機関ごとの報告書はあっても,それを総合的にまとめたものがありませんでした。災害医療では,各機関が集まって検討を行うことではじめて見えてくることがたくさんあります。こうした総合的な報告書は,災害医療の今後を考えるうえでも非常に貴重なものだと思います。
II.阪神・淡路大震災の教訓
奥村 続いて,年が明けてまだ正月気分の抜けきらない1月17日,阪神・淡路大震災が起きたわけですが,これを直接体験された村山先生に振り返っていただきたいと思います。村山 あの震災を振り返ってみると,昨今行政が取り組んでいる「情報伝達網」や「災害拠点病院」といったインフラ整備が果たして,阪神・淡路大震災の教訓を活かしたものになっているのか,ということに疑問を感じざるをえません。
当時の揺れの大きさなどについてはすでに多くの報道がありますが,あの揺れの中では,パソコン,電話,テレビといった,多くの通信用ハードも壊れてしまいます。どんなシステムを構築しても,実際にはしばらくの間は,情報伝達など不可能だと思うのです。
また,災害拠点病院が認定されるようになったことは評価したいと思いますが,一方で,災害対策について「拠点病院任せ」の風潮が生まれつつあり,危機感を感じています。
奥村 拠点病院ができたことで,その他の病院において,心理的に災害対策がおろそかになる傾向があるということですね。
村山 阪神・淡路大震災のような大災害では医療者や行政の人間といった,「災害に対応する側の人間」も被災します。災害が起きた時に拠点病院が無事であるとは限らないし,そのキャパシティも限られているわけですから,結局のところ,個々の病院,個々の医療者の対応が問われることになる。
そういう状況下で私たちが考えねばならないのは,仮にメンバーが半分になり,情報網が破断した,その後でも機能するようなシステムではないかと思うのです。
III.東京地下鉄サリン事件の教訓
奥村 続いて2か月後の3月20日に起きたのが東京地下鉄サリン事件でした。私は,当時聖路加国際病院に勤務しており,事件に遭遇しています。あの事件でたくさんのことを感じたのですが,キーポイントの1つが,医療情報の取り扱いということです。
朝8時半頃に最初の患者さんが来られて以降,いったい何が起きたのか,まったく把握できない中での治療でした。本来なら散瞳しているはずの瞳孔が,心肺停止の患者さんでさえ小さくなっている。「どんな小さな情報でもほしい」という心境でした。
9時12分頃に最初の外部からの中毒情報である東京消防庁の「原因物質はアセトニトリル」という連絡がありました。いわゆるシアン中毒ということですが,その時点で私どもは患者さんの症状から有機リン系の毒物を疑っていたところで,とてもシアン中毒とは思えませんでした。そしてその直後,大混乱の中で正確な記録は残っていないのですが,当時信州大学医学部附属病院にいらした柳澤先生から,直接お電話でサリン中毒の疑いがあること,さらには治療法に関する情報をいただいたのです。
柳澤 電話をしたのが9時半頃で,10時ちょっと前からファックスで情報を流しはじめたと記憶しています。
奥村 私どもの救急では,柳澤先生からの情報提供をいただくことで,PAM(サリンの解毒薬)を使う決断ができました。これは非常にありがたい情報提供でした。
柳澤先生のお電話の30分後ぐらいに自衛隊中央病院の医師が来られ,サリンに関する治療情報をくださいました。また,ちょうどその頃,柳澤先生から,先ほどお話のあった地域包括医療協議会編集の「松本有毒ガス中毒調査報告書」のコピーをファックスしていただいたわけです。これらの情報があって辛くも聖路加病院では大過ない対応ができました。
しかしこれは柳澤先生や自衛隊中央病院の先生方のきわめて自発的・個人的な善意による部分が大きかった。次に同じようなことが起きた時に同じように情報がいただける保証がない,ということが大きな問題だと思います。
■迅速な医療情報の伝達・共有
NBCテロ対処現地関係機関連携モデル
奥村 阪神・淡路大震災と,2つのサリン事件の振り返りを終えて,いくつかの論点が見えてきました。まずはじめに,医療情報の取り扱いの問題について議論したいと思います。これについては,すべての振り返りにおいてとりあげられていました。
災害時の医療情報の分析・伝達についてどのようなシステムを作るのか。その行政的な取り組みが,中央官庁で組織された「NBCテロ対策会議」であり,郡山先生がその中で中心的な役割を担われて2001年11月に作成されたのが「NBCテロ対処現地関係機関連携モデル」(以下,連携モデル;カラーページ資料参照)です。
郡山 連携モデルを紹介すると,必ず「地下鉄サリン事件のようなテロは日本ではもう起きないのではないか」と言われる方がおられます。しかし,これは実に不毛な議論です。なぜなら,「テロ」というのは実行犯が政治的な目的を持っているかどうかにその定義があるわけで,起こっている事象の性質にはまったく関係ないのですから。
実行犯の意図とは関係なく,大規模な中毒災害に対して行政,医療などの関係諸機関がどのように連携すればよいかを科学的に検討し,行政システムとしたのがこの連携モデルです。
奥村 テロであろうとガス漏れであろうと,「中毒による大量患者の発生と,その対応」という視点では変わらない,ということですね。
郡山 そうです。事件が起きた段階で,医療機関や検査機関が持っているそれぞれの情報が関係諸機関で共有されるシステムを作る。災害直後の対策本部が立ち上がる前の段階から,自動的に情報が共有され,有効に分配されるシステムをめざしました。
「無謬性」より「拙速」を
奥村 情報の迅速な伝達と共有化,というのは常に議論の的となるところですが,これがなかなかうまくいかない原因はなんでしょうか。郡山 「災害直後のカオスの時点から情報の共有が行われる」というのが,このシステムの大事なところです。行政というのは基本的に「無謬性」,つまりは「間違いを犯さない」ということを第一として仕事を行う機関です。しかし,災害のような危機的状況では,間違っていないことを確認してから行動するのでは後手後手にまわります。とにかく不十分でも行動を起こす,「拙速」をやらなくてはいけないのです。連携モデルでは,そのことを考慮し,限られた情報の中で「拙速」の精度を上げるシステムにしました。
柳澤 松本サリン事件の時には,原因物質がサリンであると特定できたにもかかわらず,あまりにもその事実が衝撃的だったため,こちらへの情報伝達が遅れたということがありました。私はそのことを非常に残念に思っています。どんな結果であれ,検出できたのなら「確実なデータではないが○○かもしれない」という制限付きの情報として流してほしかったと思うのです。
郡山 連携モデルでは,「簡易検査であっても結果が出た場合にあっては医療機関に情報を提供する」という一項を明記してあります。
柳澤 可能性がある,というだけでも現場にとっては十分な情報です。
奥村 東京地下鉄サリン事件では,東京消防庁の医療現場への情報伝達スピードは非常に速かったです。先ほどのアセトニトリルの件についても,事件直後にいただいた「地下鉄でガスの爆発事故発生」という第一報についても,結果的には誤報だったわけですが,それでも,すばやく提供してもらったことがありがたかった。「災害の第一報は,間違っていてあたり前」という認識を互いが共有することが大切なのかもしれません。
■災害医療は「誰」が担うのか?
拠点病院の役割
奥村 続いて,村山先生が最初に提起された災害拠点病院の問題,特に拠点病院以外の病院の意識低下の問題について議論したいと思います。村山 アメリカの災害医療対策がなぜ充実しているかといえば,それはやはり日本が見習った病院評価機構が,各病院に災害対策も求めており,その評価を受けないと保健組織であるHMO(Health Maintenance Organization)が医療費を支払わないからだと思います。病院にとっての死活問題となっているからこそ,真剣に取り組むのだと思うのです。
しかし,日本の医療機能評価機構の評価項目の中には,そうした視点がほとんど入っていません。これが日本の病院,特に拠点病院以外の病院の災害対策への意識低下を産んでいるのではないでしょうか。
奥村 実はそのことは,拠点病院の認定条件にも言えることだと思います。拠点病院にはさまざまな条件がありますが,実際に災害対応ができるかということがしっかり評価された条件となっているかというと,非常に疑わしい。「通常の2倍の入院患者に対応することが望ましい」等の,いわゆる「縛り」のない条件となっていて,実際には条件を満たしていなくても,認可が取り消されることはありません。
拠点病院がそれらの要件を満たさない場合は自ら指定を取り下げるようにも定めてありますが,自らを正しく評価して取り下げた話は聞きません。
郡山 国の機関に行って最も驚いたのは,目標は決めてあっても,それを検討する決め事がないことです。「制度あっても検討なし」ではよいものができるはずもない。ですからやはり,医療機能評価機構に頼るしかないのかもしれませんね。国が作った制度ですから,本来は国の役割だと思うのですが。
病院機能評価に災害医療の視点を
柳澤 私は,今の災害拠点病院については,「まったくないよりはいい」という程度のものだろうと思っています。「望ましい」と書かれている基準が守られていない,というお話がありましたが,実際にはそのための財政的サポートは何もないわけですからね。しかし,だからといって,拠点病院構想が無意味かといえば,私はそうは思いません。災害拠点病院で年に2回ぐらい講習があって,それぞれの担当の人間が講習を受ける。仮にそれだけだとしても,まったくないよりはいいと思うのです。
一方,病院機能評価について私が問題だと思うのは,例えば「医療事故を防止するような委員会がありますか」「その委員会は1年に何回開かれていますか」といった,形式的なことが評価の対象になっていることです。
極端にいうならば,災害対策にしても医療事故対策にしても,職員が十分にトレーニングを受け,院内の連携が取れているところでは,委員会などなくてもしっかりと対策がとれているわけです。そういった本当の意味での病院の実務的な質が評価されていないのではないか,と懸念しています。
村山 拠点病院の役割は,その病院の中だけで完結するものではありませんよね。だから,いわゆる「箱物」とか,委員会の存在だけで評価するのはおかしいと私も思います。
その地域の他の病院に対する教育や講習,情報の共有化の取り組みこそ,拠点病院の役割として評価するような枠組みが必要でしょうね。
東京DMATから日本DMATへ!
村山 私はそうした拠点病院の役割モデルの1つとして,昨年できた兵庫県災害医療センターが行っている取り組みを評価しています。災害が起こるとすぐに,連携する地域内の病院の空き病床状況などを問い合わせることが可能なシステムを作っているのです(2面参照)。これは,先に述べた拠点病院の役割を担う取り組みとして,評価していいのではないかと思います。しかし,これは県単位のシステムなので他県との情報共有はできません。災害は行政区とは関係なく起こりますから,その点はやはり問題ですよね。
郡山 やはり,そうした大きなシステムについては,国が主導していくことが絶対に欠かせないと私は思います。
災害は地域をまたがるものだということはもちろんのこと,戦争と同じで,災害を受けた地域は何か月間かは基本的に無政府状態になることも少なくありません。都道府県レベルの対応ではどうしても限界があると思います。
村山 そういう意味では,2004年に発足した東京DMAT(Disaster Medical Assistance Team)についても,同じ問題がありますね。非常によい試みだと思いますが,自分の経験からして,もし東京で阪神・淡路大震災なみの災害が起こった場合,自分たちの病院のことで手一杯になる確率が非常に高い。そうした場合,やはり他府県からの応援が前提となるでしょう。
私が以前から提案しているのは,日本をいくつかのブロックに分けて,災害拠点病院がその拠点となって,被災地の周囲から救援隊を派遣するような仕組みです。つまりはアメリカで行われているDMATをそのまま日本で行うということですね。
奥村 アメリカDMATを簡単に紹介していただけますか?
村山 アメリカのDMATは,完全なボランティアで組織されます。つまり,意思のある人が手をあげて,講習を受けて,資格を取って登録される。彼らは日ごろは自分の勤める病院で働いていますが,何か起こった時にはコーディネーションセンターから出動命令が出て,その瞬間から連邦職員になるのです。そして,旅費や給料,保険などが全部国から出たうえ,勤務先の病院に空いた穴を補填する人員まで,連邦が負担することになっています。
ですから,兵庫県災害医療センターにしても,東京DMATにしても,一定の評価はしたいと思うのですが,それで完結するのではなく,アメリカのものにならって,日本全土で機能するようなシステムを作ってほしいと思っています。
■災害医療教育の課題
「できるかぎり」の質を上げるには
郡山 ただ,それらハード面の問題が仮に整備されたとしても,ソフト面の問題も大きいと思います。つまり,阪神・淡路大震災でも新潟中越地震でも,被災地の人は皆,そこでできる限りの力をつくしてきた。それは変わらないわけです。ですからつまるところ,私たちが事前に考えなくてはならないことは,その「できるだけ」の質をいかに統一するかということだと思うのです。
そう考えるなら,やはり最大の課題は教育ではないでしょうか。指揮命令系統が破綻しても,それぞれが自分の考えで行動してもそれなりの成果があがる。そういうものを作り上げるのは,教育しかないと思うのです。
村山 同感です。私が最初に申し上げた,「拠点病院以外の病院の災害対策意識の低下」という問題についても,行き着くところは教育の問題ですよね。ただ,現在では医学部で災害の講座を専門にやっているところは少ない…というよりも,ありませんよね。
医学部教育で災害医療を
奥村 昨年の臨床研修必修化の中で,研修医に求められる要件として,「災害医療の中で自分がなすべきことがわかる」という項目が含まれるようになりましたが,これが実際にしっかりと教育されているかというと疑問です。村山 研修医は即戦力ですからね。研修中に災害医療を学ぶのは現実的ではないでしょう。ですからこれは,基礎教育の中に含めていくべきものだと私は思います。
奥村 今日ご出席の先生方も,何らかのかたちで災害訓練,災害医療教育に携わっておられると思いますが,いずれにしてもあまりにも頻度や,参加人数が少なく,また参加者の基礎知識が乏しいこともあって,砂漠に水を撒くような寂しい気持ちになることがありますよね(笑)。
そういう意味でも,やはり医学部教育の中で,少なくとも「トリアージとは何か」といった程度のことを取り上げるべきでしょう。臨床研修に出る前に,災害現場でトリアージがどういうものかを見て,START(simple triage and rapid treatment)の概念くらいは理解してもらう。early exposureじゃないですが,そうすれば年1回の災害訓練の質だってずいぶん変わるんじゃないでしょうか。
柳澤 実地訓練を行うのは現実的に難しいにしても,医学部教育で災害医療にかかわる概念だけでも,しっかりと教えることには,意味があるでしょうね。特にトリアージなどは,「医師は何を根拠にして医療を行うのか」といった根源的なことにかかわる概念ですし,そういうことをきちんと教えておくだけでも,現場に行った時の姿勢は変わってくるでしょう。
村山 医師国家試験に組み入れるくらいのことはしてもいいと私は思いますね。こうした知識は,自分は○○専門医だから関係ない,というのではなく,すべての医師に必要なものです。
神戸の震災では眼鏡を失った人がたくさんおり,眼科医の需要は非常に大きかったですし,お年寄りで入れ歯がなくなったという人たちのためには歯科医も必要でした。災害医療はいわば「総力戦」であり,recoveryの時期まで含めた,医療者による包括的な保健衛生が必要なのです。
奥村 初動医療だけをとっても,災害医療の専門家がすべてをコントロールできるわけではありません。あくまでも,その人たちは事前の計画を立てるところまでしか,その役割を果たせません。実際には,各科の先生方の総力を結集する形になると思うんです。
ですから,すべての医師に災害医療教育を行うという意味でも,やはり医学部教育に組み入れていくことが望ましいと言えるでしょうね。
トリアージについて
郡山 教育の中味についてですが,もう少し国が整備すべき問題があると私は思います。例えばトリアージですが,トリアージの基準・法的根拠はどこにあるのかという問題については,宙に浮いたような状態です。そうしたことを整備していかないと,教育に組み入れていくことは難しいでしょう。
村山 10年前も,黒タッグ(死亡)をつけても家族は納得しないことが多かったです。「なんとかしてくれ!」と胸ぐらをつかまれて立ち往生しました。法的整備がなされればそのあたりのことは変わってくるのでしょうか。
郡山 トリアージ概念が一般の方に浸透していないわけですが,その根本には,そうした判断の責任を最終的に国が引き受けていないという問題があると思います。もちろん,その判断には医師の裁量が介在するのですが,その前に「黒タッグをつけたものについては医療資源は投入しない。これは日本国の方針である」という大前提が必要だと思うのです。
奥村 そういう前提が医学部に限らず,それこそ義務教育の中で学んでもらえれば,トリアージ概念をもっと一般の方の間で共有してもらうことができるかもしれませんね。
柳澤 そういった整備は必要だと思いますが,一方でトリアージについて一般の方に理解していただくのには,限界があると思うのですが,いかがですか。知識として知ってもらうことはいいと思いますが,現場で,一般の方にトリアージ概念に沿って動いてもらう,ということまで期待するのは感情的に無理があるでしょうし,それを望むことはできないと思うのですが。
郡山 トリアージ概念は,国民感情や土壌,文化によって違ってよいものだと思いますから,そういう意味では日本人の心情にあったトリアージ概念を作っていくことも重要でしょうね。それも含めて,国にしっかりとした仕事をしてもらいたいと思います。国民の生命,身体,財産を守るというのは国の責務なのですから。
■「災害医療学」確立をめざして
災害医療学確立に向けての課題
奥村 国による災害概念の定義づけというお話がありましたが,私はこうした概念的なものについては,国に任せるばかりでは難しいというふうにも思います。つまり,そうした概念的な事柄を議論する場である「災害医療学」を立ち上げていくという仕事が,私たち専門家に生じてくると思うのです。郡山 そうですね。その時重要なことは,従来のように救急領域の人間だけがそれを行うのではなく,災害を実際に経験した方や救急医学会,災害医学会,日本内科学会,整形外科学会,医師会といった各領域の協力のもとに,学際的な仕事としていくことではないかと思います。
奥村 救急医療というのは災害対応の中のごく一部なんですよね。ですから学際的な組織が必要なのですが,今の日本にはそれが存在しない。例えば集団災害医学会という学会がありますが,それはあくまでも救急・災害医学の専門家の集まりです。しかしそれでは煮詰まってしまうと思います。
要するに,それ以降は,医学という枠を超えていかないと進んでいけない部分です。工学,社会学,経済学,さまざまな領域の方々に枠組みづくりにかかわっていただく必要があります。
郡山 一度,救急医療と災害医療を切り離すことから始める必要があるのではないでしょうか。使うリソースはほとんど同じでも救急医療と災害医療はある意味で,正反対だという認識が医療従事者の間でもあまり共有できていません。
普段行っている救急医療というのは,1人の患者さんをたくさんの医療者が囲んで治療をするという,きわめて贅沢な医療であり,災害医療は,1人の医療者をたくさんの被災者が取り囲み,医療資源は限られたものしかないという状況の中で,誰から救おうか,という限定状況での医療となる。まったく正反対の状況における方法論といえるわけです。
また,災害医療は初期の72時間を過ぎれば,むしろ慢性疾患の対応が大きな課題となります。精神面の問題もありますし,何よりも公衆衛生の問題は非常に大きくなるはずです。包括医療であるからこそ,すべての医師が必要なのです。
村山 災害のサイズを短時間で判断し,限られた資源を最大限有効に使うための方法論。大まかですが,それが災害医療学の定義ですよね。
例えば,1993年に起きた信楽高原鉄道の事故では,一番最初に病院に着いたのが歩いて病院に来ることができた軽症の人たちで,病院側は通常の救急の感覚で医療資源を投入して治療を行った。しかしそのため,その治療が終わった時点で貴重な資源が消費されてしまっており,その後に来た重症患者のための治療が十分に行えなかったということがありました。
もし,事故の状況が病院に伝わっていたら,病院側は「災害モード」で,医療資材を配分して使用していたかもしれない。こういった課題を取り扱うのが,災害医療学といってよいのではないでしょうか。
奥村 通常の医療にサイズとスパンの情報が加わるということが,大きな特徴でしょうね。ともかく,そういった枠組みで,学際的な「災害医療学」を立ち上げていくことが,喫緊の課題となるでしょう。
まとめ――過去の教訓を未来へ
奥村 10年前の災害をそれぞれ振り返り,過去の教訓をいかに活かすのかという議論から,情報の取り扱い,病院機能評価,教育の問題,さらには災害医療学の枠組み確立,というところまで話題が広がりましたが,ここでそれぞれの先生方から,まとめとしてのご提言をいただきたいと思います。柳澤 たくさんの教訓が得られたにもかかわらず,実際にそれが活かされることが少ないということが,やはり大きな問題でしょう。郡山先生が再三おっしゃっているように,日本では失敗を非常に嫌い,それをなかったことのようにしてしまって,まったく教訓にしない,という傾向があります。私は今でも時々引用するのですが,コンピュータの2000年問題の時の対応もそうです。当時私は国立病院にいましたが,はじめは冷静に対応していたのに,元旦が近づくにつれて,特段の説明もなく病院で待機するスタッフの数が厚生省の指示でどんどん増えていきました。全国では,待機者はたいへんな数になったと思いますね。
結局,何も起こらなかったわけですが,「何も起こらないということを,事前にもう少しきちんと検証するべきではなかったのか」ということを,誰も指摘しない。
「何も起こらなかったからよかった」というのではなく,何も起こらないということを予測できなかった無能さというものへの反省がないこと,これが問題だと思います。もちろん,そうした国民性のようなものが,プラスに働くこともあるのですが。
村山 プラスに働く,ということでは,アメリカみたいにマニュアルを作らなくても,火事場のバカ力を発揮して緊急事態にうまく対応するということがありますよね。私の知り合いの開業医は,焼け跡から道具を出して被災地の中で縫合しまくっていたと言います(笑)。それくらい,危機的状況には強いという一面もある。
柳澤 それはそれで大事なことなんですよ。地下鉄サリン事件のような大規模なテロ事件で,あれだけの死亡者に抑えたということは世界的にみて驚異的なことだったといわれています。アメリカの学会に呼ばれて話をした時も,そのことはものすごく高く評価されていました。
現場は実際にはすごくよくやってきたし,実力もある。過去の教訓を活かす努力はしなければなりませんが,それと同時に,そうした日本のよさはしっかりと残していきたいですよね。
郡山 私は,やはり身分保障の問題にはぜひ触れておきたいですね。東京DMATにしても,災害拠点病院にしても,そのメンバーへの身分保障を行うことが絶対に重要です。
私が今考えているのは,災害医療教育についての一定の研修を受けた人にAHLS(All Hazard Life Support)という終了資格を国が与えるようにするということです。AHLSの資格登録を行うことで,その地域,あるいは拠点病院内で,災害に対応できる医者が何人いるかが数として見えるようになる。そういうふうに資格認定化することで初めて,拠点病院を適正に評価したり,そこで災害医療に携わる人の質担保と身分保障が十全に行えるようになると思います。
奥村 なるほど。資格認定することで,地域の災害医療対策を「実」のあるものにしていく,という構想ですね。
私が今日のお話の中で大切だと思ったのは,やはり災害医療学を学際的に立ち上げる,ということです。救急医学の枠組みを超えて,救急医,外科,内科,その他の科の先生方の役割が明確になるような災害医療学を作っていきたいですね。
そして,そうした災害医療学を立ち上げることによって,行政を動かし,教育や災害拠点病院の評価,質の担保といったところにつなげていければと思います。本日は長時間にわたり,貴重な意見を交わさせていただき,ありがとうございました。
 |
奥村徹氏 順天堂大学附属順天堂醫院救急部講師。1988年順天堂大学卒業後,聖路加国際病院救急部勤務,川崎医科大学講師を経て現職。95年の東京地下鉄サリン事件発生時,聖路加国際病院で緊急治療に当たり,その経験を『緊急招集 スタットコール』(河出書房新社)にまとめる。専門は,救急・災害医学,臨床中毒学,NBCテロ対応,感染症学,危機管理。ドクターヘリ導入促進事業のフライングドクターでもある。 |
 |
村山良雄氏 名谷病院副院長。1972年神戸大学医学部卒業後,国立明石病院,津名病院を経て2004年11月より現職。91年の信楽高原鉄道事故を契機に旧厚生省国立病院部の災害医療研究班員となり,災害医療の研究に従事。阪神・淡路大震災当日は国立明石病院外科医長として治療にあたった。その経験をもとに米国NDMS,DMAT等の講習会で講義を行う。 |
| 柳澤信夫氏 関東労災病院院長・信州大学名誉教授。1960年東京大学卒業後,信州大学医学部教授,同附属病院長,同学部長を経て2001年より現職。専門は神経内科。松本サリン事件当時,信州大学附属病院長で,松本市地域包括医療協議会の医療対策責任者として対策,報告書をとりまとめた。また,東京地下鉄サリン事件に際し,各医療機関にいち早く情報を提供した。著書に『神経生理を学ぶ人のために』(医学書院)他がある。 |  |
| 郡山一明氏 救急救命九州研修所教授・九州厚生年金病院総合診療部客員部長。1988年産業医科大学卒業後,北九州総合病院救命救急センター副部長,産業医科大学麻酔科講師。厚労省医政局指導課救急医療専門官(大臣官房併任)を経て2003年より現職。医政局在任中に内閣官房危機管理室で「NBC対処現地関係機関連携モデル」作成に関与。著書(共著)に『必携-生物化学テロ対処ハンドブック』(診断と治療社)他がある。 |  |
